Capítulos
Introducción
La IVAA como prueba de tamizaje del cáncer cervicouterino
Determinación de la elegibilidad para el tratamiento ablativo tras la aplicación de ácido acético
Consideraciones anatómicas
Epitelio del cuello del útero
Cambios fisiológicos del epitelio cervical
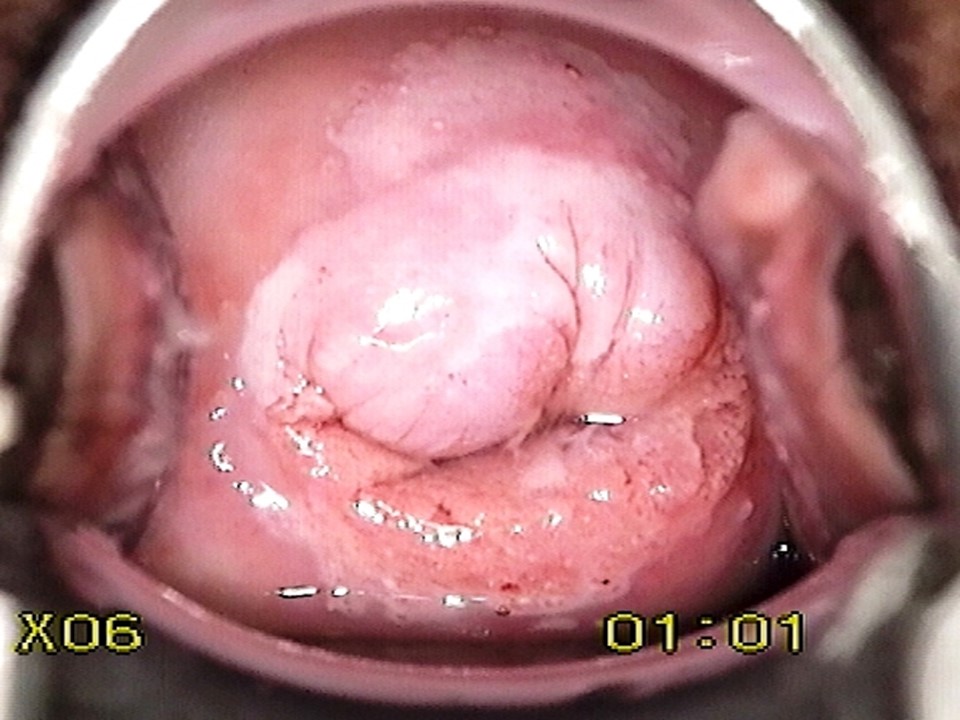
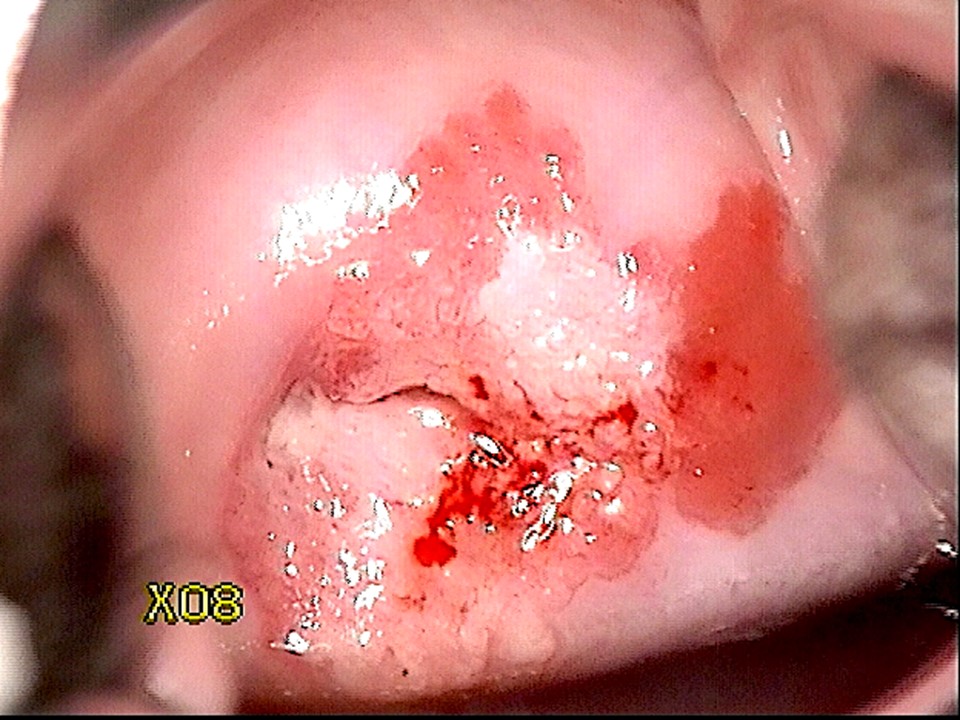
Cambios neoplásicos del epitelio cervical
Cambios en el epitelio cervical tras la aplicación de ácido acético
Instrumentos, insumos y preparación necesarios para el examen tras la aplicación de ácido acético
Procedimiento IVAA
Interpretación de la IVAA
Prevención de errores en la IVAA
Manejo de las pacientes con IVAA anormal
Pasos para determinar la elegibilidad para el tratamiento ablativo
Papel del yodo de Lugol en la identificación de la zona de transformación para el tratamiento
Tratamiento por crioterapia
Tratamiento por ablación térmica
Videos
Preparación de la solución de Monsel
Prevención de infecciones
Estudio de caso
Prueba
Agradecimientos
Citación
Derechos de autor
Home / Training / Manuals / Atlas de inspección visual con ácido acético del cuello uterino: detectar, clasificar y determinar la elegibidad de las lesiones precancerosas para el tratamineto ablativo
.png)
Haga clic en las imágenes para ampliarlas y ver la descripción
Atlas de inspección visual con ácido acético del cuello uterino: detectar, clasificar y determinar la elegibidad de las lesiones precancerosas para el tratamineto ablativo
Filtro de idioma: English / Français / Español / Русский / українськаCambios neoplásicos del epitelio cervical Génesis del cáncer cervicouterino |
La historia natural del cáncer cervicouterino abarca desde unos pocos años hasta décadas, comenzando con la infección por el virus del papiloma humano (VPH). Al menos el 90% de los cánceres cervicouterinos están asociados causalmente a la infección por VPH. Hay alrededor de 14 tipos de VPH que pueden causar cáncer cervicouterino y algunos otros tipos de cáncer (cáncer de vulva y vagina en las mujeres, cáncer de pene en los hombres, cáncer de ano y de orofaringe en ambos sexos); estos se denominan tipos de VPH de alto riesgo o tipos de VPH oncogénicos. De estos, los VPH 16 y 18 son los más oncogénicos. Dos tipos de VPH (VPH 6 y 11) son responsables de casi el 90% de las verrugas genitales. El VPH es una infección de transmisión sexual muy común. La mayoría de las mujeres eliminan la infección a medida que desarrollan inmunidad natural contra el virus. Sin embargo, una pequeña proporción de mujeres infectadas por el VPH de alto riesgo no pueden eliminar la infección. Las mujeres con infección persistente tienen un alto riesgo de desarrollar cáncer cervicouterino y también otros cánceres genitales y cáncer anal. La persistencia de la infección conduce en primer lugar al desarrollo de una afección premaligna del cuello uterino, conocida como neoplasia intraepitelial cervicouterina (NIC). Una lesión premaligna similar que se desarrolla sobre el epitelio columnar se conoce como adenocarcinoma in situ (AIS). Si no se detecta, ni se trata, la NIC o el AIS pueden evolucionar hacia un cáncer cervicouterino invasor al cabo de 5 a 10 años.
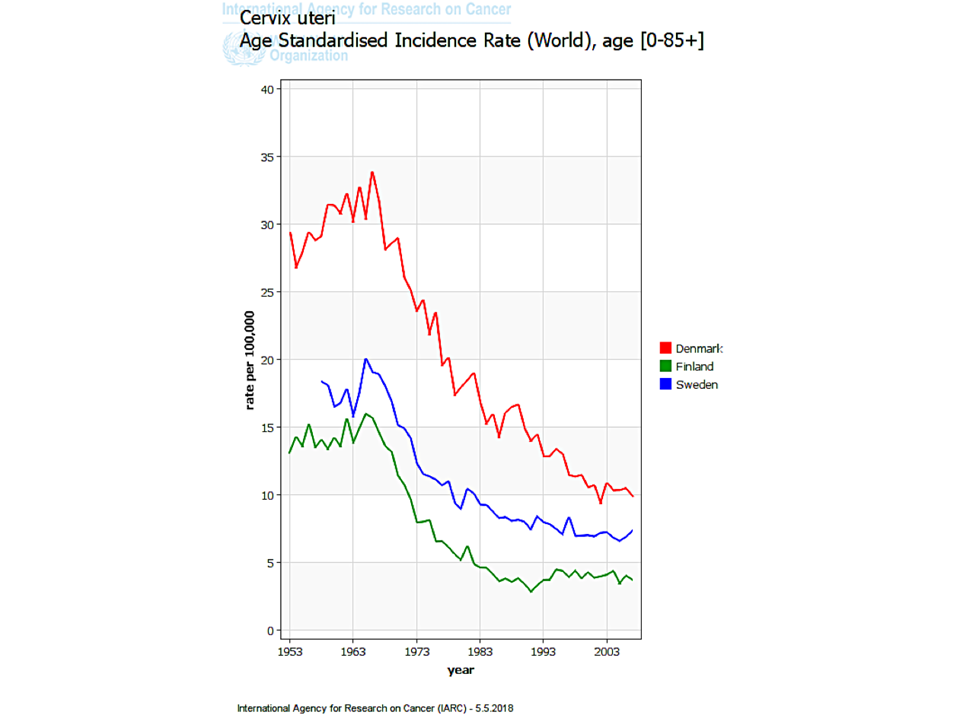
El cáncer cervicouterino es predominantemente de dos tipos: cáncer escamocelular (que surge del epitelio escamoso) y adenocarcinoma (que surge del epitelio columnar). Cada tipo de cáncer está precedido por la aparición de un cambio precanceroso del epitelio. El precursor del cáncer escamocelular se conoce como neoplasia intraepitelial cervicouterina (NIC) y el del adenocarcinoma se conoce como adenocarcinoma in situ (AIS). Los cánceres de células escamosas son los más comunes y representan del 80 al 90% de todos los cánceres cervicouterinos. Por lo tanto, la NIC es mucho más frecuente que el AIS. El cáncer cervicouterino tiene una evolución natural lenta. Las mujeres con NIC o AIS no presentan síntomas. Existen pruebas apropiadas que, administradas de forma rutinaria a las mujeres a partir de cierta edad, son capaces de detectar los precánceres. El tratamiento de los precánceres puede curar alrededor del 90% de ellos y se evita que las mujeres tratadas con éxito desarrollen cáncer cervicouterino en el futuro. Este es el principio básico del tamizaje del cáncer cervicouterino. El tamizaje regular de las mujeres con una prueba adecuada a partir de los 25 o 30 años, seguido del tratamiento de las lesiones NIC o AIS detectadas mediante el tamizaje, puede reducir significativamente la incidencia del cáncer cervicouterino en la población. En los países con programas de tamizaje bien organizados, en los que se invita sistemáticamente a las mujeres a someterse a una prueba de tamizaje con un intervalo de 3 a 5 años, se han dado reducciones drásticas, tanto de la incidencia del cáncer cervicouterino, como de la mortalidad por esta enfermedad. Las pruebas de tamizaje del cáncer cervicouterino más utilizadas son la prueba de Papanicolaou (citología), la IVAA y las pruebas de detección del VPH.
En la siguiente sección se proporciona más información sobre la neoplasia intraepitelial cervicouterina (NIC). |
Haga clic en las imágenes para ampliarlas y ver la descripción
IARC, 150 Cours Albert Thomas, 69372 Lyon CEDEX 08, France - Tel: +33 (0)4 72 73 84 85 - Fax: +33 (0)4 72 73 85 75
© IARC 2024 - All Rights Reserved.
© IARC 2024 - All Rights Reserved.