Розділи
Вступ
Визуальная инспекция после применения уксусной кислоты (ВИ)
Визначення відповідність критеріям/покази для проведення абляційного лікування після застосування оцтової кислоти
Анатомічні міркування
Епітелій шийки матки
Фізіологічні зміни епітелію шийки матки
Неопластичні зміни епітелію шийки матки
Зміни епітелію шийки матки після застосування оцтової кислоти
Інструменти, витратні матеріали та умови, необхідні для обстеження після застосування оцтової кислоти
Процедура візуальної оцінки з використанням оцтової кислоти
Тлумачення результатів візуальної оцінки з використанням оцтової кислоти
Запобігання помилкам у проведенні VIA
Ведення жінок з аномальним результатом візуальної оцінки з використанням оцтової кислоти
Кроки для визначення відповідність критеріям/покази для проведення аблятивного лікування
Роль розчину Люголя у визначенні зони трансформації для лікування
Лікування кріотерапією
Лікування за допомогою термічної абляції
Відео
Приготування розчину Монселя
Профілактика інфекцій
Клінічні випадки
Клінічні випадки, що мають негативний результат за візуальною оцінкою з використанням оцтової
Клінічні випадки, що мають позитивний результат за візуальною оцінкою з використанням оцтової
Клінічні випадки, що мають підозру на рак за результатом візуальної оцінкиеп з використанням оцтової
Тест
Слова вдячності
Рекомендована цитата
Авторські права
Home / Training / Manuals / Атлас візуальної оцінки/інспекції шийки матки з використанням оцтової кислоти (далі – VIA) для скринінгу, медичного сортування (далі – сортування) та оцінки для лікування

Атлас візуальної оцінки/інспекції шийки матки з використанням оцтової кислоти (далі – VIA) для скринінгу, медичного сортування (далі – сортування) та оцінки для лікування
Фільтрувати за мовою: English / Français / Español / Русский / УкраїнськаВедення жінок з аномальним результатом візуальної оцінки з використанням оцтової кислоти |
Жінкам, які мають негативний результат на VIA, слід порадити пройти повторне обстеження залежно від рекомендованого віку та частоти скринінгу вкожній окремій країні чи програмі. ВООЗ рекомендує проводити скринінг жінок кожні 3 роки при використанні VIA. ВООЗ також рекомендує надавати пріоритет скринінгу жінок у віці 30–49 років у загальній популяції жінок (25–49 років для ВІЛ-позитивних жінок). Скринінг може бути розширений на жінок у віці 50-65 років. Однак необхідно забезпечити відповідні засоби для проведення ексцизійного лікування, оскільки більшість жінок у постменопаузі не матимуть права на абляцію, якщо результат тесту буде позитивним.
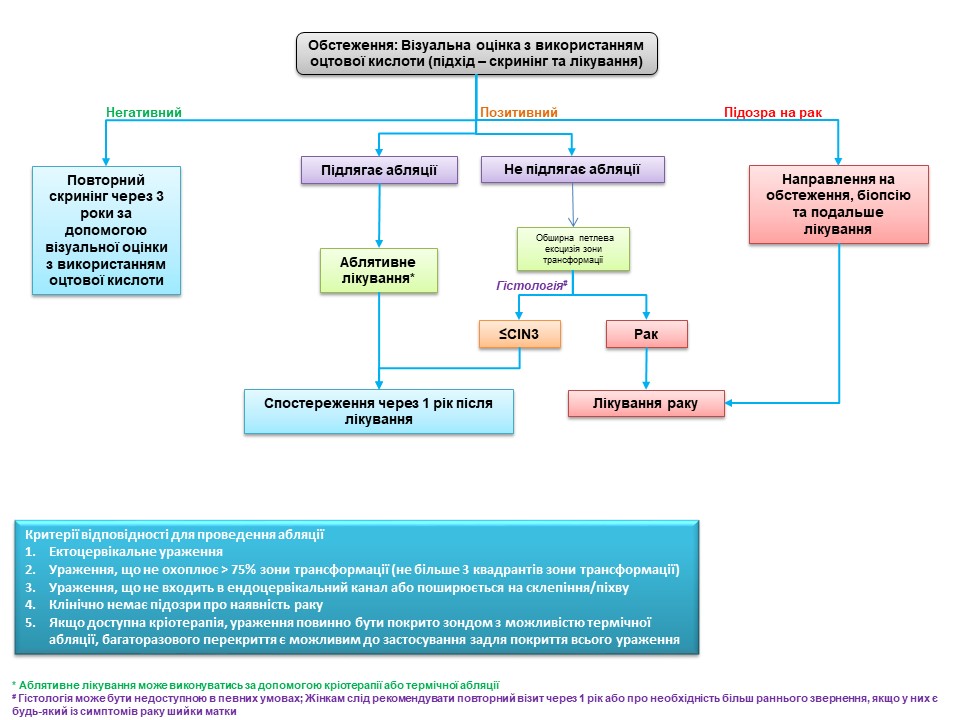
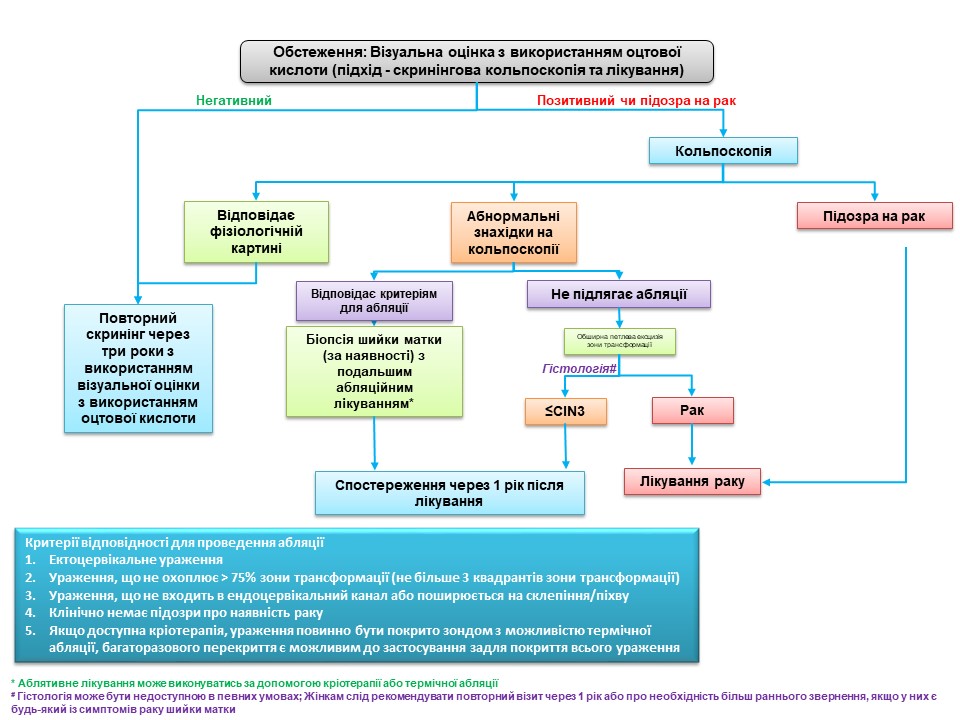
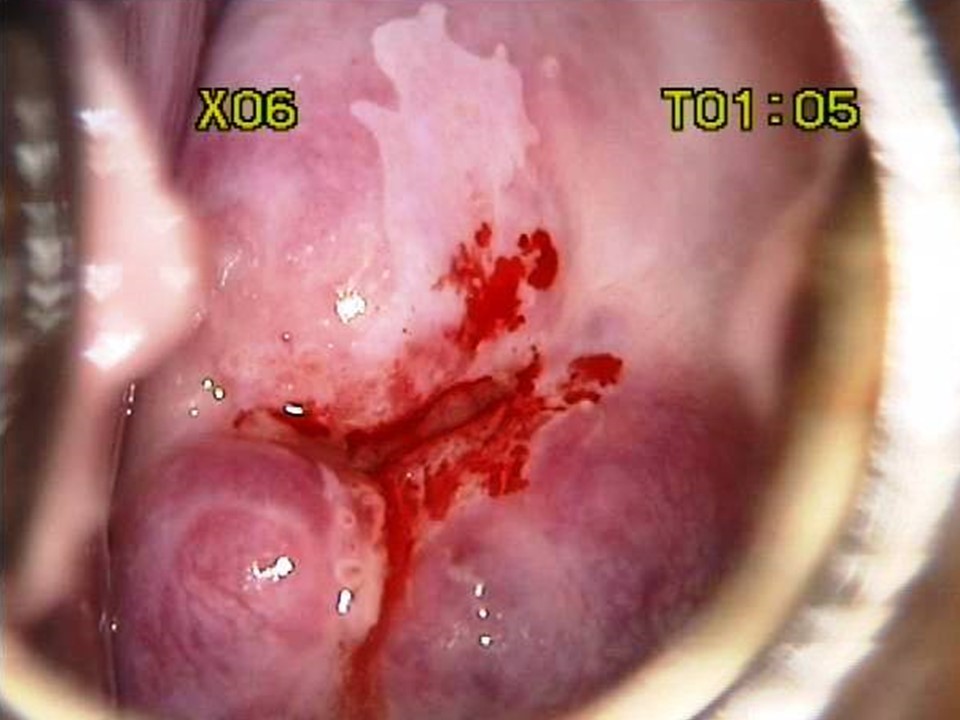
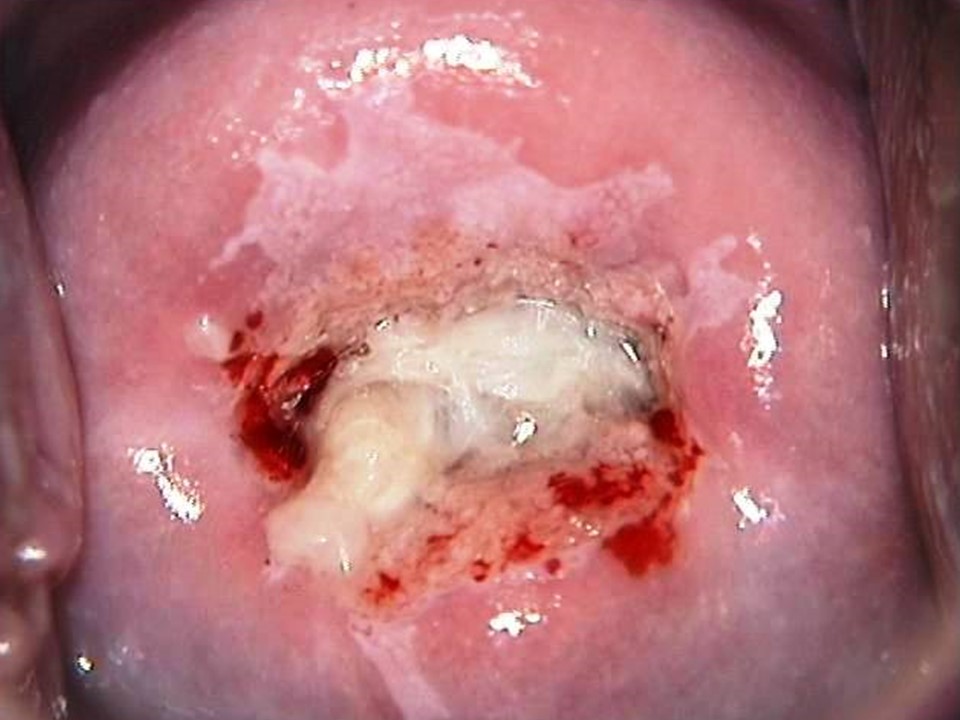
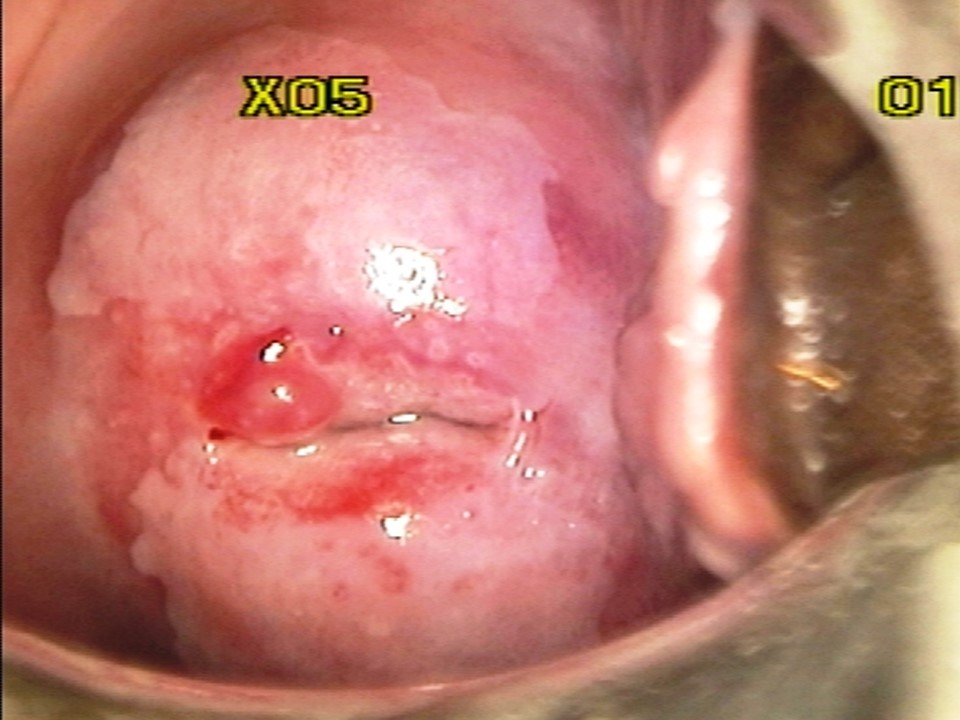
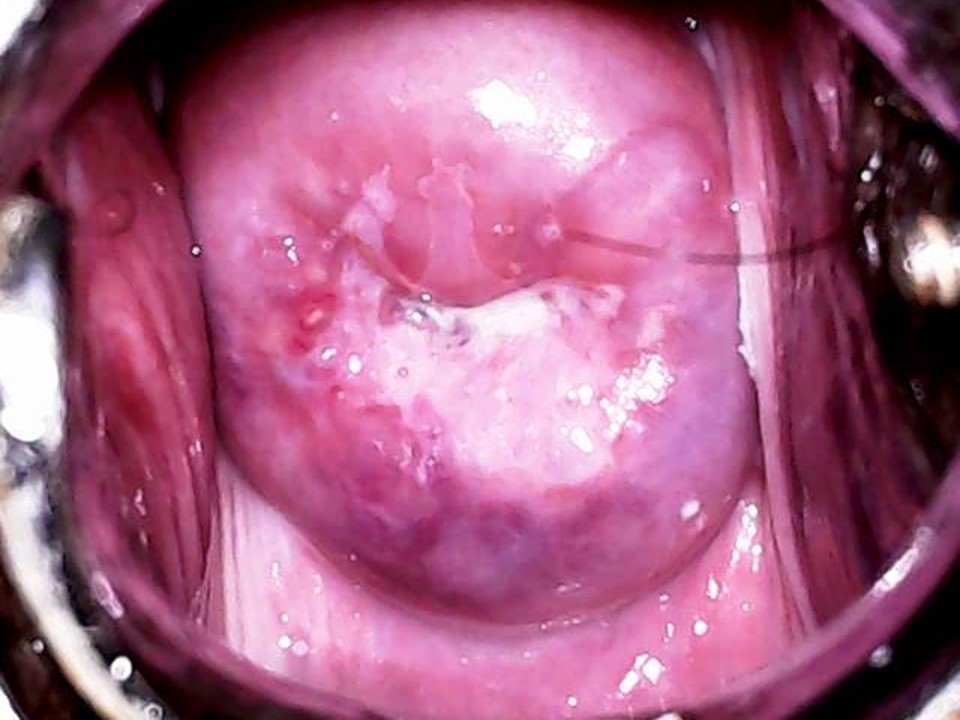
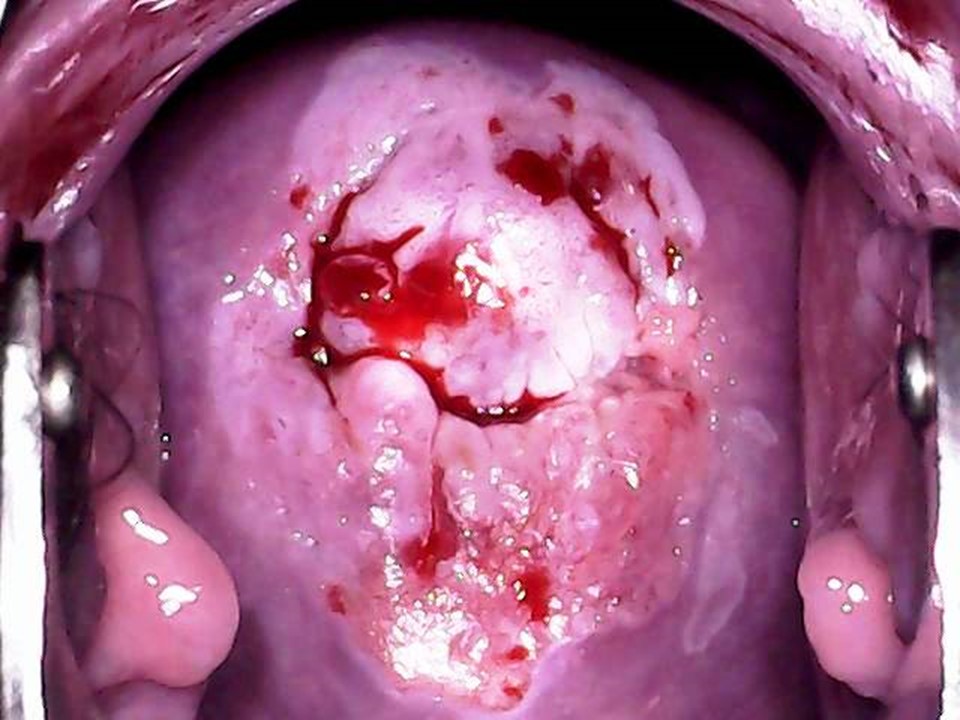
Успіх скринінгу на рак шийки матки залежить від належного ведення скринінг-позитивних жінок. Оскільки позитивний результат за візуальною оцінкою з використанням оцтової кислоти сам по собі не вказує на наявність передракових або злоякісних утворень шийки матки, за ідеальних обставин необхідний підтверджуючий тест. Підтверджуючим тестом може виступати кольпоскопія. Кольпоскоп дозволяє оглянути шийку матки під хорошим джерелом світла та з різними рівнями збільшення. Залежно від результатів кольпоскопічного дослідження кольпоскопіст може вирішити взяти біопсію аномальної ділянки або приступити безпосередньо до лікування. Жінки з позитивний результат за візуальною оцінкою з використанням оцтової кислоти результатом кольпоскопії заспокоєні та їм рекомендовано пройти повторне обстеження згідно з протоколом. Щоб дізнатися більше про кольпоскопію, перейдіть на сторінку Атласу кольпоскопії: принципи та практика. У багатьох ситуаціях якщо Ви перебуваєте в умовах з обмеженими ресурсами доступність послуг кольпоскопії та гістопатологія обмежена. Всесвітня організація охорони здоров’я рекомендує для таких умов більш реалістичний підхід, щоб запропонувати лікування якомога більшій кількості жінок з VIA-позитивністю під час одного оглядового відвідування. Цей підхід відомий як підхід до скринінгу та лікування, при якому лікування пропонується жінкам із позитивним скринінгом безпосередньо без підтвердження захворювання за допомогою кольпоскопії або гістопатологічного дослідження. Підхід «скринінг і лікування» може підвищити ефективність програми скринінгу, оскільки він підвищує прихильність до лікування жінок із позитивним результатом скринінгу та зменшує направлення на кольпоскопію. Підхід до скринінгу та лікування VIA має перевагу в тому, що є скринінговим тестом що проводиться на місці, де проводиться консультація, оскільки він надає результати від проведення негайно та дає змогу приймати рішення про лікування під час того ж візиту, на котрому й проводився скринінг. VIA одночасно дає змогу оцінити відповідність критеріям/покази для проведення абляційного лікування на основі розташування плоскоциліндричного стику, розміру та ступеня ураження та аномальних ознак (незалежно від того, чи вказують на інвазивний рак). Таким чином, наприкінці обстеження VIA лікар повинен не тільки поставити діагноз («Негативний результат за візуальною оцінкою з використанням оцтової кислоти», «Позитивний результат за візуальною оцінкою з використанням оцтової кислоти» або «Підозра на інвазивний рак»), але й запропонувати найбільш відповідне лікування для жінок з VIA-позитивним результатом, які можуть бути одним із наступні:
Лікування ВПЛ-позитивних жінок залежно від результатів сортування за VIA Подібні принципи ведення застосовуються, коли VIA використовується для сортування ВПЛ-позитивних жінок. Жінок з ВПЛ з негативним тестом на VIA необхідно запрошувати через два роки для повторного тесту на ВПЛ (бажано) (і через рік, якщо вони живуть з ВІЛ) або повторного VIA. ВПЛ-позитивних жінок з підозрою на рак на VIA слід належним чином направити для подальшого обстеження та біопсії. Жінки з VIA-позитивним результатом оцінюються на відповідність критеріям для проведення абляційного лікування та лікуються за допомогою кріотерапії або термічної абляції в тому ж положенні. Жінкам з VIA, які не підлягають абляції, запропонують ексцизійне лікування або в тій самій клініці, або у відповідному центрі. Лікування передракових уражень шийки матки Передракові ураження шийки матки можна лікувати або абляцією, або ексцизійною технікою. Абляційні методи використовують або холодову травму (кріотерапія), або теплову травму (термічна абляція) для руйнування аномального епітелію зони трансформації шийки матки. Найбільш широко використовуваною технікою висічення є велика петлева ексцизія зони трансформації (LLETZ), також відома як процедура петлевого електрохірургічного висічення (LEEP). Вся ЗТ видаляється за допомогою петлі з металевого дроту, що живиться від електрохірургічного блоку для лікування передраку шийки матки. ЗТ можна вирізати за допомогою хірургічного ножа, а процедура відома як конізація холодним ножем (CKC). В якості альтернативи, голку або прямий дріт, що живиться від електрохірургічного блоку, також можна використовувати для висічення ЗТ. Процедура відома як NETZ або SWETZ. У той час як ексцизійні методи можна використовувати для лікування всіх передракових уражень шийки матки, абляційні методи підходять лише для уражень, які відповідають певним критеріям відбору, котрі описано нижче. Абляційні методи простіші і мають менше ускладнень у порівнянні з ексцизійними. Ми детально опишемо процедуру абляційного лікування в наступних розділах. Щоб дізнатися більше про LLETZ та CKC, натисніть на наступне посилання. В умовах скринінгу та лікування кожна жінка з VIA-позитивним результатом повинна бути оцінена на відповідність ураження критеріям/покази для проведення, що вона має для абляційного лікування, незалежно від того, чи є VIA скринінговим тестом чи тестом для сортування ВПЛ-позитивних жінок. Нижче наведено критерії вибору жінки з VIA для абляційного лікування:
Існує додатковий критерій, якщо кріотерапія є технікою, яка використовується для абляційної терапії. Кріотерапевтичний зонд повинен мати можливість охопити зону трансформації. Це не є вимогою для термічної абляції, оскільки зонд для термічної абляції можна прикладати до шийки матки кілька разів.
Якщо доступні гістопатологічні засоби, перед проведенням абляційного лікування слід отримати пункційну біопсію аномального ураження. Весь зразок, вилучений під час ексцизійної обробки, вимагає гістопатологічної оцінки, щоб визначити, чи був повністю видалений передрак, і щоб виключити будь-який осередок інвазивного раку.
|
IARC, 150 Cours Albert Thomas, 69372 Lyon CEDEX 08, France - Tel: +33 (0)4 72 73 84 85 - Fax: +33 (0)4 72 73 85 75
© IARC 2024 - All Rights Reserved.
© IARC 2024 - All Rights Reserved.