Home / Training / Manuals / La colposcopia y el tratamiento de la neoplasia intraepitelial cervical: Manual para principiantes / Capítulo 8: Diagnóstico colposcópico del carcinoma invasor preclínico del cuello uterino y de la neoplasia glandular
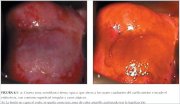 Figura 8.1 : (a) Gruesa zona aceto...
Figura 8.1 : (a) Gruesa zona aceto...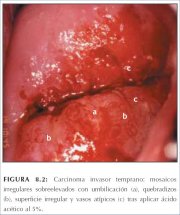 Figura 8.2 : Carcinoma invasor tem...
Figura 8.2 : Carcinoma invasor tem...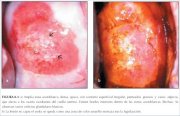 Figura 8.3 : a) Amplia zona acetob...
Figura 8.3 : a) Amplia zona acetob...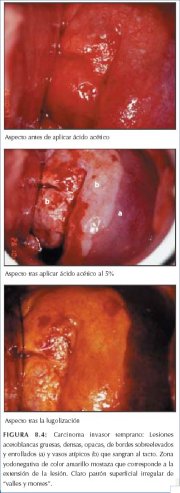 Figura 8.4 : Carcinoma invasor tem...
Figura 8.4 : Carcinoma invasor tem... Figura 8.5 : Patrones vasculares a...
Figura 8.5 : Patrones vasculares a...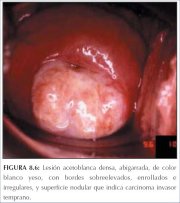 Figura 8.6 : Lesión acetoblanca de...
Figura 8.6 : Lesión acetoblanca de... Figura 8.7 : Carcinoma cervicouter...
Figura 8.7 : Carcinoma cervicouter...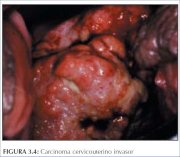 Figura 3.4 : Carcinoma cervicouter...
Figura 3.4 : Carcinoma cervicouter...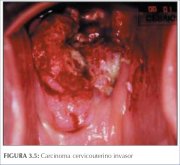 Figura 3.5 : Carcinoma cervicouter...
Figura 3.5 : Carcinoma cervicouter...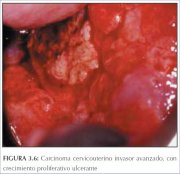 Figura 3.6 : Carcinoma cervicouter...
Figura 3.6 : Carcinoma cervicouter...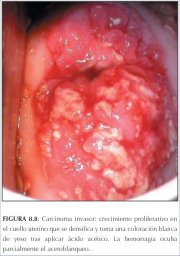 Figura 8.8 : Carcinoma invasor: cr...
Figura 8.8 : Carcinoma invasor: cr...
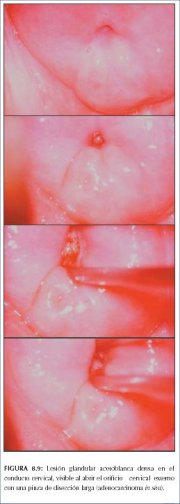 Figura 8.9 : Lesión glandular acet...
Figura 8.9 : Lesión glandular acet... Figura 8.5 : Patrones vasculares a...
Figura 8.5 : Patrones vasculares a...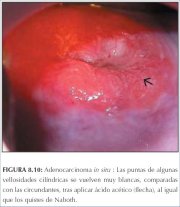 Figura 8.10 : Adenocarcinoma in si...
Figura 8.10 : Adenocarcinoma in si...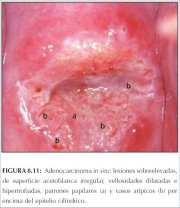 Figura 8.11 : Adenocarcinoma in si...
Figura 8.11 : Adenocarcinoma in si...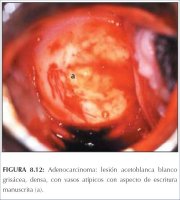 Figura 8.12 : Adenocarcinoma: lesi...
Figura 8.12 : Adenocarcinoma: lesi...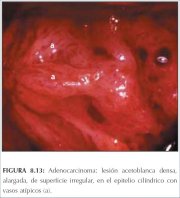 Figura 8.13 : Adenocarcinoma: lesi...
Figura 8.13 : Adenocarcinoma: lesi...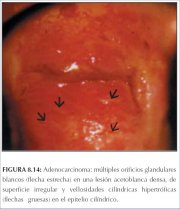 Figura 8.14 : Adenocarcinoma: múlt...
Figura 8.14 : Adenocarcinoma: múlt...
La colposcopia y el tratamiento de la neoplasia intraepitelial cervical: Manual para principiantes, J.W. Sellors & R. Sankaranarayanan
Capítulo 8: Diagnóstico colposcópico del carcinoma invasor preclínico del cuello uterino y de la neoplasia glandular
Filter by language: English / Français / Español / Portugues / 中文- Las lesiones acetoblancas con vasos atípicos; las lesiones acetoblancas amplias, complejas que obliteran el orificio cervical externo; las lesiones con contorno irregular y exofítico; las lesiones notoriamente espesas, de color blanco yeso con bordes sobreelevados, dehiscentes y enrollados; y las lesiones sangrantes al tacto deben investigarse exhaustivamente para descartar la posibilidad del cáncer invasor preclínico en estadios iniciales.
- El aspecto de los vasos sanguíneos atípicos puede constituir el primer signo de la invasión; uno de los signos colposcópicos más tempranos de la invasión son los vasos sanguíneos que escapan de las placas de mosaico.
- Los patrones vasculares atípicos varían y pueden adoptar la forma de horquillas, tirabuzones, hilachas, comas, renacuajos y otros patrones irregulares de ramificación extraña, con calibre irregular.
- La mayoría de las lesiones glandulares se originan en la zona de transformación y pueden asociarse con lesiones de NIC concomitante.
- La acetoblancura definida de vellosidades individuales o fusionadas en parches discretos, en contraposición al epitelio cilíndrico circundante, o los orificios glandulares blancos, múltiples, estrechamente ubicados en una lesión acetoblanca densa, pueden indicar lesiones glandulares.
- El blanco grisáceo, las lesiones densas con excrecencias papilares y vasos atípicos con aspecto de hilachas o de escritura manuscrita o las lesiones con estructuras vellosas notoriamente atípicas pueden asociarse con lesiones glandulares.
- La mayoría de las lesiones glandulares se originan en la zona de transformación y pueden asociarse con lesiones de NIC concomitante.
- La acetoblancura definida de vellosidades individuales o fusionadas en parches discretos, en contraposición al epitelio cilíndrico circundante, o los orificios glandulares blancos, múltiples, estrechamente ubicados en una lesión acetoblanca densa, pueden indicar lesiones glandulares.
El carcinoma invasor es la etapa de las enfermedades que
sigue a la NIC 3 o a la neoplasia intraepitelial glandular
de alto grado. La invasión implica que las células
epiteliales neoplásicas han penetrado al estroma que
subyace al epitelio por rotura de la membrana basal. El
término "cáncer invasor preclínico" se aplica a las
neoplasias invasoras muy tempranas (por ejemplo, de
estadio 1) en mujeres sin síntomas ni hallazgos físicos
manifiestos o signos clínicos, que se diagnostican
incidentalmente durante una colposcopia o mediante
otros enfoques de detección temprana como el tamizaje.
La responsabilidad primaria de un colposcopista es
asegurar que cuando existe un carcinoma invasor
preclínico del cuello uterino, se lo diagnosticará. Los
signos colposcópicos de esta afección son generalmente
reconocibles desde el principio, a menos que la lesión
esté escondida en el fondo de una cripta. Este capítulo
describe la detección colposcópica de los carcinomas
cervicales invasores seguida de una consideración
específica de la neoplasia glandular cervical.
Es crucial para el colposcopista familiarizarse con los signos del cáncer cervicouterino preclínico y comprender la necesidad de observar estrictamente los protocolos de diagnóstico para garantizar la seguridad de las mujeres referidas para su atención. El empleo para el diagnóstico de la colposcopia y la biopsia dirigida reemplaza el uso de la conización cervical con bisturí frío como principal recurso diagnóstico de las anomalías cervicales. Esto significa que la responsabilidad de la exactitud del diagnóstico ya no descansa exclusivamente en el patólogo que evalúa la muestra del cono, sino también en el colposcopista que le proporciona el material histológico para el examen. El uso del tratamiento ablativo, como la crioterapia, en el que no se dispone de muestra histológica alguna del área tratada, subraya aún más la necesidad de observar estrictamente el protocolo de colposcopia y de estar familiarizado con los signos del carcinoma invasor.
Es crucial para el colposcopista familiarizarse con los signos del cáncer cervicouterino preclínico y comprender la necesidad de observar estrictamente los protocolos de diagnóstico para garantizar la seguridad de las mujeres referidas para su atención. El empleo para el diagnóstico de la colposcopia y la biopsia dirigida reemplaza el uso de la conización cervical con bisturí frío como principal recurso diagnóstico de las anomalías cervicales. Esto significa que la responsabilidad de la exactitud del diagnóstico ya no descansa exclusivamente en el patólogo que evalúa la muestra del cono, sino también en el colposcopista que le proporciona el material histológico para el examen. El uso del tratamiento ablativo, como la crioterapia, en el que no se dispone de muestra histológica alguna del área tratada, subraya aún más la necesidad de observar estrictamente el protocolo de colposcopia y de estar familiarizado con los signos del carcinoma invasor.
Enfoque colposcópico
El colposcopista debe estar muy consciente de que los
cánceres invasores son más comunes en las mujeres
mayores y en aquellas que presentan anomalías
citológicas de alto grado. Las lesiones amplias de alto
grado, que afectan más de tres cuadrantes del cuello
uterino, deben investigarse exhaustivamente por la
posibilidad de cáncer invasor en estadios iniciales, en
especial, si se asocia con vasos atípicos. Otros signos de
advertencia son: presencia de una amplia zona de
transformación anormal (mayor de 40 mm2), lesiones
acetoblancas complejas en ambos labios del cuello
uterino, lesiones que obliteran el orificio cervical
externo, lesiones con contorno superficial irregular y
exofíticas, lesiones blanco yeso notoriamente espesas
de bordes sobreelevados dehiscentes, vasos atípicos
notablemente sobreabundantes, sangrado al tacto y
síntomas como hemorragia vaginal.
Una ventaja de realizar un examen digital de la vagina y el cuello uterino antes de colocar el espéculo vaginal es la posibilidad de detectar cualquier indicio de nodularidad o dureza del tejido. Después de insertar el espéculo se aplica solución fisiológica normal al cuello uterino y se inspecciona su superficie en búsqueda de cualquier lesión sospechosa. Luego debe identificarse la zona de transformación, según se describe en los capítulos 6 y 7. El examen colposcópico se realiza de la manera normal (capítulos 6 y 7) con aplicaciones sucesivas de solución fisiológica, ácido acético y solución yodoyodurada de Lugol, con observación cuidadosa después de cada una.
Los hallazgos colposcópicos del cáncer invasor del cuello uterino preclínico varían según las características específicas de crecimiento de las lesiones individuales, particularmente las de las lesiones invasoras tempranas. Después de la aplicación del ácido acético, las lesiones invasoras preclínicas tempranas viran rápidamente a una coloración blancogrisácea o blanco-amarillenta (figura 8.1). La acetoblancura persiste durante varios minutos.
Uno de los signos colposcópicos más tempranos de la posible invasión son los vasos sanguíneos que brotan de las placas de mosaico con producción de vasos longitudinales irregulares (figura 8.2). A medida que el proceso neoplásico se acerca estrechamente a la etapa de cáncer invasor, los vasos sanguíneos pueden adoptar patrones cada vez más irregulares y extraños. El aspecto de los vasos atípicos indica generalmente los primeros signos de la invasión (figuras 8.1-8.5). Las características claves de estos vasos superficiales atípicos son que no existe disminución gradual alguna del calibre (estrechamiento gradual) en las ramas terminales y que la ramificación regular, propia de los vasos superficiales normales, está ausente. Los vasos sanguíneos atípicos, que resultan según se cree de la presión horizontal del epitelio neoplásico en expansión sobre los espacios vasculares, presentan una distribución completamente irregular y fortuita, y gran variación en el calibre con cambios de dirección abruptos, angulosos, con ramificaciones y patrones extraños. Estas formas vasculares han sido descritas mediante rótulos como: en horquilla ancha, en hilachas, en hilachas extrañas, tirabuzones, en zarcillos, vasos arborescentes y en forma de raíz (figura 8.5). Son irregulares en tamaño, forma, curso y disposición, y la distancia intercapilar es sustancialmente mayor y más variable que la del epitelio normal.
Si el cáncer es predominantemente exofítico, la lesión puede aparecer como un crecimiento vegetante con hemorragia al tacto o exudación capilar. Los carcinomas invasores tempranos, principalmente exofíticos, tienden a ser blandos y de color densamente blanco grisáceo, de bordes sobreelevados y dehiscentes (figuras 8.4 y 8.6). El sangrado o la exudación superficiales no son infrecuentes, especialmente si existe proliferación marcada de vasos superficiales atípicos (figuras 8.1-8.4 y 8.7). La hemorragia puede enmascarar la acetoblancura del epitelio (figuras 8.2, 8.4 y 8.7). Los tipos vasculares atípicos superficiales varían y, en forma distintiva, presentan distancias intercapilares ampliadas. Estos pueden adoptar la forma de horquillas, tirabuzones, hilachas, comas, renacuajos y otros patrones de ramificación irregulares, extraños, y calibre irregular (figuras 8.1- 8.5 y 8.7). Los vasos anormales que se ramifican muestran un patrón de vasos grandes que repentinamente se tornan más pequeños y que luego se reabren bruscamente en un vaso más grande. Todas estas anomalías pueden detectarse mejor con el filtro verde (o azul) y el empleo de gran aumento. La evaluación adecuada de estos patrones vasculares anormales, en particular con el filtro verde, constituye un paso muy importante en el diagnóstico colposcópico de los cánceres cervicales invasores tempranos.
El cáncer invasor preclínico en estadios iniciales también puede aparecer como zonas densas, espesas, de color blanco yeso, con irregularidad y nodularidad superficial y con bordes sobreelevados y dehiscentes (figura 8.6). Tales lesiones pueden no presentar patrones vasculares atípicos ni sangrar al tacto. El perfil superficial irregular con aspecto de picos y depresiones es también característico de los cánceres invasores en estadios iniciales (figuras 8.2-8.4, 8.6 y 8.7). Los cánceres invasores en estadios iniciales, preclínicos, sospechados colposcópicamente, son a menudo lesiones muy extensas, complejas que afectan todos los cuadrantes del cuello uterino. Tales lesiones incluyen con frecuencia el conducto cervical y pueden obliterar el orificio externo. Las lesiones infiltrantes aparecen como zonas blancas, nodulares, duras, y pueden presentar zonas necróticas en el centro. Los cánceres invasores del cuello uterino rara vez producen glucógeno y, por consiguiente, las lesiones viran al amarillo mostaza o azafranado después de la lugolización (figuras 8.1, 8.3, 8.4 y 8.7).
Si se biopsia una lesión sospechosa de carcinoma invasor y el informe histológico es negativo para invasión, es responsabilidad del colposcopista asegurar, en un examen posterior, la obtención de una biopsia posiblemente más amplia y un legrado endocervical (LEC). Si el patólogo informa que el estroma presente es inadecuado para decidir si existe invasión histológica, corresponde efectuar otra biopsia.
Los cánceres avanzados, francamente invasores, no necesariamente requieren colposcopia para el diagnóstico (figuras 3.4-3.6 y 8.8). Un examen mediante espéculo vaginal con palpación digital adecuadamente conducido debe establecer el diagnóstico, de modo que luego puedan realizarse exámenes de confirmación y determinación del estadio. La biopsia debe tomarse de la periferia del crecimiento, evitando las zonas necróticas, para asegurar el diagnóstico histopatológico preciso.
Una ventaja de realizar un examen digital de la vagina y el cuello uterino antes de colocar el espéculo vaginal es la posibilidad de detectar cualquier indicio de nodularidad o dureza del tejido. Después de insertar el espéculo se aplica solución fisiológica normal al cuello uterino y se inspecciona su superficie en búsqueda de cualquier lesión sospechosa. Luego debe identificarse la zona de transformación, según se describe en los capítulos 6 y 7. El examen colposcópico se realiza de la manera normal (capítulos 6 y 7) con aplicaciones sucesivas de solución fisiológica, ácido acético y solución yodoyodurada de Lugol, con observación cuidadosa después de cada una.
Los hallazgos colposcópicos del cáncer invasor del cuello uterino preclínico varían según las características específicas de crecimiento de las lesiones individuales, particularmente las de las lesiones invasoras tempranas. Después de la aplicación del ácido acético, las lesiones invasoras preclínicas tempranas viran rápidamente a una coloración blancogrisácea o blanco-amarillenta (figura 8.1). La acetoblancura persiste durante varios minutos.
Uno de los signos colposcópicos más tempranos de la posible invasión son los vasos sanguíneos que brotan de las placas de mosaico con producción de vasos longitudinales irregulares (figura 8.2). A medida que el proceso neoplásico se acerca estrechamente a la etapa de cáncer invasor, los vasos sanguíneos pueden adoptar patrones cada vez más irregulares y extraños. El aspecto de los vasos atípicos indica generalmente los primeros signos de la invasión (figuras 8.1-8.5). Las características claves de estos vasos superficiales atípicos son que no existe disminución gradual alguna del calibre (estrechamiento gradual) en las ramas terminales y que la ramificación regular, propia de los vasos superficiales normales, está ausente. Los vasos sanguíneos atípicos, que resultan según se cree de la presión horizontal del epitelio neoplásico en expansión sobre los espacios vasculares, presentan una distribución completamente irregular y fortuita, y gran variación en el calibre con cambios de dirección abruptos, angulosos, con ramificaciones y patrones extraños. Estas formas vasculares han sido descritas mediante rótulos como: en horquilla ancha, en hilachas, en hilachas extrañas, tirabuzones, en zarcillos, vasos arborescentes y en forma de raíz (figura 8.5). Son irregulares en tamaño, forma, curso y disposición, y la distancia intercapilar es sustancialmente mayor y más variable que la del epitelio normal.
Si el cáncer es predominantemente exofítico, la lesión puede aparecer como un crecimiento vegetante con hemorragia al tacto o exudación capilar. Los carcinomas invasores tempranos, principalmente exofíticos, tienden a ser blandos y de color densamente blanco grisáceo, de bordes sobreelevados y dehiscentes (figuras 8.4 y 8.6). El sangrado o la exudación superficiales no son infrecuentes, especialmente si existe proliferación marcada de vasos superficiales atípicos (figuras 8.1-8.4 y 8.7). La hemorragia puede enmascarar la acetoblancura del epitelio (figuras 8.2, 8.4 y 8.7). Los tipos vasculares atípicos superficiales varían y, en forma distintiva, presentan distancias intercapilares ampliadas. Estos pueden adoptar la forma de horquillas, tirabuzones, hilachas, comas, renacuajos y otros patrones de ramificación irregulares, extraños, y calibre irregular (figuras 8.1- 8.5 y 8.7). Los vasos anormales que se ramifican muestran un patrón de vasos grandes que repentinamente se tornan más pequeños y que luego se reabren bruscamente en un vaso más grande. Todas estas anomalías pueden detectarse mejor con el filtro verde (o azul) y el empleo de gran aumento. La evaluación adecuada de estos patrones vasculares anormales, en particular con el filtro verde, constituye un paso muy importante en el diagnóstico colposcópico de los cánceres cervicales invasores tempranos.
El cáncer invasor preclínico en estadios iniciales también puede aparecer como zonas densas, espesas, de color blanco yeso, con irregularidad y nodularidad superficial y con bordes sobreelevados y dehiscentes (figura 8.6). Tales lesiones pueden no presentar patrones vasculares atípicos ni sangrar al tacto. El perfil superficial irregular con aspecto de picos y depresiones es también característico de los cánceres invasores en estadios iniciales (figuras 8.2-8.4, 8.6 y 8.7). Los cánceres invasores en estadios iniciales, preclínicos, sospechados colposcópicamente, son a menudo lesiones muy extensas, complejas que afectan todos los cuadrantes del cuello uterino. Tales lesiones incluyen con frecuencia el conducto cervical y pueden obliterar el orificio externo. Las lesiones infiltrantes aparecen como zonas blancas, nodulares, duras, y pueden presentar zonas necróticas en el centro. Los cánceres invasores del cuello uterino rara vez producen glucógeno y, por consiguiente, las lesiones viran al amarillo mostaza o azafranado después de la lugolización (figuras 8.1, 8.3, 8.4 y 8.7).
Si se biopsia una lesión sospechosa de carcinoma invasor y el informe histológico es negativo para invasión, es responsabilidad del colposcopista asegurar, en un examen posterior, la obtención de una biopsia posiblemente más amplia y un legrado endocervical (LEC). Si el patólogo informa que el estroma presente es inadecuado para decidir si existe invasión histológica, corresponde efectuar otra biopsia.
Los cánceres avanzados, francamente invasores, no necesariamente requieren colposcopia para el diagnóstico (figuras 3.4-3.6 y 8.8). Un examen mediante espéculo vaginal con palpación digital adecuadamente conducido debe establecer el diagnóstico, de modo que luego puedan realizarse exámenes de confirmación y determinación del estadio. La biopsia debe tomarse de la periferia del crecimiento, evitando las zonas necróticas, para asegurar el diagnóstico histopatológico preciso.
 Figura 8.1 : (a) Gruesa zona aceto...
Figura 8.1 : (a) Gruesa zona aceto... Figura 8.2 : Carcinoma invasor tem...
Figura 8.2 : Carcinoma invasor tem... Figura 8.3 : a) Amplia zona acetob...
Figura 8.3 : a) Amplia zona acetob... Figura 8.4 : Carcinoma invasor tem...
Figura 8.4 : Carcinoma invasor tem... Figura 8.5 : Patrones vasculares a...
Figura 8.5 : Patrones vasculares a... Figura 8.6 : Lesión acetoblanca de...
Figura 8.6 : Lesión acetoblanca de... Figura 8.7 : Carcinoma cervicouter...
Figura 8.7 : Carcinoma cervicouter... Figura 3.4 : Carcinoma cervicouter...
Figura 3.4 : Carcinoma cervicouter... Figura 3.5 : Carcinoma cervicouter...
Figura 3.5 : Carcinoma cervicouter... Figura 3.6 : Carcinoma cervicouter...
Figura 3.6 : Carcinoma cervicouter... Figura 8.8 : Carcinoma invasor: cr...
Figura 8.8 : Carcinoma invasor: cr...Lesiones glandulares
No existen características colposcópicas obvias que
permitan un diagnóstico definitivo del adenocarcinoma
in situ (AIS) y del adenocarcinoma, como tampoco se ha
establecido, y aceptado ampliamente, criterio firme
alguno para reconocer las lesiones glandulares. La
mayoría de los AIS cervicales o el adenocarcinoma
temprano se descubren incidentalmente después de la
biopsia para la neoplasia intraepitelial escamosa. Vale
la pena señalar que a menudo el AIS coexiste con la NIC.
El diagnóstico colposcópico del AIS y el adenocarcinoma
requieren un alto grado de capacitación y pericia.
Se ha sugerido que la mayoría de las lesiones
glandulares se originan dentro de la zona de
transformación y el reconocimiento colposcópico de la
acetoblancura definida de las vellosidades individuales
o fusionadas en parches discretos (en contraposición a
las vellosidades cilíndricas blanco-rosadas circundantes)
puede conducir a la sospecha de lesiones glandulares.
Las lesiones de la NIC están casi siempre conectadas con la unión escamoso-cilíndrica, pero las lesiones glandulares pueden ocurrir como islotes densamente blancos en el epitelio cilíndrico (figura 8.9). En aproximadamente la mitad de las mujeres con AIS, la lesión está totalmente dentro del conducto (figura 8.9) y puede ser fácilmente pasada por alto si no se visualiza e investiga adecuadamente el conducto cervical.
Una lesión en el epitelio cilíndrico que contiene vasos en forma de ramificaciones o de raíces (figura 8.5) también puede indicar anomalías glandulares. Las vellosidades cilíndricas notoriamente acetoblancas en marcado contraste con las vellosidades circundantes pueden sugerir lesiones glandulares (figura 8.10). Las lesiones sobreelevadas con superficie acetoblanca irregular, patrones papilares y vasos sanguíneos atípicos suprayacentes al epitelio cilíndrico pueden asociarse con lesiones glandulares (figura 8.11). Una lesión jaspeada irregular roja y blanca con excrecencias papilares pequeñas y brotes epiteliales y orificios de criptas grandes en el epitelio cilíndrico, también puede estar asociada con lesiones glandulares.
El adenocarcinoma invasor puede presentarse como lesiones acetoblancas densas, blanco-grisáceas, con excrecencias papilares y vasos sanguíneos atípicos similares a hilachas o a escritura manuscrita (figura 8.12). La superficie blanda puede desprenderse fácilmente cuando se la toca con una torunda de algodón. El adenocarcinoma también puede presentarse como estructuras vellosas marcadamente atípicas con vasos atípicos que reemplazan al epitelio cilíndrico exocervical normal (figura 8.13). Los orificios glandulares blancos, múltiples, estrechamente ubicados en una lesión acetoblanca densa con superficie irregular, también pueden indicar una lesión glandular (figura 8.14).
En resumen, el diagnóstico colposcópico preciso del carcinoma invasor preclínico y de las lesiones glandulares depende de varios factores: el permanente ojo avizor del colposcopista, la observancia estricta del enfoque gradual del examen, el empleo de un índice de clasificación, mucha atención a los vasos sanguíneos superficiales, la evaluación honrada para determinar un examen inadecuado, el uso apropiado del LEC para descartar las lesiones en el conducto y la toma de una biopsia bien dirigida de tejido suficiente que permita efectuar un diagnóstico histopatológico fiable.
Las lesiones de la NIC están casi siempre conectadas con la unión escamoso-cilíndrica, pero las lesiones glandulares pueden ocurrir como islotes densamente blancos en el epitelio cilíndrico (figura 8.9). En aproximadamente la mitad de las mujeres con AIS, la lesión está totalmente dentro del conducto (figura 8.9) y puede ser fácilmente pasada por alto si no se visualiza e investiga adecuadamente el conducto cervical.
Una lesión en el epitelio cilíndrico que contiene vasos en forma de ramificaciones o de raíces (figura 8.5) también puede indicar anomalías glandulares. Las vellosidades cilíndricas notoriamente acetoblancas en marcado contraste con las vellosidades circundantes pueden sugerir lesiones glandulares (figura 8.10). Las lesiones sobreelevadas con superficie acetoblanca irregular, patrones papilares y vasos sanguíneos atípicos suprayacentes al epitelio cilíndrico pueden asociarse con lesiones glandulares (figura 8.11). Una lesión jaspeada irregular roja y blanca con excrecencias papilares pequeñas y brotes epiteliales y orificios de criptas grandes en el epitelio cilíndrico, también puede estar asociada con lesiones glandulares.
El adenocarcinoma invasor puede presentarse como lesiones acetoblancas densas, blanco-grisáceas, con excrecencias papilares y vasos sanguíneos atípicos similares a hilachas o a escritura manuscrita (figura 8.12). La superficie blanda puede desprenderse fácilmente cuando se la toca con una torunda de algodón. El adenocarcinoma también puede presentarse como estructuras vellosas marcadamente atípicas con vasos atípicos que reemplazan al epitelio cilíndrico exocervical normal (figura 8.13). Los orificios glandulares blancos, múltiples, estrechamente ubicados en una lesión acetoblanca densa con superficie irregular, también pueden indicar una lesión glandular (figura 8.14).
En resumen, el diagnóstico colposcópico preciso del carcinoma invasor preclínico y de las lesiones glandulares depende de varios factores: el permanente ojo avizor del colposcopista, la observancia estricta del enfoque gradual del examen, el empleo de un índice de clasificación, mucha atención a los vasos sanguíneos superficiales, la evaluación honrada para determinar un examen inadecuado, el uso apropiado del LEC para descartar las lesiones en el conducto y la toma de una biopsia bien dirigida de tejido suficiente que permita efectuar un diagnóstico histopatológico fiable.
 Figura 8.9 : Lesión glandular acet...
Figura 8.9 : Lesión glandular acet... Figura 8.5 : Patrones vasculares a...
Figura 8.5 : Patrones vasculares a... Figura 8.10 : Adenocarcinoma in si...
Figura 8.10 : Adenocarcinoma in si... Figura 8.11 : Adenocarcinoma in si...
Figura 8.11 : Adenocarcinoma in si... Figura 8.12 : Adenocarcinoma: lesi...
Figura 8.12 : Adenocarcinoma: lesi... Figura 8.13 : Adenocarcinoma: lesi...
Figura 8.13 : Adenocarcinoma: lesi... Figura 8.14 : Adenocarcinoma: múlt...
Figura 8.14 : Adenocarcinoma: múlt...


