Accueil / Formation / Manuels / Colposcopie et Traitement des Néoplasies Cervicales Intraépithéliales / Chapitre 8 : Diagnostic colposcopique du cancer du col invasif infraclinique et de la néoplasie glandulaire
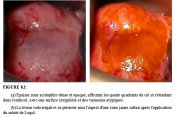 figure 8.1:
figure 8.1:
(a) Epaisse zone ...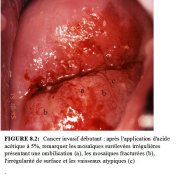 figure 8.2: Cancer invasif débutan...
figure 8.2: Cancer invasif débutan...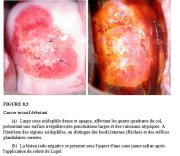 figure 8.3:
Cancer invasif débuta...
figure 8.3:
Cancer invasif débuta...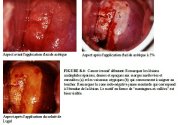 figure 8.4: Cancer invasif débutan...
figure 8.4: Cancer invasif débutan... figure 8.5: Motifs de vaisseaux at...
figure 8.5: Motifs de vaisseaux at...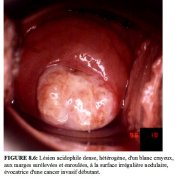 figure 8.6: Lésion acidophile dens...
figure 8.6: Lésion acidophile dens...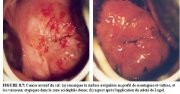 figure 8.7: Cancer invasif du col:...
figure 8.7: Cancer invasif du col:...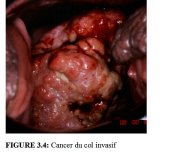 figure 3.4: Cancer du col invasif....
figure 3.4: Cancer du col invasif....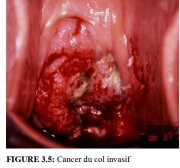 figure 3.5: Cancer du col invasif....
figure 3.5: Cancer du col invasif....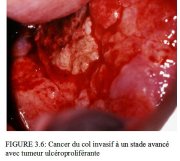 figure 3.6: Cancer du col invasif ...
figure 3.6: Cancer du col invasif ...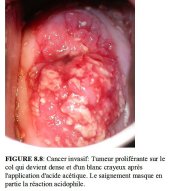 figure 8.8: Cancer invasif: Tumeur...
figure 8.8: Cancer invasif: Tumeur...
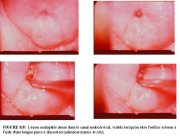 figure 8.9: Lésion acidophile dens...
figure 8.9: Lésion acidophile dens... figure 8.5: Motifs de vaisseaux at...
figure 8.5: Motifs de vaisseaux at...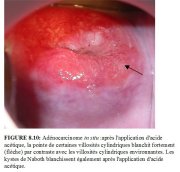 figure 8.10: Adénocarcinome in sit...
figure 8.10: Adénocarcinome in sit...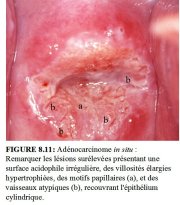 figure 8.11: Adénocarcinome in sit...
figure 8.11: Adénocarcinome in sit...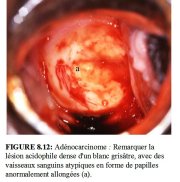 figure 8.12: Adénocarcinome : Rema...
figure 8.12: Adénocarcinome : Rema...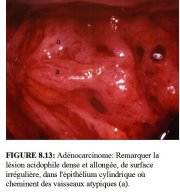 figure 8.13: Adénocarcinome: Remar...
figure 8.13: Adénocarcinome: Remar...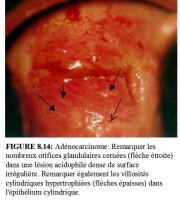 figure 8.14: Adénocarcinome: Remar...
figure 8.14: Adénocarcinome: Remar...
Colposcopie et Traitement des Néoplasies Cervicales Intraépithéliales : Manuel à l'usage des débutants, édité par J.W. Sellors et R. Sankaranarayanan
Chapitre 8 : Diagnostic colposcopique du cancer du col invasif infraclinique et de la néoplasie glandulaire
Autre langue: English / Français / Español / Portugues / ">中文- Afin décarter toute éventualité dun cancer invasif débutant infraclinique, il faut étudier avec une extrême attention les lésions acidophiles présentant des vaisseaux atypiques; les lésions acidophiles étendues et hétérogènes pénétrant dans lorifice externe ; les lésions à surface irrégulière et exophytique ; les lésions dun blanc crayeux, épaisses, aux bords surrélevés et enroulés ; et les lésions saignant au contact.
- La présence de vaisseaux sanguins atypiques peut constituer le premier signe dinvasion. Des vaisseaux sanguins qui séchappent des mosaïques représentent lun des signes colposcopiques les plus précoces de linvasion.
- Il existe différents types de motifs vasculaires atypiques : épingles à cheveux, tire-bouchon, crochets, virgules, têtards, et autres motifs biscornus, arborescents, de diamètre irrégulier.
- La plupart des lésions glandulaires débutent dans la zone de remaniement et peuvent être associées à des lésions CIN concommitantes.
- La présence dune lésion glandulaire peut se traduire par un net blanchiment (réaction acidophile) des villosités individuelles ou fusionnées sous forme de tâches discrètes contrastant avec lépithélium cylindrique environnant, ou par la présence dans une lésion fortement acidophile de multiples orifices glandulaires, proches les uns des autres.
- Des lésions glandulaires peuvent se présenter soit sous laspect de lésions épaisses dun blanc grisâtre, comportant des excroissances papillaires et des vaisseaux atypiques semblables à des crochets ou à des caractères décriture, soit sous laspect de lésions présentant des structures villositaires nettement atypiques.
Le cancer invasif correspond au stade de la maladie qui suit la CIN 3 ou la néoplasie glandulaire intraépithéliale de haut grade. Linvasion suppose que des cellules épithéliales néoplasiques aient pu envahir le stroma sous-jacent à lépithélium en ouvrant une brèche dans la membrane basale. On parle de cancers invasifs infracliniques quand il sagit de cancers invasifs débutants (par exemple, stade 1), invisible à lil nu, diagnostiqués incidemment au cours dune colposcopie ou par tout autre moyen de détection précoce (test de dépistage) chez des femmes ne présentant aucun symptôme, aucun signe clinique ou physique flagrants. Les signes colposcopiques étant généralement visibles assez tôt à moins que la lésion ne soit cachée au fond dune crypte le colposcopiste est le mieux placé pour déceler un cancer du col invasif infraclinique. Il est donc de sa responsabilité de sassurer que tout cancer cervical invasif infraclinique sera détecté à temps. Ce chapitre traite dans une première partie de la détection colposcopique des cancers invasifs du col et se termine par quelques considérations particulières à propos de la néoplasie cervicale glandulaire.
Il est essentiel pour le colposcopiste de se familiariser avec les signes évoquant un cancer du col infraclinique et de comprendre la nécessité dun respect strict des protocoles de diagnostic, ceci afin de garantir la sécurité des femmes qui lui sont adressées. Lemploi de la colposcopie et des biopsies dirigées remplace lemploi de la conisation cervicale au bistouri à froid « à laveugle » comme principale approche diagnostique des anomalies du col. Par conséquent, la précision du diagnostic ne relève plus seulement de la responsabilité du pathologiste qui analyse léchantillon de la conisation, mais repose également sur le colposcopiste qui fournit le matériel histologique nécessaire à lanalyse histologique. Lemploi de traitements destructeurs tels que la cryothérapie, au cours desquels aucun échantillon histologique nest disponible, souligne encore la nécessité dun respect extrêmement strict du protocole colposcopique et dune bonne connaissance des signes évoquant un cancer invasif débutant.
Il est essentiel pour le colposcopiste de se familiariser avec les signes évoquant un cancer du col infraclinique et de comprendre la nécessité dun respect strict des protocoles de diagnostic, ceci afin de garantir la sécurité des femmes qui lui sont adressées. Lemploi de la colposcopie et des biopsies dirigées remplace lemploi de la conisation cervicale au bistouri à froid « à laveugle » comme principale approche diagnostique des anomalies du col. Par conséquent, la précision du diagnostic ne relève plus seulement de la responsabilité du pathologiste qui analyse léchantillon de la conisation, mais repose également sur le colposcopiste qui fournit le matériel histologique nécessaire à lanalyse histologique. Lemploi de traitements destructeurs tels que la cryothérapie, au cours desquels aucun échantillon histologique nest disponible, souligne encore la nécessité dun respect extrêmement strict du protocole colposcopique et dune bonne connaissance des signes évoquant un cancer invasif débutant.
Approche colposcopique
La probablilité pour un colposcopiste de déceler un cancer invasif est bien entendu plus importante lorsque la patiente est âgée, ou lorsque celle-ci lui a été adressée parce quelle présentait des anomalies cytologiques de haut grade. Les lésions importantes de haut grade qui affectent plus des trois quarts du col, doivent être examinées avec un soin extrême à la recherche dun éventuel cancer invasif, surtout si elles comportent des vaisseaux atypiques. Il existe plusieurs signes alarmants : la présence dune large zone de remaniement anormale (surface supérieure à 40 mm2), des lésions acidophiles hétérogènes affectant les deux lèvres du col, des lésions pénétrant dans lorifice, des lésions dont la surface est irrégulière et exophytique, des lésions épaisses dun blanc crayeux, aux bords surrélevés et enroulés, des vaisseaux excessivement atypiques, le saignement au toucher, ou la présence de symptômes comme des pertes de sang vaginales.
La palpation du vagin et du col, avant linsertion du spéculum vaginal, présente lavantage de déceler toute excroissance ou dureté des tissus. Une fois le spéculum inséré, le col doit être badigeonné de sérum physiologique, et sa surface examinée à la recherche de toutes lésions suspectes, bourgeons, ulcérations. Puis la zone de remaniement doit être identifiée comme précédemment décrit dans les chapitres 6 et 7. Lexamen colposcopique se déroule ensuite selon la procédure normale (Chapitres 6 et 7) avec des applications successives dacide acétique et de soluté de Lugol, entre lesquelles on procédera systématiquement à une inspection visuelle minutieuse.
Les signes colposcopiques spécifiques du cancer du col invasif infraclinique varient selon des caractéristiques de croissance spécifiques à chaque lésion, surtout lorsquil sagit de lésions invasives débutantes. Les lésions invasives infracliniques débutantes deviennent rapidement dun blanc intense grisâtre ou jaunâtre après lapplication dacide acétique (Figure 8.1). Ce blanchiment à lacide persiste plusieurs minutes.
Lun des signes colposcopiques les plus précoces dune éventuelle invasion est lobservation de vaisseaux sanguins qui séchappent des mosaïques pour donner naissance à des vaisseaux longitudinaux, larges et irréguliers (Figure 8.2). Avec la progression du processus néoplasique vers le stade de cancer invasif, les vaisseaux sanguins peuvent prendre des allures bizarres de plus en plus irrégulières. Lapparition de vaisseaux atypiques constitue généralement les premiers signes de linvasion (Figures 8.1-8.5). Les caractéristiques essentielles de ces vaisseaux de surface atypiques sont les suivantes : pas de diminution progressive du diamètre dans les branches terminales des vaisseaux, et absence darborescence régulière comme cest le cas pour les vaisseaux de surface normaux. On pense que ces vaisseaux sanguins atypiques résultent de la pression horizontale exercée par lépithélium néoplasique sur les espaces vasculaires ou procèdent dune néoangiogénèse tumorale. Ces vaisseaux sont distribués de façon irrégulière, un peu nimporte comment, avec des diamètres extrêmement variés, de brusques changements de direction à angle droit, et des arborescences originales. Ils forment des motifs décrits sous divers qualificatifs : épingles à cheveux, crochets, crochets biscornus, tire-bouchon, vrilles, vaisseaux arborescents ou semblables à des racines (Figure 8.5). Ces vaisseaux sont donc de taille et de forme irrégulières. Leur parcours et leur agencement sont tout aussi irréguliers, et la distance intercapillaire qui les sépare est nettement plus importante et bien plus variable que ce qui est observé dans lépithélium normal.
Si le cancer est essentiellement exophytique, la lésion peut apparaître sous laspect dune tumeur protubérante qui saigne au toucher avec des capillaires qui suintent. Les carcinomes invasifs débutants qui sont principalement exophytiques ont tendance à être lisses et dune couleur blanc gris très dense, avec des bords surrélevés et enroulés (Figures 8.4 et 8.6). Les saignements de surface ou suintement ne sont pas rares, surtout sil y a une nette prolifération des vaisseaux de surface atypiques (Figures 8.1 - 8.4 et 8.7). Ces saignements masquent parfois le blanchiment par lacide de lépithélium (Figures 8.2, 8.4 et 8.7). Les vaisseaux de surface atypiques sont de différentes formes et leurs distances intercapillaires plus larges sont caractéristiques. Ils peuvent prendre lallure dépingles à cheveux, de tire-bouchons, de crochets, de virgules, de têtards et autres motifs arborescents irréguliers biscornus. Ils sont également de diamètres irréguliers (Figures 8.1-8.5 et 8.7). Quant aux vaisseaux ramifiés anormaux, il sagit de gros vaisseaux qui diminuent brusquement de diamètre pour sélargir à nouveau en un vaisseau de plus diamètre encore plus large. Il est plus facile de déceler toutes ces anomalies lorsque le colposcope est équipé dun filtre vert (ou bleu) et dun fort grossissement. Lévaluation correcte de ces anomalies vasculaires constitue une étape importante du diagnostic colposcopique des cancers du col invasifs débutants.
Le cancer invasif infraclinique débutant peut également prendre laspect de régions denses et épaisses dun blanc crayeux présentant des irrégularités de surface et des nodules, ainsi que des bords surrélevés et enroulés (Figure 8.6). De telles lésions peuvent ne présenter aucun motif vasculaire atypique et ne saignent pas forcément au toucher. Une surface irrégulière au relief montagneux et vallonné est aussi caractéristique des cancers invasifs infracliniques débutants (Figures 8.2-8.4, 8.6 et 8.7). A la colposcopie, ces derniers correspondent souvent à des lésions hétérogènes très étendues qui affectent tous les quadrants du col. De telles lésions affectent fréquemment le canal endocervical et oblitèrent parfois lorifice externe. Les lésions infiltrantes apparaissent sous forme de zones blanches nodulaires dures qui peuvent présenter en leur centre des zones nécrosées. Comme les cancers invasifs du col produisent rarement du glycogène, les régions affectées deviennent jaune moutarde ou safran après lapplication du soluté de Lugol (Figures 8.1, 8.3, 8.4 et 8.7).
Si une biopsie prélevée à partir dune lésion suspectée dêtre un carcinome invasif, savère ne présenter aucun phénomène dinvasion, il est alors de la responsabilité du colposcopiste de sassurer que soit prélevée une biopsie plus importante (conisation ou RAD) et que soit pratiqué un curetage endocervical (CEC), lors du prochain examen. Si le compte rendu du pathologiste précise que la qualité du tissu stromal prélevé ne permet pas détablir un diagnostic pathologique, à savoir sil y a ou non invasion, il faut obligatoirement faire une autre biopsie.
Le diagnostic des cancers franchement invasifs à des stades avancés ne nécessite pas obligatoirement une colposcopie (Figures 3.4-3.6 et 8.8). Dans ce cas, un simple examen à lil nu à laide du spéculum vaginal et un toucher correctement effectués suffiront bien souvent à établir un diagnostic qui entraînera automatiquement des examens de confirmation. La biopsie doit être prélevée à la périphérie de la tumeur en prenant soin déviter la zone nécrosée afin de garantir un diagnostic histopathologique précis.
La palpation du vagin et du col, avant linsertion du spéculum vaginal, présente lavantage de déceler toute excroissance ou dureté des tissus. Une fois le spéculum inséré, le col doit être badigeonné de sérum physiologique, et sa surface examinée à la recherche de toutes lésions suspectes, bourgeons, ulcérations. Puis la zone de remaniement doit être identifiée comme précédemment décrit dans les chapitres 6 et 7. Lexamen colposcopique se déroule ensuite selon la procédure normale (Chapitres 6 et 7) avec des applications successives dacide acétique et de soluté de Lugol, entre lesquelles on procédera systématiquement à une inspection visuelle minutieuse.
Les signes colposcopiques spécifiques du cancer du col invasif infraclinique varient selon des caractéristiques de croissance spécifiques à chaque lésion, surtout lorsquil sagit de lésions invasives débutantes. Les lésions invasives infracliniques débutantes deviennent rapidement dun blanc intense grisâtre ou jaunâtre après lapplication dacide acétique (Figure 8.1). Ce blanchiment à lacide persiste plusieurs minutes.
Lun des signes colposcopiques les plus précoces dune éventuelle invasion est lobservation de vaisseaux sanguins qui séchappent des mosaïques pour donner naissance à des vaisseaux longitudinaux, larges et irréguliers (Figure 8.2). Avec la progression du processus néoplasique vers le stade de cancer invasif, les vaisseaux sanguins peuvent prendre des allures bizarres de plus en plus irrégulières. Lapparition de vaisseaux atypiques constitue généralement les premiers signes de linvasion (Figures 8.1-8.5). Les caractéristiques essentielles de ces vaisseaux de surface atypiques sont les suivantes : pas de diminution progressive du diamètre dans les branches terminales des vaisseaux, et absence darborescence régulière comme cest le cas pour les vaisseaux de surface normaux. On pense que ces vaisseaux sanguins atypiques résultent de la pression horizontale exercée par lépithélium néoplasique sur les espaces vasculaires ou procèdent dune néoangiogénèse tumorale. Ces vaisseaux sont distribués de façon irrégulière, un peu nimporte comment, avec des diamètres extrêmement variés, de brusques changements de direction à angle droit, et des arborescences originales. Ils forment des motifs décrits sous divers qualificatifs : épingles à cheveux, crochets, crochets biscornus, tire-bouchon, vrilles, vaisseaux arborescents ou semblables à des racines (Figure 8.5). Ces vaisseaux sont donc de taille et de forme irrégulières. Leur parcours et leur agencement sont tout aussi irréguliers, et la distance intercapillaire qui les sépare est nettement plus importante et bien plus variable que ce qui est observé dans lépithélium normal.
Si le cancer est essentiellement exophytique, la lésion peut apparaître sous laspect dune tumeur protubérante qui saigne au toucher avec des capillaires qui suintent. Les carcinomes invasifs débutants qui sont principalement exophytiques ont tendance à être lisses et dune couleur blanc gris très dense, avec des bords surrélevés et enroulés (Figures 8.4 et 8.6). Les saignements de surface ou suintement ne sont pas rares, surtout sil y a une nette prolifération des vaisseaux de surface atypiques (Figures 8.1 - 8.4 et 8.7). Ces saignements masquent parfois le blanchiment par lacide de lépithélium (Figures 8.2, 8.4 et 8.7). Les vaisseaux de surface atypiques sont de différentes formes et leurs distances intercapillaires plus larges sont caractéristiques. Ils peuvent prendre lallure dépingles à cheveux, de tire-bouchons, de crochets, de virgules, de têtards et autres motifs arborescents irréguliers biscornus. Ils sont également de diamètres irréguliers (Figures 8.1-8.5 et 8.7). Quant aux vaisseaux ramifiés anormaux, il sagit de gros vaisseaux qui diminuent brusquement de diamètre pour sélargir à nouveau en un vaisseau de plus diamètre encore plus large. Il est plus facile de déceler toutes ces anomalies lorsque le colposcope est équipé dun filtre vert (ou bleu) et dun fort grossissement. Lévaluation correcte de ces anomalies vasculaires constitue une étape importante du diagnostic colposcopique des cancers du col invasifs débutants.
Le cancer invasif infraclinique débutant peut également prendre laspect de régions denses et épaisses dun blanc crayeux présentant des irrégularités de surface et des nodules, ainsi que des bords surrélevés et enroulés (Figure 8.6). De telles lésions peuvent ne présenter aucun motif vasculaire atypique et ne saignent pas forcément au toucher. Une surface irrégulière au relief montagneux et vallonné est aussi caractéristique des cancers invasifs infracliniques débutants (Figures 8.2-8.4, 8.6 et 8.7). A la colposcopie, ces derniers correspondent souvent à des lésions hétérogènes très étendues qui affectent tous les quadrants du col. De telles lésions affectent fréquemment le canal endocervical et oblitèrent parfois lorifice externe. Les lésions infiltrantes apparaissent sous forme de zones blanches nodulaires dures qui peuvent présenter en leur centre des zones nécrosées. Comme les cancers invasifs du col produisent rarement du glycogène, les régions affectées deviennent jaune moutarde ou safran après lapplication du soluté de Lugol (Figures 8.1, 8.3, 8.4 et 8.7).
Si une biopsie prélevée à partir dune lésion suspectée dêtre un carcinome invasif, savère ne présenter aucun phénomène dinvasion, il est alors de la responsabilité du colposcopiste de sassurer que soit prélevée une biopsie plus importante (conisation ou RAD) et que soit pratiqué un curetage endocervical (CEC), lors du prochain examen. Si le compte rendu du pathologiste précise que la qualité du tissu stromal prélevé ne permet pas détablir un diagnostic pathologique, à savoir sil y a ou non invasion, il faut obligatoirement faire une autre biopsie.
Le diagnostic des cancers franchement invasifs à des stades avancés ne nécessite pas obligatoirement une colposcopie (Figures 3.4-3.6 et 8.8). Dans ce cas, un simple examen à lil nu à laide du spéculum vaginal et un toucher correctement effectués suffiront bien souvent à établir un diagnostic qui entraînera automatiquement des examens de confirmation. La biopsie doit être prélevée à la périphérie de la tumeur en prenant soin déviter la zone nécrosée afin de garantir un diagnostic histopathologique précis.
 figure 8.1:
figure 8.1:(a) Epaisse zone ...
 figure 8.2: Cancer invasif débutan...
figure 8.2: Cancer invasif débutan... figure 8.3:
Cancer invasif débuta...
figure 8.3:
Cancer invasif débuta... figure 8.4: Cancer invasif débutan...
figure 8.4: Cancer invasif débutan... figure 8.5: Motifs de vaisseaux at...
figure 8.5: Motifs de vaisseaux at... figure 8.6: Lésion acidophile dens...
figure 8.6: Lésion acidophile dens... figure 8.7: Cancer invasif du col:...
figure 8.7: Cancer invasif du col:... figure 3.4: Cancer du col invasif....
figure 3.4: Cancer du col invasif.... figure 3.5: Cancer du col invasif....
figure 3.5: Cancer du col invasif.... figure 3.6: Cancer du col invasif ...
figure 3.6: Cancer du col invasif ... figure 8.8: Cancer invasif: Tumeur...
figure 8.8: Cancer invasif: Tumeur...Lésions glandulaires
Il nexiste pas de particularités colposcopiques permettant détablir un diagnostic définitif dadénocarcinome in situ (AIS) et dadénocarcinome, car il na pas été établi de critère solide unanimement accepté concernant lidentification des lésions glandulaires. La plupart des AIS du col ou des adénocarcinomes débutants sont détectés de façon fortuite à loccasion dune biopsie pour une néoplasie intraépithéliale épidermoïde. Il est important de préciser que lAIS coexiste souvent avec une CIN. Le diagnostic colposcopique dun AIS et dun adénocarcinome exige un excellent niveau de formation et de compétences.
On pense que la plupart des lésions glandulaires se développent à partir de la zone de remaniement. Par conséquent, lobservation colposcopique dun net blanchiment à lacide de villosités individuelles ou fusionnées sous forme de tâches discrètes (par contraste avec les villosités cylindriques environnantes dun blanc rosé) peut indiquer la présence de lésions glandulaires. Si les lésions CIN sont presque toujours reliées à la jonction pavimento-cylindrique, en revanche, les lésions glandulaires peuvent correspondre à des îlots très blancs dans lépithélium cylindrique (Figure 8.9). Pour la moitié des cas dAIS, la lésion se situe entièrement dans le canal (Figure 8.9) et peut facilement passer inaperçue lors de la colposcopie si le canal endocervical nest pas suffisamment visible et correctement examiné.
Il existe dautres aspects susceptibles dêtre associés à une lésion glandulaire : lésion affectant lépithélium cylindrique et comportant des vaisseaux arborescents ou en forme de racines (Figure 8.5) ; villosités cylindriques fortement acidophiles contrastant nettement avec les villosités environnantes (Figure 8.10) ; lésion proéminente présentant une surface irrégulière acidophile, des motifs papillaires et des vaisseaux sanguins atypiques recouvrant lépithélium cylindrique (Figure 8.11) ; lésion mouchetée de rouge et de blanc présentant de petites excroissances papillaires, des bourgeonnements épithéliaux et de larges orifices glandulaires dans lépithélium cylindrique.
Ladénocarcinome invasif se présente parfois sous forme de lésions très acidophiles dun blanc grisâtre avec des excroissances papillaires et des vaisseaux atypiques en forme de crochets ou de symboles décriture (Figure 8.12). Au contact dun applicateur en coton, la surface lisse peut facilement se détacher. Dans le cas dun adénocarcinome, on peut aussi observer le remplacement de lépithélium cylindrique normal de lexocol par des structures villositaires nettement atypiques avec des vaisseaux eux aussi atypiques (Figure 8.13). La présence de nombreux orifices glandulaires cernés proches les uns des autres, dans une lésion fortement acidophile de surface irrégulière, peut aussi indiquer une lésion glandulaire (Figure 8.14).
En résumé, lexactitude du diagnostic colposcopique des lésions glandulaires et du carcinome invasif infraclinique dépend de plusieurs facteurs : vigilance constante de la part du colposcopiste, strict respect du protocole dexamen étape par étape, emploi dun index de classification, attention toute particulière portée aux vaisseaux sanguins de surface, honnêteté dadmettre quun examen puisse être déficient, emploi approprié du CEC afin décarter avec certitude toute éventualité de lésion affectant le canal, et biopsie bien dirigée offrant suffisamment de tissu pour permettre détablir un diagnostic histopathologique fiable.
On pense que la plupart des lésions glandulaires se développent à partir de la zone de remaniement. Par conséquent, lobservation colposcopique dun net blanchiment à lacide de villosités individuelles ou fusionnées sous forme de tâches discrètes (par contraste avec les villosités cylindriques environnantes dun blanc rosé) peut indiquer la présence de lésions glandulaires. Si les lésions CIN sont presque toujours reliées à la jonction pavimento-cylindrique, en revanche, les lésions glandulaires peuvent correspondre à des îlots très blancs dans lépithélium cylindrique (Figure 8.9). Pour la moitié des cas dAIS, la lésion se situe entièrement dans le canal (Figure 8.9) et peut facilement passer inaperçue lors de la colposcopie si le canal endocervical nest pas suffisamment visible et correctement examiné.
Il existe dautres aspects susceptibles dêtre associés à une lésion glandulaire : lésion affectant lépithélium cylindrique et comportant des vaisseaux arborescents ou en forme de racines (Figure 8.5) ; villosités cylindriques fortement acidophiles contrastant nettement avec les villosités environnantes (Figure 8.10) ; lésion proéminente présentant une surface irrégulière acidophile, des motifs papillaires et des vaisseaux sanguins atypiques recouvrant lépithélium cylindrique (Figure 8.11) ; lésion mouchetée de rouge et de blanc présentant de petites excroissances papillaires, des bourgeonnements épithéliaux et de larges orifices glandulaires dans lépithélium cylindrique.
Ladénocarcinome invasif se présente parfois sous forme de lésions très acidophiles dun blanc grisâtre avec des excroissances papillaires et des vaisseaux atypiques en forme de crochets ou de symboles décriture (Figure 8.12). Au contact dun applicateur en coton, la surface lisse peut facilement se détacher. Dans le cas dun adénocarcinome, on peut aussi observer le remplacement de lépithélium cylindrique normal de lexocol par des structures villositaires nettement atypiques avec des vaisseaux eux aussi atypiques (Figure 8.13). La présence de nombreux orifices glandulaires cernés proches les uns des autres, dans une lésion fortement acidophile de surface irrégulière, peut aussi indiquer une lésion glandulaire (Figure 8.14).
En résumé, lexactitude du diagnostic colposcopique des lésions glandulaires et du carcinome invasif infraclinique dépend de plusieurs facteurs : vigilance constante de la part du colposcopiste, strict respect du protocole dexamen étape par étape, emploi dun index de classification, attention toute particulière portée aux vaisseaux sanguins de surface, honnêteté dadmettre quun examen puisse être déficient, emploi approprié du CEC afin décarter avec certitude toute éventualité de lésion affectant le canal, et biopsie bien dirigée offrant suffisamment de tissu pour permettre détablir un diagnostic histopathologique fiable.
 figure 8.9: Lésion acidophile dens...
figure 8.9: Lésion acidophile dens... figure 8.5: Motifs de vaisseaux at...
figure 8.5: Motifs de vaisseaux at... figure 8.10: Adénocarcinome in sit...
figure 8.10: Adénocarcinome in sit... figure 8.11: Adénocarcinome in sit...
figure 8.11: Adénocarcinome in sit... figure 8.12: Adénocarcinome : Rema...
figure 8.12: Adénocarcinome : Rema... figure 8.13: Adénocarcinome: Remar...
figure 8.13: Adénocarcinome: Remar... figure 8.14: Adénocarcinome: Remar...
figure 8.14: Adénocarcinome: Remar...


