Home / Training / Manuals / Colposcopia e tratamento da neoplasia intra-epitelial cervical: Manual para principiantes / Capítulo 7: Avaliação colposcópica da neoplasia intraepitelial cervical
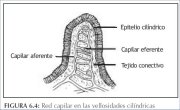 figura 6.4:Rede capilar em vilosid...
figura 6.4:Rede capilar em vilosid...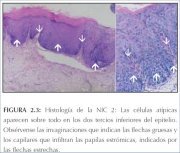 figura 2.3: Histologia da NIC 2: c...
figura 2.3: Histologia da NIC 2: c...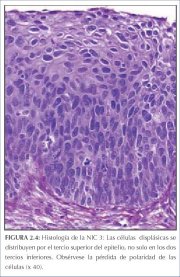 figura 2.4: Histologia da NIC 3: c...
figura 2.4: Histologia da NIC 3: c... figura 7.1: Representação esquemát...
figura 7.1: Representação esquemát...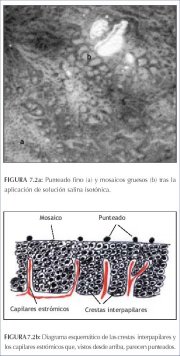 figura 7.2a: Figura 7.2a: Pontilha...
figura 7.2a: Figura 7.2a: Pontilha...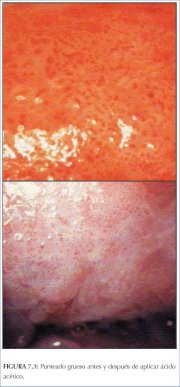 figura 7.3: Pontilhado grosseiro a...
figura 7.3: Pontilhado grosseiro a...
 figura 7.1: Representação esquemát...
figura 7.1: Representação esquemát... figura 7.2a: Figura 7.2a: Pontilha...
figura 7.2a: Figura 7.2a: Pontilha...
 figura 7.3: Pontilhado grosseiro a...
figura 7.3: Pontilhado grosseiro a... figura 7.1: Representação esquemát...
figura 7.1: Representação esquemát... figura 7.2a: Figura 7.2a: Pontilha...
figura 7.2a: Figura 7.2a: Pontilha...
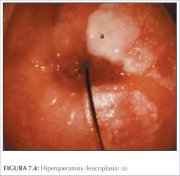 figura 7.4: Hiperqueratose (leucop...
figura 7.4: Hiperqueratose (leucop...
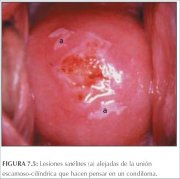 figura 7.5: Lesões geográficas sat...
figura 7.5: Lesões geográficas sat...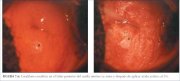 figura 7.6: Condiloma exofítico no...
figura 7.6: Condiloma exofítico no...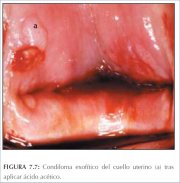 figura 7.7: Condiloma exofítico no...
figura 7.7: Condiloma exofítico no...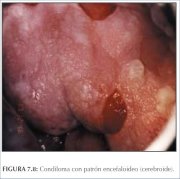 figura 7.8: Condiloma com padrão e...
figura 7.8: Condiloma com padrão e...
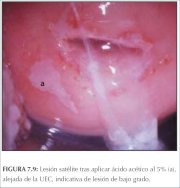 figura 7.9: Lesão satélite geográf...
figura 7.9: Lesão satélite geográf...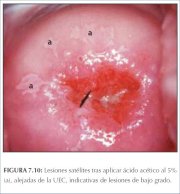 figura 7.10: Lesões geográficas sa...
figura 7.10: Lesões geográficas sa...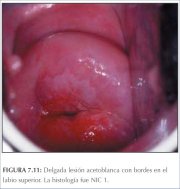 figura 7.11: Lesão acetobranca fin...
figura 7.11: Lesão acetobranca fin...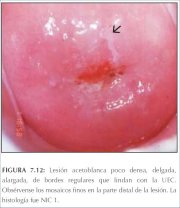 figura 7.12: Lesão acetobranca lev...
figura 7.12: Lesão acetobranca lev...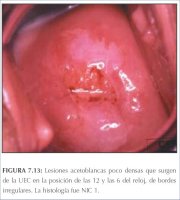 figura 7.13: Lesões acetobrancas l...
figura 7.13: Lesões acetobrancas l...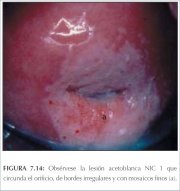 figura 7.14: Observe a lesão aceto...
figura 7.14: Observe a lesão aceto...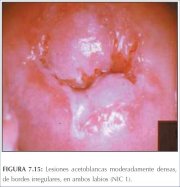 figura 7.15: Lesões acetobrancas m...
figura 7.15: Lesões acetobrancas m...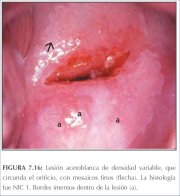 figura 7.16: Lesão acetobranca lev...
figura 7.16: Lesão acetobranca lev...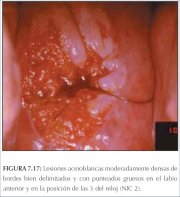 figure 7.17: Lesões acetobrancas m...
figure 7.17: Lesões acetobrancas m...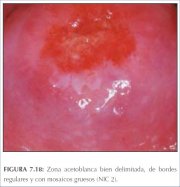 figure 7.18: Área acetobranca dens...
figure 7.18: Área acetobranca dens...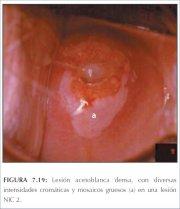 figura 7.19: Lesão acetobranca den...
figura 7.19: Lesão acetobranca den...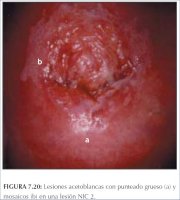 figura 7.20: Lesões acetobrancas c...
figura 7.20: Lesões acetobrancas c...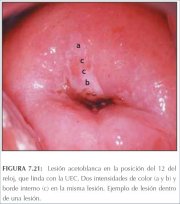 figura 7.21: Lesão acetobranca que...
figura 7.21: Lesão acetobranca que...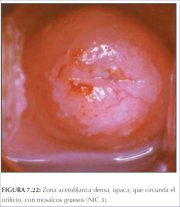 figura 7.22: Área circumorificial ...
figura 7.22: Área circumorificial ...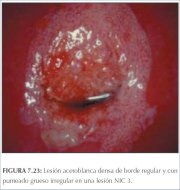 figura 7.23: Lesão acetobranca den...
figura 7.23: Lesão acetobranca den...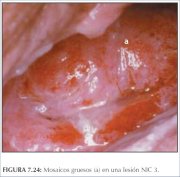 figura 7.24: Mosaicos grosseiros (...
figura 7.24: Mosaicos grosseiros (...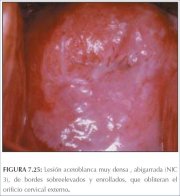 figura 7.25: Observe a lesão aceto...
figura 7.25: Observe a lesão aceto...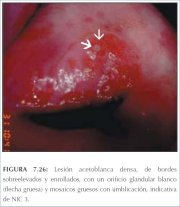 figura 7.26: Lesão acetobranca den...
figura 7.26: Lesão acetobranca den...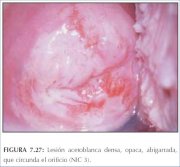 figura 7.27: Lesão acetobranca NIC...
figura 7.27: Lesão acetobranca NIC...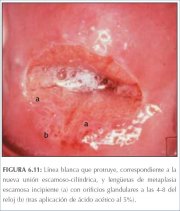 figura 6.11: A linha branca acentu...
figura 6.11: A linha branca acentu...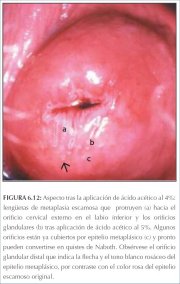 figura 6.12: Aspecto após aplicaçã...
figura 6.12: Aspecto após aplicaçã...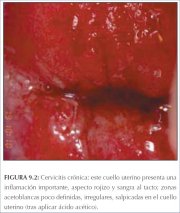 figura 9.2: Cervicite crônica: est...
figura 9.2: Cervicite crônica: est...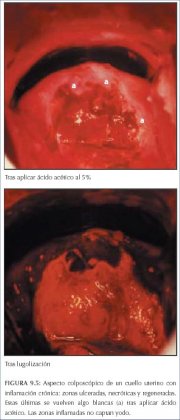 figura 9.5: Aspecto colposcópico d...
figura 9.5: Aspecto colposcópico d...
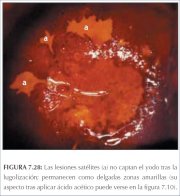 figura 7.28: Lesões satélites (a) ...
figura 7.28: Lesões satélites (a) ...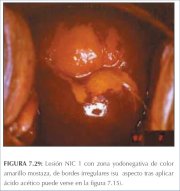 figura 7.29: Lesão NIC 1 com área ...
figura 7.29: Lesão NIC 1 com área ...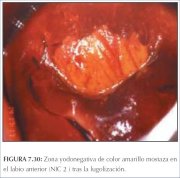 figura 7.30: Área amarelo-mostarda...
figura 7.30: Área amarelo-mostarda...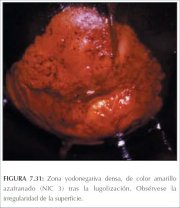 figura 7.31: Área de cor amarelo-a...
figura 7.31: Área de cor amarelo-a...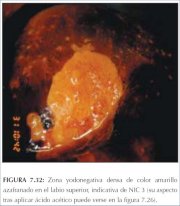 figura 7.32: Área densa de cor ama...
figura 7.32: Área densa de cor ama...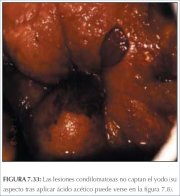 figura 7.33: Lesão condilomatosa q...
figura 7.33: Lesão condilomatosa q...
 quadro 7.2: Índice colposcópico de...
quadro 7.2: Índice colposcópico de... quadro 7.3: Qualificação de achado...
quadro 7.3: Qualificação de achado...
Colposcopia e tratamento da neoplasia intra-epitelial cervical: Manual para principiantes, J.W. Sellors & R. Sankaranarayanan
Capítulo 7: Avaliação colposcópica da neoplasia intraepitelial cervical
Filter by language: English / Français / Español / Portugues / 中文- O diagnóstico colposcópico da neoplasia cervical depende do reconhecimento de quatro características principais: intensidade (tonalidade da cor) do acetobranqueamento, margens e contorno superficial das áreas acetobrancas, características vasculares e alterações cromáticas depois da aplicação de iodo.
- O surgimento de características anormais em uma área localizada na zona de transformação aumenta a probabilidade de diagnóstico de lesão neoplásica.
- É preciso ter uma boa habilidade para fazer a diferenciação entre NIC de baixo grau, metaplasia escamosa imatura e lesões inflamatórias.
- A biopsia deve ser dirigida em caso de dúvida.
- A observação de áreas densas, opacas, acetobrancas bem delimitada(s) na zona de transformação, próximas a ou no limite da junção escamocolunar, é um sinal distintivo do diagnóstico colposcópico da NIC.
- A NIC de baixo grau é, com freqüência, vista como lesões acetobrancas finas, planas, de margens bem delimitadas, mas irregulares, em forma de pena, angulares ou digitiformes.
- A NIC de alto grau são associadas a áreas acetobrancas, branco-acinzentadas, espessas, densas, de aspecto fosco, com margens bem delimitadas, que às vezes podem estar sobrelevadas e deiscentes. Podem ser mais extensas e as lesões complexas estendem-se ao canal endocervical. O contorno superficial das áreas acetobrancas associadas com lesões de NIC de alto grau costumam ser menos lisas, ou irregulares e nodulares. A visualização de uma ou mais margens dentro de uma lesão acetobranca ou de uma lesão acetobranca com variações de intensidade de cor está associada com lesões de alto grau.
- As características vasculares anormais como os pontilhados e mosaicos são significativas somente se estas são vistas restritas às áreas acetobrancas.
- As características vasculares, como os pontilhados e/ou mosaicos finos nas áreas acetobrancas podem estar associadas a NIC de baixo grau.
- Os pontilhados e/ou mosaicos grosseiros nas áreas acetobrancas costumam aparecer em lesões de alto grau.
- As lesões de NIC não contêm glicogênio e, portanto, não se coram com iodo e permanecem com uma coloração amarelo-mostarda ou cor de açafrão.
- Um sistema de qualificação como o índice colposcópico de Reid pode guiar a interpretação e o diagnóstico colposcópicos.
O diagnóstico colposcópico da neoplasia cervical requer a compreensão e o reconhecimento das quatro características principais: tonalidade e intensidade do acetobranqueamento, margens e contorno superficial das áreas acetobrancas, padrão vascular e de coloração de iodo. A colposcopia com biopsia dirigida é descrita como o método de referência ou padrão de excelência para o diagnóstico de lesões pré-neoplásicas do colo uterino (Cantor e Monaghan, 2000). A sensibilidade da colposcopia para diagnosticar a neoplasia cervical varia de 87% a 99% , mas a sua especificidade é inferior, entre 23% e 87% (Mitchell et al., 1998; Belinson et al., 2001).
As características colposcópicas da neoplasia intraepitelial cervical (NIC) são descritas neste capítulo para dotar o aluno com as habilidades que permitiam que ele faça a distinção entre os achados colposcópicos associados a NIC de alto grau (NIC 2-3) e as lesões de baixo grau (NIC 1). Embora a existência de uma única característica anormal não seja um forte indicador da presença de uma lesão, o surgimento de características anormais em uma área localizada da zona de transformação aumenta a probabilidade de existir uma lesão. É evidente que é preciso uma boa habilidade na prática colposcópica para fazer a diferenciação de lesões de baixo grau, metaplasia escamosa imatura e certas condições inflamatórias. Em caso de dúvida, incentiva-se que o aluno obtenha biopsias e examine os achados histopatológicos com o patologista. A estreita colaboração com os patologistas é indispensável e útil para a melhoria de próprias habilidades de diagnóstico. Ao final deste capítulo, é apresentado um sistema que permite ao colposcopista classificar as anomalias. Este sistema é útil como base para escolher a(s) área(s) de biopsia. É essencial biopsiar as áreas piores, ou seja, aquelas que apresentam as alterações com as características mais graves.
Os achados colposcópicos de uma zona de transformação anormal ou atípica podem compreender toda a zona de transformação mas geralmente apenas atingem parte dela e pode haver múltiplas lesões diferenciadas. Há em geral uma delimitação clara entre o epitélio normal e anormal.
As características colposcópicas que permitem diferenciar entre uma zona de transformação anormal e normal compreendem o seguinte: tonalidade de coloração das áreas acetobrancas; padrão superficial das áreas acetobrancas; limite de separação entre as áreas acetobrancas e o restante do epitélio; características vasculares e alterações cromáticas depois da aplicação de iodo.
As características colposcópicas da neoplasia intraepitelial cervical (NIC) são descritas neste capítulo para dotar o aluno com as habilidades que permitiam que ele faça a distinção entre os achados colposcópicos associados a NIC de alto grau (NIC 2-3) e as lesões de baixo grau (NIC 1). Embora a existência de uma única característica anormal não seja um forte indicador da presença de uma lesão, o surgimento de características anormais em uma área localizada da zona de transformação aumenta a probabilidade de existir uma lesão. É evidente que é preciso uma boa habilidade na prática colposcópica para fazer a diferenciação de lesões de baixo grau, metaplasia escamosa imatura e certas condições inflamatórias. Em caso de dúvida, incentiva-se que o aluno obtenha biopsias e examine os achados histopatológicos com o patologista. A estreita colaboração com os patologistas é indispensável e útil para a melhoria de próprias habilidades de diagnóstico. Ao final deste capítulo, é apresentado um sistema que permite ao colposcopista classificar as anomalias. Este sistema é útil como base para escolher a(s) área(s) de biopsia. É essencial biopsiar as áreas piores, ou seja, aquelas que apresentam as alterações com as características mais graves.
Os achados colposcópicos de uma zona de transformação anormal ou atípica podem compreender toda a zona de transformação mas geralmente apenas atingem parte dela e pode haver múltiplas lesões diferenciadas. Há em geral uma delimitação clara entre o epitélio normal e anormal.
As características colposcópicas que permitem diferenciar entre uma zona de transformação anormal e normal compreendem o seguinte: tonalidade de coloração das áreas acetobrancas; padrão superficial das áreas acetobrancas; limite de separação entre as áreas acetobrancas e o restante do epitélio; características vasculares e alterações cromáticas depois da aplicação de iodo.
Depois da aplicação de solução salina isotônica
Depois da aplicação de solução salina, o epitélio anormal pode apresentar-se muito mais escuro que o epitélio normal.
Vascularização
Com o filtro verde (ou azul) e um maior aumento, quando necessário, o melhor momento para avaliar os padrões de vascularização anormal é antes da aplicação do ácido acético, já que o seu efeito pode mascarar parcial ou totalmente as alterações, sobretudo em uma área acetobranca. As anomalias de interesse são pontilhados, mosaicos e vasos atípicos.
Capilares
Os capilares aferentes e eferentes dentro das vilosidades (figura 6.4) do epitélio colunar são comprimidos durante o processo metaplásico normal e não são incorporados ao epitélio escamoso recém-formado. Em contrapartida, formam uma rede fina abaixo da membrana basal. Quando a NIC desenvolve-se como resultado da infecção por HPV ou de uma metaplasia atípica, o sistema capilar aferente e eferente pode ser aprisionado (incorporado) no epitélio displásico doente em várias papilas alongadas do estroma (figuras 2.3 e 2.4), e uma fina camada do epitélio pode ficar sobre estes vasos. Isto constitui a base dos padrões vasculares de pontilhado e mosaico (figuras 7.1, 7.2 e 7.3). Os vasos terminais nas papilas do estroma subjacentes ao fino epitélio apresentam-se, na visão frontal do colposcópio como um padrão de pontos pretos, constituindo o que são denominadas de áreas pontilhadas (figuras 7.1, 7.2 e 7.3). Os vasos sangüíneos interconectados das papilas do estroma ao redor das invaginações interpapilares do epitélio, paralelas à superfície, são vistos na colposcopia como áreas pavimentadas em padrão de mosaico (figuras 7.1 e 7.2). Nas áreas de mosaico, o epitélio apresenta-se como blocos individuais pequenos, grandes, redondos, poligonais, regulares ou irregulares. As alterações das áreas de pontilhado e mosaico são classificadas como finas ou grosseiras. As alterações grosseiras costumam estar associadas com graus mais graves de anomalia. Os critérios de avaliação usados na predição colposcópica de doença são os mesmos tanto quando os padrões de pontilhado e de mosaico apresentam-se conjuntamente como quando são encontrados separadamente.
Os vasos que apresentam pontilhado e mosaicos são, em geral, mais evidentes que os vasos normais do estroma porque esses penetram no epitélio e estão assim mais próximos à superfície. Quando o ácido acético é aplicado, estes padrões vasculares anormais ficam limitados às áreas acetobrancas.
Os vasos que apresentam pontilhado e mosaicos são, em geral, mais evidentes que os vasos normais do estroma porque esses penetram no epitélio e estão assim mais próximos à superfície. Quando o ácido acético é aplicado, estes padrões vasculares anormais ficam limitados às áreas acetobrancas.
 figura 6.4:Rede capilar em vilosid...
figura 6.4:Rede capilar em vilosid... figura 2.3: Histologia da NIC 2: c...
figura 2.3: Histologia da NIC 2: c... figura 2.4: Histologia da NIC 3: c...
figura 2.4: Histologia da NIC 3: c... figura 7.1: Representação esquemát...
figura 7.1: Representação esquemát... figura 7.2a: Figura 7.2a: Pontilha...
figura 7.2a: Figura 7.2a: Pontilha... figura 7.3: Pontilhado grosseiro a...
figura 7.3: Pontilhado grosseiro a...Pontilhado fino
O termo pontilhado fino refere-se às alças capilares vista de frente que apresentam um pequeno calibre e localizadas umas próximas das outras, produzindo um efeito de pontilhado delicado (figuras 7.1 e 7.2a). Os mosaicos finos são uma rede de vasos sangüíneos de pequeno calibre que se apresentam muito próximos uns dos outros, em padrão de mosaico, quando vistos ao colposcópio (figura 7.1). Estes dois aspectos vasculares podem ocorrer conjuntamente e serem encontrados em lesões de baixo grau (NIC 1). Os padrões não são necessariamente encontrados em toda a lesão.
 figura 7.1: Representação esquemát...
figura 7.1: Representação esquemát... figura 7.2a: Figura 7.2a: Pontilha...
figura 7.2a: Figura 7.2a: Pontilha...Pontilhado grosseiro e mosaicos grosseiros
O pontilhado grosseiro (figura 7.3) e mosaicos grosseiros (figuras 7.1 e 7.2) são formados por vasos de maior calibre com distâncias intercapilares maiores, em contraste às alterações finas correspondentes. Ambos costumam aparecer em lesões neoplásicas graves, como NIC 2, NIC 3 e a neoplasia invasiva pré-clínica precoce. Às vezes, os dois padrões são sobrepostos em uma área, de modo que as alças capilares são vistas no centro de cada ladrilho de mosaico. Este aspecto é denominado de umbilicação (figura 7.1).
 figura 7.3: Pontilhado grosseiro a...
figura 7.3: Pontilhado grosseiro a... figura 7.1: Representação esquemát...
figura 7.1: Representação esquemát... figura 7.2a: Figura 7.2a: Pontilha...
figura 7.2a: Figura 7.2a: Pontilha...Leucoplasia (hiperqueratose)
A leucoplasia ou hiperqueratose (figura 7.4) é uma área branca, bem delimitada no colo uterino que é evidente ao olho nu, antes da aplicação do ácido acético. A cor branca é devida à presença de queratina e é uma observação importante. Em geral, a leucoplasia é idiopática, mas também pode ser causada pela irritação crônica por corpos estranhos, infecção pelo HPV ou neoplasia escamosa. Seja qual for a área que a leucoplasia ocupe no colo uterino, ela deve ser biopsiada para descartar NIC ou neoplasia maligna de alto grau. Nestas áreas, costuma ser impossível avaliar por colposcopia a vascularização subjacente.
 figura 7.4: Hiperqueratose (leucop...
figura 7.4: Hiperqueratose (leucop...Condilomas
Uma lesão exofítica no colo uterino em geral representa e apresenta aspectos característicos de condiloma (figuras 7.5−7.8). Os condilomas são lesões exofíticas múltiplas que poucas vezes são encontradas no colo uterino e mais comumente são vistas na vagina ou vulva. Dependendo do seu tamanho, podem ser visíveis a olho nu. Antes da aplicação do ácido acético, eles se apresentam como tumores vasculares moles, róseos ou brancos com múltiplas projeções digitiformes delicadas em sua superfície, . Sob o colposcópio, tem um aspecto caraterístico e apresentam-se com uma superfície vascular papiliforme ou arborescente, cujos elementos possuem um capilar central. Às vezes, a superfície de um condiloma pode apresentar um aspecto espiralado, empilhado, de textura semelhante ao tecido cerebral, conhecido como padrão cerebriforme (figura 7.8). Com freqüência, a superfície da lesão é densamente hiperplástica. Essas lesões podem estar localizadas dentro da zona de transformação, mas costumar ser encontradas fora dela. Depois da aplicação do ácido acético, ocorre o branqueamento da superfície com alteração acetobranca que persista por algum tempo. Um condiloma na junção escamocolunar às vezes pode ser confundido com uma área proeminente de vilosidades epiteliais colunares. Ambos costumam ser acetobrancos, mas o condiloma é de uma brancura maior. Convém sempre obter uma biopsia para confirmar o diagnóstico de qualquer lesão exofítica e descartar a neoplasia maligna. As lesões condilomatosas não costumam captar iodo ou adquirem apenas uma coloração parcialmente castanha.
 figura 7.5: Lesões geográficas sat...
figura 7.5: Lesões geográficas sat... figura 7.6: Condiloma exofítico no...
figura 7.6: Condiloma exofítico no... figura 7.7: Condiloma exofítico no...
figura 7.7: Condiloma exofítico no... figura 7.8: Condiloma com padrão e...
figura 7.8: Condiloma com padrão e...Depois da aplicação da solução ácido acético a 5%
É fundamental a observação de uma área bem delimitada, densa, opaca, acetobranca, próxima ou contígua à junção escamocolunar na zona de transformação depois que a aplicação do ácido acético a 5%. De fato, é o mais importante de todos os sinais colposcópicos e é a marca distintiva do diagnóstico colposcópico da neoplasia cervical. O grau em que o epitélio adquire a coloração acética está correlacionado com a tonalidade ou intensidade da cor, brilho superficial, duração do efeito e, por sua vez, com o grau de alteração neoplásica na lesão. É mais provável que lesões de grau maior adquiram uma coloração branca intensa mais rapidamente. As características vasculares anormais, como o pontilhado, mosaico e vasos atípicos, são significativas somente se são vistas nas áreas acetobrancas.
O ácido acético desidrata as células e coagula de forma reversível as proteínas nucleares. Portanto, as áreas de maior atividade nuclear e conteúdo de DNA apresentam alterações de coloração mais evidentes. Os efeitos mais pronunciados são observados nas lesões de alto grau e neoplasia invasiva. Existe uma correlação direta entre a intensidade da cor branca fosca e a gravidade da lesão. As áreas menos diferenciadas estão associadas com lesões de aspecto branco fosco, intensamente opacas, na zona de transformação.
O condiloma plano e a NIC de baixo grau podem se apresentar, raras vezes, como finas lesões acetobrancas satélites, separadas (distantes) da junção escamocolunar com padrões geográficos (lembrando regiões geográficas) e margens irregulares, angulares ou digitiformes ou em forma de pena (figuras 7.9−7.13). Muitas lesões de NIC de baixo grau revelam áreas acetobrancas menos densas, menos extensas e menos complexas próximas à ou no limite da junção escamocolunar, com margens bem delimitadas, mas irregulares, em forma de pena ou digitiformes (figuras 7.10−7.16) em comparação com lesões de NIC de alto grau (figuras 7.17−7.27). Lesões de alto grau revelam margens bem delimitadas, regulares, que às vezes podem apresentar margens sobrelevadas e deiscentes (figuras 7.25 e 7.26). As lesões de alto grau, como NIC 2 ou NIC 3, têm um aspecto branco-calcário ou branco-acinzentado espesso ou denso (figuras 7.17−7.27). Em relação às lesões de baixo grau, podem ser lesões mais extensas e complexas que se estendem para o canal endocervical (figuras 7.22−7.27). As lesões de alto grau com freqüência costumam atingir ambos os lábios (Burghardt et al., 1998) (quadro 7.1). As lesões malignas graves ou precoces podem obstruir o orifício cervical externo (figura 7.22 e 7.25).
À medida que as lesões se tornam mais graves, suas superfícies costumam ser menos lisas e refletir menos luz, como no epitélio escamoso normal. As superfícies podem se tornar irregulares, sobrelevadas e nodulares em relação ao epitélio circundante (figuras 7.20 e 7.23−7.27).
A linha da delimitação entre as áreas normais e anormais na zona de transformação é nítida e bem delineada. As lesões de alto grau costumam ter margens regulares, mais nítidas (figuras 7.17, 7.18, 7.19, 7.21, 7.23, 7.25 e 7.26) que as lesões de baixo grau (figuras 7.13−7.16). A visualização de uma ou mais margens dentro de uma lesão acetobranca (lesão dentro da lesão) (figura 7.21) ou de uma lesão com intensidade variada de cor (figura 7.16) é uma observação importante que indica lesão neoplásica, sobretudo de alto grau. As aberturas das criptas que se encontram nas lesões precursoras de alto grau podem ter bordas acetobrancas espessas, densas e amplas, denominadas de orifícios glandulares cornificados (figura 7.26). Estes são mais brancos e maiores que os anéis acetobrancos lineares e discretos que às vezes são vistos ao redor das aberturas das criptas normais.
As características fundamentais que permitem diferenciar entre as lesões de NIC e a metaplasia imatura são a natureza menos densa e translúcida do acetobranqueamento associado com a metaplasia, e a ausência de uma margem bem definida entre as áreas acetobrancas da metaplasia imatura e o epitélio normal. A linha da delimitação entre o epitélio normal e as áreas acetobrancas da metaplasia na zona de transformação é difusa e invariavelmente se funde ao restante do epitélio (figura 6.8−6.13). As projeções do epitélio metaplásico, digitiformes ou em forma de lingüeta, com freqüência apontam centripetamente em direção ao orifício cervical externo (figuras 6.11−6.12). As lesões acetobrancas associadas com a NIC invariavelmente estão localizadas na, e parecem originar-se da, zona de transformação mais próxima a contígua à junção escamocolunar (figura 7.11−7.21). Elas se estendem centrifugamente em relação ao orifício cervical externo. A linha de delimitação entre o epitélio escamoso normal, lesões inflamatórias e epitélio em regeneração é também difusa (figuras 9.2, 9.5).
Para resumir, a coloração acetobranca não é específica para a NIC e pode também ocorrer, até certo ponto, nas áreas de metaplasia escamosa imatura, zona de transformação congênita, inflamação e epitélio cicatricial e regenerativo. Contudo, na zona de transformação, encontraram-se alterações acetobrancas associadas com NIC que têm limite com a junção escamocolunar e são bem delimitadas em relação ao epitélio circundante. As lesões de baixo grau costumam ser estreitas, menos densas e menos extensas, com margens irregulares, chanfradas, geográficas ou angulares e com pontilhado e/ou mosaico fino; às vezes, as lesões de baixo grau são separadas da junção escamocolunar e, raras vezes, contêm vasos atípicos. Por outro lado, as lesões de alto grau estão associadas com áreas densas, opacas, branco-acinzentadas, acetobrancas, com pontilhado e/ou mosaico grosseiro e com margens regulares e bem delimitadas; essas lesões com freqüência incluem ambos os lábios e, às vezes, podem conter vasos atípicos; as lesões da NIC 3 costumam ser complexas e ocupar o orifício cervical externo.
O ácido acético desidrata as células e coagula de forma reversível as proteínas nucleares. Portanto, as áreas de maior atividade nuclear e conteúdo de DNA apresentam alterações de coloração mais evidentes. Os efeitos mais pronunciados são observados nas lesões de alto grau e neoplasia invasiva. Existe uma correlação direta entre a intensidade da cor branca fosca e a gravidade da lesão. As áreas menos diferenciadas estão associadas com lesões de aspecto branco fosco, intensamente opacas, na zona de transformação.
O condiloma plano e a NIC de baixo grau podem se apresentar, raras vezes, como finas lesões acetobrancas satélites, separadas (distantes) da junção escamocolunar com padrões geográficos (lembrando regiões geográficas) e margens irregulares, angulares ou digitiformes ou em forma de pena (figuras 7.9−7.13). Muitas lesões de NIC de baixo grau revelam áreas acetobrancas menos densas, menos extensas e menos complexas próximas à ou no limite da junção escamocolunar, com margens bem delimitadas, mas irregulares, em forma de pena ou digitiformes (figuras 7.10−7.16) em comparação com lesões de NIC de alto grau (figuras 7.17−7.27). Lesões de alto grau revelam margens bem delimitadas, regulares, que às vezes podem apresentar margens sobrelevadas e deiscentes (figuras 7.25 e 7.26). As lesões de alto grau, como NIC 2 ou NIC 3, têm um aspecto branco-calcário ou branco-acinzentado espesso ou denso (figuras 7.17−7.27). Em relação às lesões de baixo grau, podem ser lesões mais extensas e complexas que se estendem para o canal endocervical (figuras 7.22−7.27). As lesões de alto grau com freqüência costumam atingir ambos os lábios (Burghardt et al., 1998) (quadro 7.1). As lesões malignas graves ou precoces podem obstruir o orifício cervical externo (figura 7.22 e 7.25).
À medida que as lesões se tornam mais graves, suas superfícies costumam ser menos lisas e refletir menos luz, como no epitélio escamoso normal. As superfícies podem se tornar irregulares, sobrelevadas e nodulares em relação ao epitélio circundante (figuras 7.20 e 7.23−7.27).
A linha da delimitação entre as áreas normais e anormais na zona de transformação é nítida e bem delineada. As lesões de alto grau costumam ter margens regulares, mais nítidas (figuras 7.17, 7.18, 7.19, 7.21, 7.23, 7.25 e 7.26) que as lesões de baixo grau (figuras 7.13−7.16). A visualização de uma ou mais margens dentro de uma lesão acetobranca (lesão dentro da lesão) (figura 7.21) ou de uma lesão com intensidade variada de cor (figura 7.16) é uma observação importante que indica lesão neoplásica, sobretudo de alto grau. As aberturas das criptas que se encontram nas lesões precursoras de alto grau podem ter bordas acetobrancas espessas, densas e amplas, denominadas de orifícios glandulares cornificados (figura 7.26). Estes são mais brancos e maiores que os anéis acetobrancos lineares e discretos que às vezes são vistos ao redor das aberturas das criptas normais.
As características fundamentais que permitem diferenciar entre as lesões de NIC e a metaplasia imatura são a natureza menos densa e translúcida do acetobranqueamento associado com a metaplasia, e a ausência de uma margem bem definida entre as áreas acetobrancas da metaplasia imatura e o epitélio normal. A linha da delimitação entre o epitélio normal e as áreas acetobrancas da metaplasia na zona de transformação é difusa e invariavelmente se funde ao restante do epitélio (figura 6.8−6.13). As projeções do epitélio metaplásico, digitiformes ou em forma de lingüeta, com freqüência apontam centripetamente em direção ao orifício cervical externo (figuras 6.11−6.12). As lesões acetobrancas associadas com a NIC invariavelmente estão localizadas na, e parecem originar-se da, zona de transformação mais próxima a contígua à junção escamocolunar (figura 7.11−7.21). Elas se estendem centrifugamente em relação ao orifício cervical externo. A linha de delimitação entre o epitélio escamoso normal, lesões inflamatórias e epitélio em regeneração é também difusa (figuras 9.2, 9.5).
Para resumir, a coloração acetobranca não é específica para a NIC e pode também ocorrer, até certo ponto, nas áreas de metaplasia escamosa imatura, zona de transformação congênita, inflamação e epitélio cicatricial e regenerativo. Contudo, na zona de transformação, encontraram-se alterações acetobrancas associadas com NIC que têm limite com a junção escamocolunar e são bem delimitadas em relação ao epitélio circundante. As lesões de baixo grau costumam ser estreitas, menos densas e menos extensas, com margens irregulares, chanfradas, geográficas ou angulares e com pontilhado e/ou mosaico fino; às vezes, as lesões de baixo grau são separadas da junção escamocolunar e, raras vezes, contêm vasos atípicos. Por outro lado, as lesões de alto grau estão associadas com áreas densas, opacas, branco-acinzentadas, acetobrancas, com pontilhado e/ou mosaico grosseiro e com margens regulares e bem delimitadas; essas lesões com freqüência incluem ambos os lábios e, às vezes, podem conter vasos atípicos; as lesões da NIC 3 costumam ser complexas e ocupar o orifício cervical externo.
 figura 7.9: Lesão satélite geográf...
figura 7.9: Lesão satélite geográf... figura 7.10: Lesões geográficas sa...
figura 7.10: Lesões geográficas sa... figura 7.11: Lesão acetobranca fin...
figura 7.11: Lesão acetobranca fin... figura 7.12: Lesão acetobranca lev...
figura 7.12: Lesão acetobranca lev... figura 7.13: Lesões acetobrancas l...
figura 7.13: Lesões acetobrancas l... figura 7.14: Observe a lesão aceto...
figura 7.14: Observe a lesão aceto... figura 7.15: Lesões acetobrancas m...
figura 7.15: Lesões acetobrancas m... figura 7.16: Lesão acetobranca lev...
figura 7.16: Lesão acetobranca lev... figure 7.17: Lesões acetobrancas m...
figure 7.17: Lesões acetobrancas m... figure 7.18: Área acetobranca dens...
figure 7.18: Área acetobranca dens... figura 7.19: Lesão acetobranca den...
figura 7.19: Lesão acetobranca den... figura 7.20: Lesões acetobrancas c...
figura 7.20: Lesões acetobrancas c... figura 7.21: Lesão acetobranca que...
figura 7.21: Lesão acetobranca que... figura 7.22: Área circumorificial ...
figura 7.22: Área circumorificial ... figura 7.23: Lesão acetobranca den...
figura 7.23: Lesão acetobranca den... figura 7.24: Mosaicos grosseiros (...
figura 7.24: Mosaicos grosseiros (... figura 7.25: Observe a lesão aceto...
figura 7.25: Observe a lesão aceto... figura 7.26: Lesão acetobranca den...
figura 7.26: Lesão acetobranca den... figura 7.27: Lesão acetobranca NIC...
figura 7.27: Lesão acetobranca NIC... figura 6.11: A linha branca acentu...
figura 6.11: A linha branca acentu... figura 6.12: Aspecto após aplicaçã...
figura 6.12: Aspecto após aplicaçã... figura 9.2: Cervicite crônica: est...
figura 9.2: Cervicite crônica: est... figura 9.5: Aspecto colposcópico d...
figura 9.5: Aspecto colposcópico d...Depois da aplicação de solução de Lugol
A solução de Lugol é aplicada abundantemente com um swab de algodão em todo o colo uterino e nas partes visíveis da vagina. Deve-se observar a periferia do colo uterino, fundos de sacos e paredes vaginais até que o epitélio adquira uma coloração castanha bem escura ou quase preta pela ação do iodo. O epitélio escamoso vaginal e cervical normal e o epitélio metaplásico maduro contêm células ricas em glicogênio e, assim, captam o corante do Lugol e adquirem uma coloração castanha ou preta. O epitélio displásico contém pouco ou nenhum glicogênio e portanto não se cora com iodo e permanece de cor amarelo-mostarda ou cor de açafrão (figuras 7.28−7.32). Esta diferença de cor ajuda a distinguir as áreas normais das anormais na zona de transformação que apresentaram um acetobranqueamento fraco. O epitélio colunar não se cora com iodo e a metaplasia imatura, quando se cora, o faz apenas de modo parcial. O epitélio atrófico também se cora parcialmente com iodo, o que dificulta a interpretação em mulheres na pós-menopausa. As lesões condilomatosas também não se coram com o iodo, ou o fazem apenas parcialmente (figura 7.33).
O epitélio atípico da NIC pode estar aderido menos firmemente ao estroma subjacente e pode separar-se ou destacar-se facilmente deste, depois da aplicação repetida com diferentes soluções, resultando em uma erosão verdadeira (falha epitelial) que expõe o estroma. Tais erosões verdadeiras podem ser facilmente observadas depois da aplicação de solução de Lugol, já que o estroma não se cora com o iodo.
O epitélio atípico da NIC pode estar aderido menos firmemente ao estroma subjacente e pode separar-se ou destacar-se facilmente deste, depois da aplicação repetida com diferentes soluções, resultando em uma erosão verdadeira (falha epitelial) que expõe o estroma. Tais erosões verdadeiras podem ser facilmente observadas depois da aplicação de solução de Lugol, já que o estroma não se cora com o iodo.
 figura 7.28: Lesões satélites (a) ...
figura 7.28: Lesões satélites (a) ... figura 7.29: Lesão NIC 1 com área ...
figura 7.29: Lesão NIC 1 com área ... figura 7.30: Área amarelo-mostarda...
figura 7.30: Área amarelo-mostarda... figura 7.31: Área de cor amarelo-a...
figura 7.31: Área de cor amarelo-a... figura 7.32: Área densa de cor ama...
figura 7.32: Área densa de cor ama... figura 7.33: Lesão condilomatosa q...
figura 7.33: Lesão condilomatosa q...Determinação da natureza da lesão
A detecção colposcópica da NIC inclui essencialmente o reconhecimento das seguintes características: tonalidade da cor, margem e contorno superficial do epitélio acetobranco na zona de transformação, assim como a disposição do leito vascular terminal e a coloração pelo iodo. As variações na qualidade e quantidade dos aspectos atípicos mencionados anteriormente contribuem para diferenciar a NIC de alterações fisiológicas, benignas, infecciosas, inflamatórias e reativas no colo uterino. A classificação em graus, baseada nestas variações, servem de guia para o diagnóstico colposcópico. Recomenda-se que o aluno conheça bem a terminologia colposcópica atual, apresentada no apêndice 4, e use-a para registrar os achados colposcópicos (Stafl e Wilbanks, 1991).
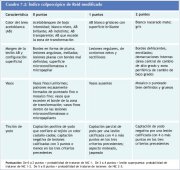
Incentiva-se também que o colposcopista faça um diagnóstico colposcópico presuntivo (ou preditivo) ao final do exame colposcópico em termos de: normal (ou negativo), NIC de baixo grau, NIC de alto grau , neoplasia invasiva, outros (por exemplo, inflamação etc.) ou colposcopia insatisfatória. O uso de uma qualificação ou sistema de classificação pode guiar a interpretação e o diagnóstico colposcópicos de uma maneira menos subjetiva e ajuda o desenvolvimento de uma abordagem sistemática na colposcopia. A pontuação colposcópica de Reid modificada (quadro 7.2 e apêndice 5), baseada no índice colposcópico proposto por Reid e Scalzi (1985), é muito útil para este fim. Recomenda-se que os principiantes usem habitualmente este sistema de qualificação para decidir se uma lesão é ou não NIC e para selecionar os locais de biopsia. Uma opção pode ser o sistema de classificação de duas classes desenvolvido por Coppleson et al (1993) (quadro 7.3). Recomenda-se também que o aluno use os sistemas citados acima somente quando é observada uma área acetobranca.
Incentiva-se também que o colposcopista faça um diagnóstico colposcópico presuntivo (ou preditivo) ao final do exame colposcópico em termos de: normal (ou negativo), NIC de baixo grau, NIC de alto grau , neoplasia invasiva, outros (por exemplo, inflamação etc.) ou colposcopia insatisfatória. O uso de uma qualificação ou sistema de classificação pode guiar a interpretação e o diagnóstico colposcópicos de uma maneira menos subjetiva e ajuda o desenvolvimento de uma abordagem sistemática na colposcopia. A pontuação colposcópica de Reid modificada (quadro 7.2 e apêndice 5), baseada no índice colposcópico proposto por Reid e Scalzi (1985), é muito útil para este fim. Recomenda-se que os principiantes usem habitualmente este sistema de qualificação para decidir se uma lesão é ou não NIC e para selecionar os locais de biopsia. Uma opção pode ser o sistema de classificação de duas classes desenvolvido por Coppleson et al (1993) (quadro 7.3). Recomenda-se também que o aluno use os sistemas citados acima somente quando é observada uma área acetobranca.
 quadro 7.2: Índice colposcópico de...
quadro 7.2: Índice colposcópico de... quadro 7.3: Qualificação de achado...
quadro 7.3: Qualificação de achado...


