Home / Training / Manuals / Colposcopia e tratamento da neoplasia intra-epitelial cervical: Manual para principiantes / Capítulo 3: Introdução à neoplasia invasiva do colo uterino
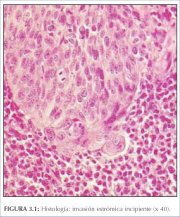 figura 3.1: Histologia invasão p...
figura 3.1: Histologia invasão p...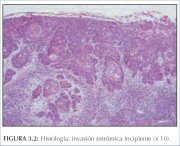 figura 3.2: Histologia invasão p...
figura 3.2: Histologia invasão p...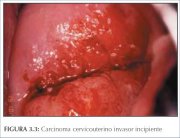 figura 3.3: Neoplasia cervical inv...
figura 3.3: Neoplasia cervical inv...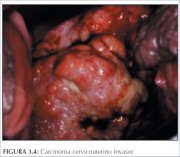 figura 3.4: Neoplasia cervical inv...
figura 3.4: Neoplasia cervical inv...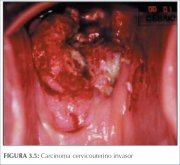 figura 3.5: Neoplasia cervical inv...
figura 3.5: Neoplasia cervical inv...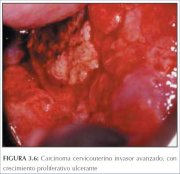 figura 3.6: Neoplasia cervical inv...
figura 3.6: Neoplasia cervical inv...
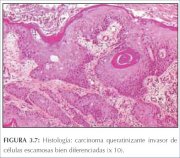 figura 3.7: Histologia carcinoma...
figura 3.7: Histologia carcinoma...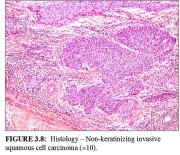 figura 3.8: Histologia carcinoma...
figura 3.8: Histologia carcinoma...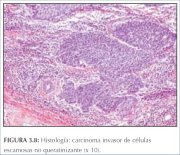 figura 3.9: Histologia adenocarc...
figura 3.9: Histologia adenocarc...
 quadro 3.1: Classificação da FIGO ...
quadro 3.1: Classificação da FIGO ...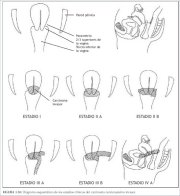 figura 3.10: Diagrama esquemático ...
figura 3.10: Diagrama esquemático ...
Colposcopia e tratamento da neoplasia intra-epitelial cervical: Manual para principiantes, J.W. Sellors & R. Sankaranarayanan
Capítulo 3: Introdução à neoplasia invasiva do colo uterino
Filter by language: English / Français / Español / Portugues / 中文- A neoplasia invasive pré-clínica se refere à neoplasia cervical precoce com invasão minima do estroma, em geral não apresentando sintomas ou características clínicas.
- À medida que ocorre a invasão do estroma, a doença se torna clinicamente manifesta e revela padrões de crescimento, visíveis ao exame especular.
- Histologicamente, 90% a 95% das neoplasias cervicais invasivas são neoplasias de células escamosas; o adenocarcinoma constitui menos de 5% das neoplasias cervicais na maioria dos países em desenvolvimento.
- O sistema de estadiamento mais usado para a neoplasia cervical invasiva baseia-se no tamnho do tumor e disseminação da doença para a vagina, paramétrio, bexiga, reto e órgãos à distância.
- O estádio clínico no momento do diagnóstico da doença é o fator preditivo mais importante para a sobrevida de pacientes com neoplasia cervical invasiva.
Este capítulo trata das características clínicas e do diagnóstico do carcinoma cervical invasiva. O diagnóstico de neoplasia invasiva do colo uterino pode ser aventado por achados físicos anormais anormais ao exame especular e vaginal e é confirmado mediante o exame histológico de amostras teciduais. Em certa proporção dessas neoplasias não há sintomas e os achados anormais macroscópicos são vistos ao exame físico e estas são denominadas de neoplasias cervicais invasivas pré-clínicas. A colposcopia desempenha um papel importante no diagnóstico da neoplasia invasiva pré-clínica em estágio inicial .
Características clínicas
As mulheres com neoplasia invasiva do colo uterino com freqüência apresentam um ou mais dos seguintes sintomas: hemorragia intermenstrual, hemorragia pós-coito, fluxos menstruais mais intensos, corrimento seroso purulento excessivo, corrimento de odor fétido, cistite recorrente, urgência miccional e aumento da freqüência urinária, dor nas costas e dor abdominal no quadrante inferior. Em estádios avançados, as pacientes podem apresentar falta de ar devido à anemia grave, uropatia obstrutiva, edema de membros inferiores, hematúria, obstrução intestinal e caquexia. O exame especular vaginal revela um crescimento ulceroproliferativo na maioria das mulheres.
Em fases muito precoces da invasão do estroma, a neoplasia do colo uterino pode não dar origem a sintomas manifestos ou características clínicas e, portanto, é conhecida como doença invasiva pré-clínica. A forma mais precoce da neoplasia invasiva é reconhecida histologicamente como um carcinoma microinvasivo: neoplasias que invadem não mais que 5 mm de profundidade e 7 mm de largura do estroma cervical subjacente. As neoplasias invasivas em estágio inicial apresentam-se como um broto diminuto das células invasivas que penetrou através da membrana basal e empurrou o estroma subjacente (figuras 3.1 e 3.2). Evidências da reação do estroma à invasão em forma de coleções linfocíticas localizadas ou frouxidão do estroma vizinho à invasão também podem estar presentes.
Com o progredir da invasão do estroma, a doença se torna clinicamente manifesta, com vários padrões de crescimento que, com freqüência, são visíveis ao exame especular. Lesões muito precoces podem se apresentar como uma área granular avermelhada rugosa que sangra ao toque (figura 3.3). As neoplasias mais avançadas podem ser exofíticas, endófitas ou uma combinação de ambas (figuras 3.43.6). Os carcinomas exofíticos são, em geral, superficialmente invasivas e sua massa cresce para dentro da luz vaginal como um cogumelo ou um crescimento proliferativo protuberante semelhante a uma couve-flor com excrescências polipóides ou papilares. As neoplasias endófitas podem infiltrar de modo extensivo o estroma e deformar o colo uterino, sem muito crescimento visível na superfície. Essas lesões podem se expandir para dentro da endocérvix, deixando o epitélio escamoso do colo uterino intacto até que as lesões ultrapassem 5 cm a 6 cm de diâmetro. O resultado é um colo uterino macroscopicamente aumentado, em forma irregular de barril com uma superfície rugosa, papilar ou granular. Tais neoplasias podem continuar silenciosas por muito tempo. Tumores mistos exofíticos e endofíticos apresentam-se em geral ulcerados com infiltração profunda do estroma subjacente. Em todos os tipos, hemorragia ao toque e necrose são características clínicas predominantes. O corrimento fétido é também comum devido à infecção anaeróbia sobreposta do tecido necrótico.
Com um maior avanço da invasão, a neoplasia pode ocupar a vagina, paramétrio, parede lateral pélvica, bexiga e reto. A compressão do uréter devido à doença local avançada causa obstrução ureteral com hidronefrose resultante (aumento do volume renal) e, por fim, insuficiência renal. Metástases regionais a gânglios linfáticos ocorrem junto com a invasão local. A neoplasia metastásica em nódulos paraaórticos pode se estender através da cápsula do nódulo e invadir diretamente as vértebras e raízes nervosas. A invasão direta de ramos das raízes do nervo ciático causa dor nas costas e a compressão de veias da parede pélvica e do sistema linfático causa edema dos membros inferiores. A disseminação hematogênica às vértebras lombares e músculo psoas pode ocorrer sem doença ganglionar. Metástases à distância ocorrem ao final da doença e em geral acometem nódulos paraaórticos, pulmões, fígado, ossos e outras estruturas.
Em fases muito precoces da invasão do estroma, a neoplasia do colo uterino pode não dar origem a sintomas manifestos ou características clínicas e, portanto, é conhecida como doença invasiva pré-clínica. A forma mais precoce da neoplasia invasiva é reconhecida histologicamente como um carcinoma microinvasivo: neoplasias que invadem não mais que 5 mm de profundidade e 7 mm de largura do estroma cervical subjacente. As neoplasias invasivas em estágio inicial apresentam-se como um broto diminuto das células invasivas que penetrou através da membrana basal e empurrou o estroma subjacente (figuras 3.1 e 3.2). Evidências da reação do estroma à invasão em forma de coleções linfocíticas localizadas ou frouxidão do estroma vizinho à invasão também podem estar presentes.
Com o progredir da invasão do estroma, a doença se torna clinicamente manifesta, com vários padrões de crescimento que, com freqüência, são visíveis ao exame especular. Lesões muito precoces podem se apresentar como uma área granular avermelhada rugosa que sangra ao toque (figura 3.3). As neoplasias mais avançadas podem ser exofíticas, endófitas ou uma combinação de ambas (figuras 3.43.6). Os carcinomas exofíticos são, em geral, superficialmente invasivas e sua massa cresce para dentro da luz vaginal como um cogumelo ou um crescimento proliferativo protuberante semelhante a uma couve-flor com excrescências polipóides ou papilares. As neoplasias endófitas podem infiltrar de modo extensivo o estroma e deformar o colo uterino, sem muito crescimento visível na superfície. Essas lesões podem se expandir para dentro da endocérvix, deixando o epitélio escamoso do colo uterino intacto até que as lesões ultrapassem 5 cm a 6 cm de diâmetro. O resultado é um colo uterino macroscopicamente aumentado, em forma irregular de barril com uma superfície rugosa, papilar ou granular. Tais neoplasias podem continuar silenciosas por muito tempo. Tumores mistos exofíticos e endofíticos apresentam-se em geral ulcerados com infiltração profunda do estroma subjacente. Em todos os tipos, hemorragia ao toque e necrose são características clínicas predominantes. O corrimento fétido é também comum devido à infecção anaeróbia sobreposta do tecido necrótico.
Com um maior avanço da invasão, a neoplasia pode ocupar a vagina, paramétrio, parede lateral pélvica, bexiga e reto. A compressão do uréter devido à doença local avançada causa obstrução ureteral com hidronefrose resultante (aumento do volume renal) e, por fim, insuficiência renal. Metástases regionais a gânglios linfáticos ocorrem junto com a invasão local. A neoplasia metastásica em nódulos paraaórticos pode se estender através da cápsula do nódulo e invadir diretamente as vértebras e raízes nervosas. A invasão direta de ramos das raízes do nervo ciático causa dor nas costas e a compressão de veias da parede pélvica e do sistema linfático causa edema dos membros inferiores. A disseminação hematogênica às vértebras lombares e músculo psoas pode ocorrer sem doença ganglionar. Metástases à distância ocorrem ao final da doença e em geral acometem nódulos paraaórticos, pulmões, fígado, ossos e outras estruturas.
 figura 3.1: Histologia invasão p...
figura 3.1: Histologia invasão p... figura 3.2: Histologia invasão p...
figura 3.2: Histologia invasão p... figura 3.3: Neoplasia cervical inv...
figura 3.3: Neoplasia cervical inv... figura 3.4: Neoplasia cervical inv...
figura 3.4: Neoplasia cervical inv... figura 3.5: Neoplasia cervical inv...
figura 3.5: Neoplasia cervical inv... figura 3.6: Neoplasia cervical inv...
figura 3.6: Neoplasia cervical inv...Patologia microscópica
Histologicamente, aproximadamente 90% a 95% das neoplasias cervicais invasivas que se originam no colo uterino em países em desenvolvimento são neoplasias de células escamosas (figuras 3.7 e 3.8) e 2% a 8% são adenocarcinomas (figura 3.9).
Microscopicamente, a maioria de carcinomas escamocelulares apresenta-se como redes infiltrativas de bandas de células neoplásicas com estroma interposto, com grande variação no padrão de crescimento, tipo de células e grau de diferenciação. O estroma cervical que separa as bandas de células malignas é infiltrado por linfócitos e plasmócitos. Essas células malignas são subdivididas em dois tipos, queratinizadas e não-queratinizadas. Os tumores são carcinomas bem diferenciados, moderadamente diferenciados ou mal diferenciados. Aproximadamente 50% a 60% são neoplasias moderadamente diferenciadas e o restante são distribuídas por igual entre as categorias bem e mal diferenciadas.
O carcinoma de células escamosas queratinizado é composto de espirais características de células epidermóides que contêm ninhos centrais da queratina (pérolas de queratina) (figura 3.7). Os núcleos são grandes e hipercromáticos com cromatina grosseira. São visíveis pontes intercelulares junto com grânulos ceratohialinos e queratinização citoplasmática. Vêem-se apenas poucas figuras de mitoses.
O carcinoma escamoso não-queratinizado (figura 3.8) apresenta-se como ninhos irregulares, denteados de células poligonais inchadas que invadem o estroma cervical. Pode haver disqueratose e pontes intercelulares. O polimorfismo celular e nuclear é mais evidente e figuras de mitose são muito numerosas. As pérolas de queratina, em geral, estão ausentes.
Outros tipos pouco comuns de carcinoma escamoso incluem o carcinoma escamoso condilomatoso (também denominado carcinoma verrucoso), carcinoma escamoso papilar, carcinoma semelhante ao linfoepitelioma e carcinoma de células escamotransicionais.
Em muitos países em desenvolvimento, o adenocarcinoma constitui menos a 5% de todas as neoplasias do colo uterino. Em geral, origina-se no canal endocervical do epitélio glandular. A forma mais comum de adenocarcinoma é o tipo de células endocervicais, onde as glândulas anormais são de diversas formas e tamanhos com brotos e ramificações (figura 3.9). A maioria desses tumores é de bem a moderadamente diferenciada. Os elementos glandulares estão organizados em um padrão complexo. Papilas se projetam na luz da glândula e da superfície. Algumas das células podem conter uma quantidade de moderado a grande de mucina.
Os outros tipos de adenocarcinoma são adenocarcinoma tipo intestinal com células de sinete, adenoma maligno, adenocarcinoma papilar viloglandular, adenocarcinoma endometrióide e adenocarcinoma seroso papilar. O carcinoma adenoescamoso compreende tumores com padrões de crescimento glandulares e escamosos.
A presença de células tumorais dentro da luz de um capilar demonstra o potencial de crescimento agressivo tanto das células escamosas como do adenocarcinoma do colo uterino e correlaciona-se com um maior risco de metástase regional para os gânglios linfáticos. Às vezes ocorre a invasão de vasos sangüíneos e é um sinal importante de prognóstico desfavorável e se correlaciona com metástases à distância de disseminação hematogênica. Embora as características citológicas associadas ao carcinoma escamoso invasivo do colo uterino têm sido bem descritas, a citologia não é um método confiável de diagnóstico de lesões invasivas. A identificação dessas lesões nos esfregaços citológicos requer vasta experiência, visto que o esfregaço cervical com freqüência contém apenas poucas células malignas em meio a grande quantidade de restos de células e hemáceas. O adenocarcinoma do colo uterino costuma não ser identificado pelos citologistas; um citologista experiente pode reconhecê-lo quando as características celulares apresentam extrema variação em relação ao normal. O reconhecimento de tipos de células individuais é ainda mais complexo. Assim, o diagnóstico confirmatório definitivo de uma neoplasia invasiva baseia-se sempre na histopatologia. Prefere-se para o diagnóstico uma amostra tecidual, colhida da periferia do tumor, já que é mais provável que tenha tecido tumoral morfologicamente intacto, enquanto que uma amostra de biopsia colhida do centro de um tumor contém material necrótico que compromete a precisão do diagnóstico histológico.
Microscopicamente, a maioria de carcinomas escamocelulares apresenta-se como redes infiltrativas de bandas de células neoplásicas com estroma interposto, com grande variação no padrão de crescimento, tipo de células e grau de diferenciação. O estroma cervical que separa as bandas de células malignas é infiltrado por linfócitos e plasmócitos. Essas células malignas são subdivididas em dois tipos, queratinizadas e não-queratinizadas. Os tumores são carcinomas bem diferenciados, moderadamente diferenciados ou mal diferenciados. Aproximadamente 50% a 60% são neoplasias moderadamente diferenciadas e o restante são distribuídas por igual entre as categorias bem e mal diferenciadas.
O carcinoma de células escamosas queratinizado é composto de espirais características de células epidermóides que contêm ninhos centrais da queratina (pérolas de queratina) (figura 3.7). Os núcleos são grandes e hipercromáticos com cromatina grosseira. São visíveis pontes intercelulares junto com grânulos ceratohialinos e queratinização citoplasmática. Vêem-se apenas poucas figuras de mitoses.
O carcinoma escamoso não-queratinizado (figura 3.8) apresenta-se como ninhos irregulares, denteados de células poligonais inchadas que invadem o estroma cervical. Pode haver disqueratose e pontes intercelulares. O polimorfismo celular e nuclear é mais evidente e figuras de mitose são muito numerosas. As pérolas de queratina, em geral, estão ausentes.
Outros tipos pouco comuns de carcinoma escamoso incluem o carcinoma escamoso condilomatoso (também denominado carcinoma verrucoso), carcinoma escamoso papilar, carcinoma semelhante ao linfoepitelioma e carcinoma de células escamotransicionais.
Em muitos países em desenvolvimento, o adenocarcinoma constitui menos a 5% de todas as neoplasias do colo uterino. Em geral, origina-se no canal endocervical do epitélio glandular. A forma mais comum de adenocarcinoma é o tipo de células endocervicais, onde as glândulas anormais são de diversas formas e tamanhos com brotos e ramificações (figura 3.9). A maioria desses tumores é de bem a moderadamente diferenciada. Os elementos glandulares estão organizados em um padrão complexo. Papilas se projetam na luz da glândula e da superfície. Algumas das células podem conter uma quantidade de moderado a grande de mucina.
Os outros tipos de adenocarcinoma são adenocarcinoma tipo intestinal com células de sinete, adenoma maligno, adenocarcinoma papilar viloglandular, adenocarcinoma endometrióide e adenocarcinoma seroso papilar. O carcinoma adenoescamoso compreende tumores com padrões de crescimento glandulares e escamosos.
A presença de células tumorais dentro da luz de um capilar demonstra o potencial de crescimento agressivo tanto das células escamosas como do adenocarcinoma do colo uterino e correlaciona-se com um maior risco de metástase regional para os gânglios linfáticos. Às vezes ocorre a invasão de vasos sangüíneos e é um sinal importante de prognóstico desfavorável e se correlaciona com metástases à distância de disseminação hematogênica. Embora as características citológicas associadas ao carcinoma escamoso invasivo do colo uterino têm sido bem descritas, a citologia não é um método confiável de diagnóstico de lesões invasivas. A identificação dessas lesões nos esfregaços citológicos requer vasta experiência, visto que o esfregaço cervical com freqüência contém apenas poucas células malignas em meio a grande quantidade de restos de células e hemáceas. O adenocarcinoma do colo uterino costuma não ser identificado pelos citologistas; um citologista experiente pode reconhecê-lo quando as características celulares apresentam extrema variação em relação ao normal. O reconhecimento de tipos de células individuais é ainda mais complexo. Assim, o diagnóstico confirmatório definitivo de uma neoplasia invasiva baseia-se sempre na histopatologia. Prefere-se para o diagnóstico uma amostra tecidual, colhida da periferia do tumor, já que é mais provável que tenha tecido tumoral morfologicamente intacto, enquanto que uma amostra de biopsia colhida do centro de um tumor contém material necrótico que compromete a precisão do diagnóstico histológico.
 figura 3.7: Histologia carcinoma...
figura 3.7: Histologia carcinoma... figura 3.8: Histologia carcinoma...
figura 3.8: Histologia carcinoma... figura 3.9: Histologia adenocarc...
figura 3.9: Histologia adenocarc...Classificação
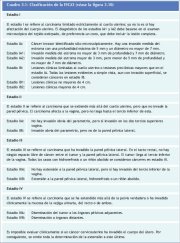
O planejamento do tratamento e a avaliação do prognóstico requerem exame detalhado da saúde geral da paciente e a determinação do estádio clínico da neoplasia invasiva. O sistema de classificação amplamente usado para neoplasias do colo uterino foi desenvolvido pela Federação Internacional de Ginecologia e Obstetrícia (FIGO), e é apresentada no quadro 3.1. Trata-se sobretudo de um sistema de classificação clínica baseado no tamanho do tumor e na extensão da doença na pelve. O grau do crescimento da neoplasia é avaliado clinicamente, bem como mediante diversos exames para categorizar os estádios da doença de I a IV (quadro 3.1 e figura 3.10). O estádio I corresponde ao tumor localizado ao colo uterino, enquanto o estádio IV corresponde à fase de crescimento na qual a neoplasia se disseminou a órgãos à distância por metástase.
A classificação da FIGO é avaliada usando-se métodos que incluem a inspeção e palpação mediante o exame vaginal e retal, colposcopia, cistoscopia, curetagem endocervical, histeroscopia, urografia intravenosa e radiografias esqueléticas e do tórax. A linfangiografia, ultra-sonografia, tomografia computadorizada, ressonância magnética e laparoscopia podem proporcionar outras informações, mas essas não devem ser usadas para avaliar os estádios clínicos da FIGO, apesar de que essas investigações podem proporcionar informação valiosa para planejar o tratamento. Em muitos meios de poucos recursos, contudo, o exame especular, o exame vaginal e o toque retal são as únicas abordagens factíveis para a classificação. A cistoscopia e a avaliação com radiografias esqueléticas e de tórax e urografias intravenosas podem ser realizadas se possível. A classificação deve habitualmente ser realizada e documentada no registro de casos com um diagrama descritivo quando se descobre uma neoplasia invasiva do colo uterino. Deve-se também descrever as investigações e procedimentos com base nos quais foi realizada a avaliação de classificação.
A classificação da FIGO é avaliada usando-se métodos que incluem a inspeção e palpação mediante o exame vaginal e retal, colposcopia, cistoscopia, curetagem endocervical, histeroscopia, urografia intravenosa e radiografias esqueléticas e do tórax. A linfangiografia, ultra-sonografia, tomografia computadorizada, ressonância magnética e laparoscopia podem proporcionar outras informações, mas essas não devem ser usadas para avaliar os estádios clínicos da FIGO, apesar de que essas investigações podem proporcionar informação valiosa para planejar o tratamento. Em muitos meios de poucos recursos, contudo, o exame especular, o exame vaginal e o toque retal são as únicas abordagens factíveis para a classificação. A cistoscopia e a avaliação com radiografias esqueléticas e de tórax e urografias intravenosas podem ser realizadas se possível. A classificação deve habitualmente ser realizada e documentada no registro de casos com um diagrama descritivo quando se descobre uma neoplasia invasiva do colo uterino. Deve-se também descrever as investigações e procedimentos com base nos quais foi realizada a avaliação de classificação.
 quadro 3.1: Classificação da FIGO ...
quadro 3.1: Classificação da FIGO ... figura 3.10: Diagrama esquemático ...
figura 3.10: Diagrama esquemático ...Tratamento e prognóstico
O tratamento convencional da neoplasia do colo uterino inclui cirurgia ou radioterapia ou uma combinação de ambas. As neoplasias iniciais do colo uterino (estádio I e IIA) podem ser tratadas com qualquer um dos procedimentos. A radioterapia é o tratamento de escolha uma vez que a doença se espalhou além dos limites do colo uterino e dos fundos de sacos vaginais e a cirurgia não é eficaz. O tratamento da neoplasia do colo uterino com radioterapia com freqüência inclui uma combinação de radioterapia externa (para toda a pelve) e radiação intracavitária (na parte central da neoplasia). Adicione a radiação intracavitária à radioterapia externa resulta num melhor controle e sobrevida, quando comparado com a radioterapia externa exclusiva para a doença avançada localmente, como nos estádios IIB e III.
As mulheres com neoplasia microinvasiva (estádio IA) podem ser tratadas com conização ou histerectomia total ou histerectomia ampliada. As pacientes com neoplasias no estádio IIB e IIA podem ser tratadas com histerectomia radical (Wertheim) e linfadenectomia pélvica ou com radioterapia intracavitária, ou com uma combinação de radioterapia externa e intracavitária. Em determinados casos de carcinoma pequeno em estádio IIB (< 2 cm), faz-se a traquelectomia radical combinada com linfadenectomia laparoscópica para preservar a função reprodutiva da paciente. A radioterapia e a cirurgia produzem resultados semelhantes na neoplasia invasiva em estádios iniciais (IB e IIA). As neoplasias em estádios IIB e III podem ser tratadas com uma combinação de radioterapia externa e intracavitária. Mulheres com doença em estádio IV são tratadas paliativamente com radioterapia externa e/ou quimioterapia.
A quimioterapia concomitante com cisplatina melhorou os resultados da radioterapia na neoplasia do colo uterino avançado. Estudos clínicos aleatórios demonstraram um ganho significativo na sobrevida global e na sobrevida livre de doença para o tratamento baseado na cisplatina administrada simultaneamente à radioterapia (Thomas, 2000; Verde et al., 2001). Observou-se um benefício significativo da quimioterapia e radiação em relação tanto à recidiva local quanto à distância. O benefício absoluto com a terapia combinada para a sobrevida global foi de 16%. Baseado nessa evidência, a quimioterapia simultânea com radioterapia surge como um novo padrão de tratamento para a neoplasia avançada do colo uterino .
O estádio clínico da doença ao diagnóstico é o fator preditivo mais importante da sobrevida no longo prazo; taxas de sobrevida também decrescem com a idade. Outros fatores que influem na sobrevida são a saúde geral e o estado nutricional. Pacientes anêmicos respondem mal ao tratamento, assim como pacientes HIV-positivas. Vários estudos clínicos e populacionais demonstraram uma sobrevida aos 5 anos uniformemente alta em 75% para as neoplasias do estádio I e a sobrevida diminui bastante com o progredir para os estádios mais avançados (menos de 10% para o estádio IV) (Delgado et al., 1990; Fagundes et al., 1992; Kosary et al., 1994; Gatta et al., 1998; Sankaranarayanan et al., 1998; Denton et al., 2000). Em uma grande série de pacientes com neoplasia do colo uterino, tratadas com radioterapia, demonstrou-se que a freqüência de metástase à distância (com maior freqüência a gânglios linfáticos paraaórticos, pulmões, cavidade abdominal, fígado e aparelho digestivo) crescia com o progredir do estádio da doença, de 3% no estádio IA a 75% no estádio IVA (Fagundes et al., 1992). Em um estudo de 1.028 pacientes tratadas com cirurgia radical, as taxas de sobrevida correlacionaram-se sistematicamente com o volume tumoral (Burghardt et al., 1992). As taxas de sobrevida aos 5 anos oscilaram entre 91% para pacientes com tumores de menos de 2,5 cm3e 70% para aquelas com tumores de 10-50 cm3. A sobrevida livre de doença aos três anos variou de 94,6% para tumores em estádio I, menores ou iguais a 5 mm, a 59,5% para tumores em estádio I, maiores ou iguais 21 mm (Delgado et al., 1990). Os estádios clínicos avançados associam-se a uma maior freqüência de invasão e disseminação vascular a gânglios linfáticos pélvicos e paraaórticos e metástase à distância.
As mulheres com neoplasia microinvasiva (estádio IA) podem ser tratadas com conização ou histerectomia total ou histerectomia ampliada. As pacientes com neoplasias no estádio IIB e IIA podem ser tratadas com histerectomia radical (Wertheim) e linfadenectomia pélvica ou com radioterapia intracavitária, ou com uma combinação de radioterapia externa e intracavitária. Em determinados casos de carcinoma pequeno em estádio IIB (< 2 cm), faz-se a traquelectomia radical combinada com linfadenectomia laparoscópica para preservar a função reprodutiva da paciente. A radioterapia e a cirurgia produzem resultados semelhantes na neoplasia invasiva em estádios iniciais (IB e IIA). As neoplasias em estádios IIB e III podem ser tratadas com uma combinação de radioterapia externa e intracavitária. Mulheres com doença em estádio IV são tratadas paliativamente com radioterapia externa e/ou quimioterapia.
A quimioterapia concomitante com cisplatina melhorou os resultados da radioterapia na neoplasia do colo uterino avançado. Estudos clínicos aleatórios demonstraram um ganho significativo na sobrevida global e na sobrevida livre de doença para o tratamento baseado na cisplatina administrada simultaneamente à radioterapia (Thomas, 2000; Verde et al., 2001). Observou-se um benefício significativo da quimioterapia e radiação em relação tanto à recidiva local quanto à distância. O benefício absoluto com a terapia combinada para a sobrevida global foi de 16%. Baseado nessa evidência, a quimioterapia simultânea com radioterapia surge como um novo padrão de tratamento para a neoplasia avançada do colo uterino .
O estádio clínico da doença ao diagnóstico é o fator preditivo mais importante da sobrevida no longo prazo; taxas de sobrevida também decrescem com a idade. Outros fatores que influem na sobrevida são a saúde geral e o estado nutricional. Pacientes anêmicos respondem mal ao tratamento, assim como pacientes HIV-positivas. Vários estudos clínicos e populacionais demonstraram uma sobrevida aos 5 anos uniformemente alta em 75% para as neoplasias do estádio I e a sobrevida diminui bastante com o progredir para os estádios mais avançados (menos de 10% para o estádio IV) (Delgado et al., 1990; Fagundes et al., 1992; Kosary et al., 1994; Gatta et al., 1998; Sankaranarayanan et al., 1998; Denton et al., 2000). Em uma grande série de pacientes com neoplasia do colo uterino, tratadas com radioterapia, demonstrou-se que a freqüência de metástase à distância (com maior freqüência a gânglios linfáticos paraaórticos, pulmões, cavidade abdominal, fígado e aparelho digestivo) crescia com o progredir do estádio da doença, de 3% no estádio IA a 75% no estádio IVA (Fagundes et al., 1992). Em um estudo de 1.028 pacientes tratadas com cirurgia radical, as taxas de sobrevida correlacionaram-se sistematicamente com o volume tumoral (Burghardt et al., 1992). As taxas de sobrevida aos 5 anos oscilaram entre 91% para pacientes com tumores de menos de 2,5 cm3e 70% para aquelas com tumores de 10-50 cm3. A sobrevida livre de doença aos três anos variou de 94,6% para tumores em estádio I, menores ou iguais a 5 mm, a 59,5% para tumores em estádio I, maiores ou iguais 21 mm (Delgado et al., 1990). Os estádios clínicos avançados associam-se a uma maior freqüência de invasão e disseminação vascular a gânglios linfáticos pélvicos e paraaórticos e metástase à distância.



