Home / Training / Manuals / Colposcopia e tratamento da neoplasia intra-epitelial cervical: Manual para principiantes / Capítulo 1: Introdução à anatomia do colo uterino
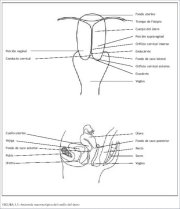 figura 1.1: Anatomia macroscópica ...
figura 1.1: Anatomia macroscópica ...
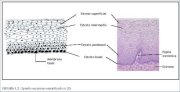 figura 1.2: Epitélio escamoso estr...
figura 1.2: Epitélio escamoso estr...
 figura 1.3: Epitélio colunar (x 40...
figura 1.3: Epitélio colunar (x 40... figura 1.4: Criptas do epitélio co...
figura 1.4: Criptas do epitélio co...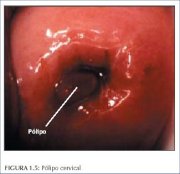 figura 1.5: Pólipo cervical
figura 1.5: Pólipo cervical
...
 figura 1.6: Junção escamocolunar (...
figura 1.6: Junção escamocolunar (...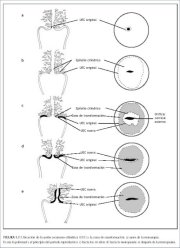 figura 1.7: Localização da junção ...
figura 1.7: Localização da junção ...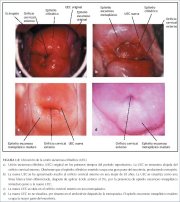 figura 1.8: Localização da junção ...
figura 1.8: Localização da junção ...
 figura1.7: Localização da junção e...
figura1.7: Localização da junção e... figura1.8: Localização da junção e...
figura1.8: Localização da junção e...
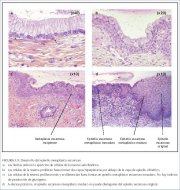 figura 1.9: Desenvolvimento do epi...
figura 1.9: Desenvolvimento do epi... figura 1.10:Epitélio escamoso meta...
figura 1.10:Epitélio escamoso meta...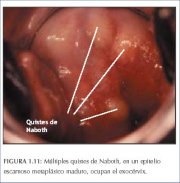 figura 1.11: Múltiplos cistos de N...
figura 1.11: Múltiplos cistos de N...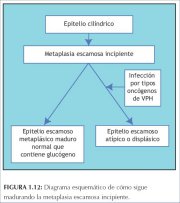 figura 1.12: Diagrama esquemático...
figura 1.12: Diagrama esquemático...
 figura 1.7: Localização da junção ...
figura 1.7: Localização da junção ...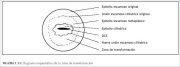 figura 1.13: Diagrama esquemático ...
figura 1.13: Diagrama esquemático ...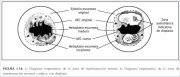 figura 1.14: (a) Diagrama esquemát...
figura 1.14: (a) Diagrama esquemát...
Colposcopia e tratamento da neoplasia intra-epitelial cervical: Manual para principiantes, J.W. Sellors & R. Sankaranarayanan
Capítulo 1: Introdução à anatomia do colo uterino
Filter by language: English / Français / Español / Portugues / 中文- O colo uterino, a porção fibromuscular inferior do útero, mede 3-4 cm de comprimento e 2,5 cm de diâmetro; contudo, varia de tamanho e forma dependendo da idade, paridade e estado menstrual da paciente.
- A ectocérvix é a porção mais facilmente visível do colo uterino; a endocérvix em grande parte é invisível e reside proximal ao orifício cervical externo.
- A ectocérvix é recoberta por um epitélio escamoso estratificado róseo, consistindo de várias camadas de células e epitélio colunar avermelhado com uma única camada de células reveste o endocérvix. As camadas de células intermediárias e superficiais do epitélio escamoso contêm glicogênio.
- A localização da junção escamocolunar com relação ao orifício cervical externo varia dependendo da idade, estado menstrual e outros fatores como gravidez e o uso de métodos anticoncepcionais orais.
- O ectrópio corresponde à eversão do epitélio colunar sobre a ectocérvix, quando o colo uterino cresce rapidamente e este aumente sob a influência do estrógeno, depois da menarca e durante a gravidez.
- A metaplasia escamosa do colo uterino indica a substituição fisiológica do epitélio colunar evertido na ectocérvix por um epitélio escamoso recém-formado de células subcolunares de reserva.
- A região do colo uterino onde metaplasia escamosa ocorre é denominada de zona de transformação.
- A identificação da zona de transformação é de grande importância na colposcopia, visto que quase todas as manifestações da carcinogênese cervical ocorrem nessa zona.
Uma compreensão minuciosa da anatomia e fisiologia do colo uterino é essencial para uma prática colposcópica eficaz. Este capítulo trata da anatomia macroscópica e microscópica do colo uterino e da fisiologia da zona de transformação. O colo uterino é a porção fibromuscular inferior do útero. É de formato cilíndrico ou cônico e mede 3 cm a 4 cm de comprimento e 2,5 cm de diâmetro. É sustentado pelos ligamentos cardinais e uterossacrais, que se estendem entre as porções laterais e posteriores do colo uterino e as paredes da pelve óssea. A metade inferior do colo uterino, denominada de porção vaginal, se projeta na parede anterior da vagina e a metade superiro permanece acima da vagina (figura 1.1). A porção vaginal se abre na vagina através de um orifício denominado de orifício cervical externo.
O colo uterino varia de tamanho e formato dependendo da idade da mulher, paridade e estado hormonal. Em mulheres que já pariram, é volumoso e o orifício cervical externo apresenta-se como uma fenda larga, entreaberta e transversa. Em mulheres nulíparas, o orifício cervical externo assemelha-se a uma pequena abertura circular no centro do colo uterino. A porção supravaginal junta-se ao corpo muscular do útero ao nível do orifício cervical interno. A porção do colo que se encontra na parte externa do orifício cervical externo é denominado de ectocérvix. Esta é a porção do colo uterino que é facilmente visível ao exame especular. A porção proximal ao orifício cervical externo é denominada de endocérvix e o orifício cervical externo precisa ser distendido ou dilatado para que se veja esta porção do colo uterino. O canal endocervical, que atravessa a endocérvix, conecta a cavidade uterina à vagina e se estende do orifício cervical interno ao externo, onde desemboca na vagina. Ele varia de comprimento e largura dependendo da idade e estado hormonal da mulher. É mais amplo em mulheres em idade reprodutiva, quando mede 6-8 mm de largura.
O espaço ao redor do colo uterino na cavidade vaginal é denominado de fundo de saco vaginal. A parte do fundo de saco entre o colo uterino e as paredes vaginais laterais é denominada de fundo de saco lateral; as porções entre as paredes anterior e posterior da vagina e o colo uterino são denominadas de fundo de saco anterior e posterior, respectivamente.
O estroma do colo uterino é composto de tecido fibromuscular denso, através do qual passam os suprimentos vasculares e linfáticos e redes nervosas do colo uterino e formam um plexo complexo. A irrigação arterial do colo uterino é derivada das artérias ilíacas internas através dos ramos cervicais e vaginais das artérias uterinas. Os ramos cervicais das artérias uterinas descem na parte lateral do colo uterino nas posições de 3 e 9 horas. As veias do colo uterino correm paralelas às artérias e drenam no plexo venoso hipogástrico. Os vasos linfáticos do colo uterino drenam nos nódulos ilíacos comuns, externos e internos, e nódulos obturador e paramétricos. A inervação do colo uterino é derivada do plexo hipogástrico. A endocérvix tem terminações nervosas sensoriais extensas e estas são escassas na ectocérvix. Como resultado, procedimentos como biopsia, eletrocoagulação e crioterapia são bem tolerados na maioria das mulheres sem anestesia local. Como as fibras simpáticas e parassimpáticas são também abundantes na endocérvix, a dilatação e curetagem da endocérvix às vezes podem levar a uma reação vasovagal. O colo uterino é recoberto por epitélios escamoso e colunar estratificados não-queratinizados. Esses dois tipos de epitélio encontram-se na junção escamocolunar.
O colo uterino varia de tamanho e formato dependendo da idade da mulher, paridade e estado hormonal. Em mulheres que já pariram, é volumoso e o orifício cervical externo apresenta-se como uma fenda larga, entreaberta e transversa. Em mulheres nulíparas, o orifício cervical externo assemelha-se a uma pequena abertura circular no centro do colo uterino. A porção supravaginal junta-se ao corpo muscular do útero ao nível do orifício cervical interno. A porção do colo que se encontra na parte externa do orifício cervical externo é denominado de ectocérvix. Esta é a porção do colo uterino que é facilmente visível ao exame especular. A porção proximal ao orifício cervical externo é denominada de endocérvix e o orifício cervical externo precisa ser distendido ou dilatado para que se veja esta porção do colo uterino. O canal endocervical, que atravessa a endocérvix, conecta a cavidade uterina à vagina e se estende do orifício cervical interno ao externo, onde desemboca na vagina. Ele varia de comprimento e largura dependendo da idade e estado hormonal da mulher. É mais amplo em mulheres em idade reprodutiva, quando mede 6-8 mm de largura.
O espaço ao redor do colo uterino na cavidade vaginal é denominado de fundo de saco vaginal. A parte do fundo de saco entre o colo uterino e as paredes vaginais laterais é denominada de fundo de saco lateral; as porções entre as paredes anterior e posterior da vagina e o colo uterino são denominadas de fundo de saco anterior e posterior, respectivamente.
O estroma do colo uterino é composto de tecido fibromuscular denso, através do qual passam os suprimentos vasculares e linfáticos e redes nervosas do colo uterino e formam um plexo complexo. A irrigação arterial do colo uterino é derivada das artérias ilíacas internas através dos ramos cervicais e vaginais das artérias uterinas. Os ramos cervicais das artérias uterinas descem na parte lateral do colo uterino nas posições de 3 e 9 horas. As veias do colo uterino correm paralelas às artérias e drenam no plexo venoso hipogástrico. Os vasos linfáticos do colo uterino drenam nos nódulos ilíacos comuns, externos e internos, e nódulos obturador e paramétricos. A inervação do colo uterino é derivada do plexo hipogástrico. A endocérvix tem terminações nervosas sensoriais extensas e estas são escassas na ectocérvix. Como resultado, procedimentos como biopsia, eletrocoagulação e crioterapia são bem tolerados na maioria das mulheres sem anestesia local. Como as fibras simpáticas e parassimpáticas são também abundantes na endocérvix, a dilatação e curetagem da endocérvix às vezes podem levar a uma reação vasovagal. O colo uterino é recoberto por epitélios escamoso e colunar estratificados não-queratinizados. Esses dois tipos de epitélio encontram-se na junção escamocolunar.
 figura 1.1: Anatomia macroscópica ...
figura 1.1: Anatomia macroscópica ...Epitélio escamoso estratificado não-queratinizado
Normalmente, uma área grande da ectocérvix está recoberta por um epitélio escamoso estratificado não-queratinizado que contém glicogênio. É opaco, tem múltiplas (15-20) camadas de células (figura 1.2) e de coloração rosa pálida. Este epitélio é nativo ao local formado durante a vida embrionária, que é denominado de epitélio escamoso original ou nativo, ou pode ter sido recém-formado como epitélio escamoso metaplásico no início da vida de adulta. Nas mulheres na pré-menopausa, o epitélio escamoso original é de coloração rósea, enquanto que o epitélio escamoso metaplásico recém-formado tem um aspecto branco-róseo ao exame visual.
A arquitetura histológica do epitélio escamoso do colo uterino revela, ao fundo, uma única camada de células basais arredondadas com grandes núcleos grandes de coloração escura e citoplasma escasso, unida à membrana basal (figura 1.2). A membrana basal separa o epitélio do estroma subjacente. A junção epitélio-estroma é em geral retilínea. Às vezes, é ligeiramente ondulado com pequenas projeções do estroma a intervalos regulares. Essas projeções do estroma são denominadas de papilas. As partes do epitélio entre as papilas são denominados de invaginações.
As células basais se dividem e maturam para formar as próximas camadas denominadas de células parabasais, que também têm núcleos relativamente grandes de coloração escura e citoplasma basófilo de coloração azul-esverdeada. Uma maior diferenciação e maturação destas células conduz às camadas intermediárias de células poligonais com citoplasma abundante e pequenos núcleos arredondados. Essas células formam um padrão de entrançado de cesta. Com mais maturação, são formadas células grandes e acentuadamente planas com núcleos pequenos, densos e picnóticos e citoplasma transparente das camadas superficiais. Em termos gerais, da camada basal à superficial, essas células sofrem um aumento de tamanho e redução do tamanho nuclear.
As células das camadas intermediária e superficial contêm grande quantidade de glicogênio em seu citoplasma, que se cora de acaju ou preto depois da aplicação de solução de Lugol e cor de magenta com o reativo de Schiff em cortes histológicos. A glicogenação das camadas intermediárias e superficiais é sinal da maturação e desenvolvimento normais do epitélio escamoso. Maturação anormal ou alterada é caracterizada por uma falta de produção de glicogênio.
A maturação do epitélio escamoso do colo uterino depende do estrógeno, o hormônio feminino. Se há falta de estrógeno, não há maturação completa nem glicogenação. Portanto, depois da menopausa, as células maturam só até a camada parabasal e não se dispõem em múltiplas camadas de células planas. O epitélio se torna fino e atrófico. No exame visual, parece pálido, com petéquias subepiteliais, já que fica facilmente suscetível ao traumatismo.
A arquitetura histológica do epitélio escamoso do colo uterino revela, ao fundo, uma única camada de células basais arredondadas com grandes núcleos grandes de coloração escura e citoplasma escasso, unida à membrana basal (figura 1.2). A membrana basal separa o epitélio do estroma subjacente. A junção epitélio-estroma é em geral retilínea. Às vezes, é ligeiramente ondulado com pequenas projeções do estroma a intervalos regulares. Essas projeções do estroma são denominadas de papilas. As partes do epitélio entre as papilas são denominados de invaginações.
As células basais se dividem e maturam para formar as próximas camadas denominadas de células parabasais, que também têm núcleos relativamente grandes de coloração escura e citoplasma basófilo de coloração azul-esverdeada. Uma maior diferenciação e maturação destas células conduz às camadas intermediárias de células poligonais com citoplasma abundante e pequenos núcleos arredondados. Essas células formam um padrão de entrançado de cesta. Com mais maturação, são formadas células grandes e acentuadamente planas com núcleos pequenos, densos e picnóticos e citoplasma transparente das camadas superficiais. Em termos gerais, da camada basal à superficial, essas células sofrem um aumento de tamanho e redução do tamanho nuclear.
As células das camadas intermediária e superficial contêm grande quantidade de glicogênio em seu citoplasma, que se cora de acaju ou preto depois da aplicação de solução de Lugol e cor de magenta com o reativo de Schiff em cortes histológicos. A glicogenação das camadas intermediárias e superficiais é sinal da maturação e desenvolvimento normais do epitélio escamoso. Maturação anormal ou alterada é caracterizada por uma falta de produção de glicogênio.
A maturação do epitélio escamoso do colo uterino depende do estrógeno, o hormônio feminino. Se há falta de estrógeno, não há maturação completa nem glicogenação. Portanto, depois da menopausa, as células maturam só até a camada parabasal e não se dispõem em múltiplas camadas de células planas. O epitélio se torna fino e atrófico. No exame visual, parece pálido, com petéquias subepiteliais, já que fica facilmente suscetível ao traumatismo.
 figura 1.2: Epitélio escamoso estr...
figura 1.2: Epitélio escamoso estr...Epitélio colunar
O canal endocervical é recoberto pelo epitélio colunar (às vezes, denominado de epitélio glandular). É composto por uma única camada de células altas com núcleos de coloração escura, próxima à membrana basal (figura 1.3). Por ter uma só camada de células, tem uma altura menor que o epitélio escamoso estratificado do colo uterino. No exame visual, tem coloração avermelhada porque a camada fina de células únicas permite ver mais facilmente a coloração dos vasos subjacentes no estroma. No seu limite distal ou superior, funde-se com o epitélio do endométrio na parte inferior do corpo uterino. No limite proximal ou inferior, encontra-se com o epitélio escamoso na junção escamocolunar. Recobre uma extensão variável da ectocérvix, dependendo da idade, estado reprodutivo, hormonal e de menopausa da mulher.
O epitélio colunar não forma uma superfície achatada no canal cervical, mas é empurrado para dentro das em múltiplas pregas longitudinais que se projetam na luz do canal, formando projeções papilares. Forma várias invaginações na matriz do estroma cervical, resultando na formação de criptas endocervicais (às vezes denominadas de glândulas endocervicais) (figura 1.4). As criptas podem estender-se por até 5-8 mm da superfície do colo uterino. Esta arquitetura complexa, formada de pregas mucosas e criptas, dá o epitélio colunar um aspecto granuloso no exame visual.
Às vezes, é visível uma vegetação exuberante localizada do epitélio colunar endocervical, como uma massa avermelhada que se projeta do orifício cervical externo ao exame visual do colo uterino. É conhecido como pólipo cervical (figura 1.5). Em geral, começa como uma hipertrofia localizada de uma única papila colunar e, quando se expande, origina-se como uma massa. É composto de um centro de estroma endocervical revestido por epitélio colunar com criptas subjacentes. Às vezes, podem surgir pólipos múltiplos do epitélio colunar.
Não há glicogenação ou mitoses no epitélio colunar. Devido à falta de glicogênio intracitoplasmático, o epitélio colunar não muda a cor depois da aplicação de solução de Lugol ou permanece ligeiramente descorado com uma fina película de solução de iodo.
O epitélio colunar não forma uma superfície achatada no canal cervical, mas é empurrado para dentro das em múltiplas pregas longitudinais que se projetam na luz do canal, formando projeções papilares. Forma várias invaginações na matriz do estroma cervical, resultando na formação de criptas endocervicais (às vezes denominadas de glândulas endocervicais) (figura 1.4). As criptas podem estender-se por até 5-8 mm da superfície do colo uterino. Esta arquitetura complexa, formada de pregas mucosas e criptas, dá o epitélio colunar um aspecto granuloso no exame visual.
Às vezes, é visível uma vegetação exuberante localizada do epitélio colunar endocervical, como uma massa avermelhada que se projeta do orifício cervical externo ao exame visual do colo uterino. É conhecido como pólipo cervical (figura 1.5). Em geral, começa como uma hipertrofia localizada de uma única papila colunar e, quando se expande, origina-se como uma massa. É composto de um centro de estroma endocervical revestido por epitélio colunar com criptas subjacentes. Às vezes, podem surgir pólipos múltiplos do epitélio colunar.
Não há glicogenação ou mitoses no epitélio colunar. Devido à falta de glicogênio intracitoplasmático, o epitélio colunar não muda a cor depois da aplicação de solução de Lugol ou permanece ligeiramente descorado com uma fina película de solução de iodo.
 figura 1.3: Epitélio colunar (x 40...
figura 1.3: Epitélio colunar (x 40... figura 1.4: Criptas do epitélio co...
figura 1.4: Criptas do epitélio co... figura 1.5: Pólipo cervical
figura 1.5: Pólipo cervical...
Junção escamocolunar
A junção escamocolunar (figuras 1.6 e 1.7) apresenta-se como uma linha bem definida com um degrau, devido à diferença de altura dos epitélios escamoso e colunar. A localização da junção escamocolunar com relação ao orifício cervical externo é variável durante a vida da mulher e depende de fatores como idade, estado hormonal, trauma ao nascimento, uso de anticoncepcionais orais e certas condições fisiológicas como gravidez (figuras 1.6 e 1.7).
A junção escamocolunar visível durante a infância, perimenarca, após a puberdade e início do período reprodutivo é denominada de junção escamocolunar original, porque representa a junção entre o epitélio colunar e o epitélio escamoso original formada durante a embriogênese e vida intra-uterina. Na infância e perimenarca, a junção escamocolunar original está localizada no, ou muito próxima ao, orifício cervical externo (figura 1.7a). Depois da puberdade e durante o período reprodutivo, os órgãos genitais femininos se desenvolvem sob a influência do estrógeno. Portanto, o colo uterino aumenta de tamanho e se cresce e o canal endocervical se alonga. Isto leva à eversão do epitélio colunar da parte inferior do canal endocervical próximo à ectocérvix (figura 1.7b). Esta condição é denominada de ectrópio ou ectopia, visível como uma ectocérvix de aspecto bem avermelhado na inspeção visual (figura 1.8a). É, às vezes, denominado de erosão ou úlcera, que são denominações pouco apropriadas e não devem ser usadas para indicar esta condição. Portanto, a junção escamocolunar original está localizada na ectocérvix, distante do orifício cervical externo (figuras 1.7b e 1.8a). O ectrópio torna-se muito mais pronunciado durante a gravidez.
A ação tampão do muco que recobre as células colunares sofre interferência quando o epitélio colunar evertido no ectrópio fica exposto ao meio vaginal ácido. Isto leva à destruição e substituição subseqüente do epitélio colunar pelo epitélio escamoso metaplásico recém-formado. Metaplasia é a alteração ou substituição de um tipo de epitélio por outro.
O processo metaplásico começa principalmente na junção escamocolunar e prossegue centripetamente em direção ao orifício cervical externo ao longo do período reprodutivo até a perimenopausa. Portanto, uma nova junção escamocolunar é formada entre o epitélio escamoso metaplásico recém-formado e o epitélio colunar evetido sobre a ectocérvix (figura 1.7c, 1.8b). À medida que a mulher passa da idade reprodutiva à perimenopausa, a localização da nova junção escamocolunar avança progressivamente na ectocérvix em direção ao orifício cervical externo (figuras 1.7c, 1.7d, 1.7e e 1.8). Portanto, fica localizado a distâncias variáveis do orifício cervical externo, como resultado da formação progressiva do novo epitélio escamoso metaplásico nas áreas expostas do epitélio colunar na ectocérvix. Do período da perimenopausa e depois da menopausa, o colo uterino reduz de tamanho devido à falta de estrógeno e, portanto, o movimento da nova junção escamocolunar em direção ao orifício cervical externo e para dentro do canal endocervical é acelerado (figuras 1.7d e 1.8c). Nas mulheres na pós-menopausa, a nova junção escamocolunar é, muitas vezes, invisível ao exame visual (figuras 1.7e e 1.8d).
A partir de agora neste manual, a nova junção escamocolunar será chamada simplesmente de junção escamocolunar. A junção escamocolunar original será explicitamente referida como tal.
A junção escamocolunar visível durante a infância, perimenarca, após a puberdade e início do período reprodutivo é denominada de junção escamocolunar original, porque representa a junção entre o epitélio colunar e o epitélio escamoso original formada durante a embriogênese e vida intra-uterina. Na infância e perimenarca, a junção escamocolunar original está localizada no, ou muito próxima ao, orifício cervical externo (figura 1.7a). Depois da puberdade e durante o período reprodutivo, os órgãos genitais femininos se desenvolvem sob a influência do estrógeno. Portanto, o colo uterino aumenta de tamanho e se cresce e o canal endocervical se alonga. Isto leva à eversão do epitélio colunar da parte inferior do canal endocervical próximo à ectocérvix (figura 1.7b). Esta condição é denominada de ectrópio ou ectopia, visível como uma ectocérvix de aspecto bem avermelhado na inspeção visual (figura 1.8a). É, às vezes, denominado de erosão ou úlcera, que são denominações pouco apropriadas e não devem ser usadas para indicar esta condição. Portanto, a junção escamocolunar original está localizada na ectocérvix, distante do orifício cervical externo (figuras 1.7b e 1.8a). O ectrópio torna-se muito mais pronunciado durante a gravidez.
A ação tampão do muco que recobre as células colunares sofre interferência quando o epitélio colunar evertido no ectrópio fica exposto ao meio vaginal ácido. Isto leva à destruição e substituição subseqüente do epitélio colunar pelo epitélio escamoso metaplásico recém-formado. Metaplasia é a alteração ou substituição de um tipo de epitélio por outro.
O processo metaplásico começa principalmente na junção escamocolunar e prossegue centripetamente em direção ao orifício cervical externo ao longo do período reprodutivo até a perimenopausa. Portanto, uma nova junção escamocolunar é formada entre o epitélio escamoso metaplásico recém-formado e o epitélio colunar evetido sobre a ectocérvix (figura 1.7c, 1.8b). À medida que a mulher passa da idade reprodutiva à perimenopausa, a localização da nova junção escamocolunar avança progressivamente na ectocérvix em direção ao orifício cervical externo (figuras 1.7c, 1.7d, 1.7e e 1.8). Portanto, fica localizado a distâncias variáveis do orifício cervical externo, como resultado da formação progressiva do novo epitélio escamoso metaplásico nas áreas expostas do epitélio colunar na ectocérvix. Do período da perimenopausa e depois da menopausa, o colo uterino reduz de tamanho devido à falta de estrógeno e, portanto, o movimento da nova junção escamocolunar em direção ao orifício cervical externo e para dentro do canal endocervical é acelerado (figuras 1.7d e 1.8c). Nas mulheres na pós-menopausa, a nova junção escamocolunar é, muitas vezes, invisível ao exame visual (figuras 1.7e e 1.8d).
A partir de agora neste manual, a nova junção escamocolunar será chamada simplesmente de junção escamocolunar. A junção escamocolunar original será explicitamente referida como tal.
 figura 1.6: Junção escamocolunar (...
figura 1.6: Junção escamocolunar (... figura 1.7: Localização da junção ...
figura 1.7: Localização da junção ... figura 1.8: Localização da junção ...
figura 1.8: Localização da junção ...Ectrópio ou ectopia
Define-se ectrópio ou ectopia como a presença de epitélio colunar endocervical evertido na ectocérvix. Apresenta-se como uma grande área avermelhada na ectocérvix ao redor do orifício cervical externo (figuras 1.7b e 1.8a). A eversão do epitélio colunar é mais pronunciada nos lábios anterior e posterior da ectocérvix e menos nos lábios laterais. Esta é uma ocorrência fisiológica normal na vida da mulher. Às vezes, o epitélio colunar se estende até o fundo de saco vaginal. Toda a mucosa, inclusive as criptas e o estroma de sustentação, são deslocados no ectrópio. É a região em que ocorre a transformação fisiológica à metaplasia escamosa, assim como a transformação anormal na carcinogênese cervical.
 figura1.7: Localização da junção e...
figura1.7: Localização da junção e... figura1.8: Localização da junção e...
figura1.8: Localização da junção e...Metaplasia escamosa
A substituição fisiológica do epitélio colunar evertido por um epitélio escamoso recém-formado é denominada de metaplasia escamosa. O meio vaginal é ácido durante os anos reprodutivos e gravidez. Acredita-se que a acidez desempenha uma função na metaplasia escamosa. Quando as células são repetidamente destruídas pela acidez vaginal no epitélio colunar em uma área de ectrópio, com o tempo elas são substituídas por um epitélio metaplásico recém-formado. A irritação do epitélio colunar exposto ao meio vaginal ácido leva ao surgimento de células subcolunares de reserva . Essas células proliferam, produzindo uma hiperplasia de células de reserva e com o tempo formam o epitélio escamoso metaplásico.
Como dito anteriormente, o processo metaplásico requer o surgimento de células indiferenciadas, cubóides, subcolunares denominadas de células de reserva (figura 1.9a), porque o epitélio escamoso metaplásico resulta da multiplicação e diferenciação dessas células. Com o tempo, estas se dispersam do epitélio colunar persistente (figuras 1.9b e 1.9c). A origem exata das células de reserva não é conhecida, embora se acredite que se desenvolvem a partir do epitélio colunar, em resposta à irritação pela acidez vaginal. O primeiro sinal da metaplasia escamosa é o surgimento e proliferação de células de reserva (figuras 1.9a e 1.9b). Isto é inicialmente visto como uma única camada de pequenas células arredondadas com núcleos de coloração escura, situados muito próximos aos núcleos das células colunares, que continuam a proliferar e produzem uma hiperplasia de células de reserva (figura 1.9b). Morfologicamente, as células de reserva têm um aspecto semelhante às células basais do epitélio escamoso original, com núcleos arredondados e citoplasma escasso. À medida que o processo metaplásico progride, as células de reserva proliferam e se diferenciam para formar um epitélio multicelular fino de células escamosas imaturas sem evidência de estratificação (figura 1.9c). Usa-se o termo epitélio escamoso metaplásico imaturo quando há pouca ou nenhuma estratificação neste epitélio metaplásico fino recém-formado. As células do epitélio escamoso metaplásico imaturo não produzem glicogênio e, portanto, não adquirem coloração castanho clara ou preta com a solução de Lugol. Grupos de células colunares que contêm mucina são implantados no epitélio escamoso metaplásico imaturo neste estágio.
Numerosos campos e/ou focos isolados ou contínuos de metaplasia escamosa imatura podem surgir ao mesmo tempo. Tem sido sugerido que a membrana basal do epitélio colunar original se dissolve e é formada novamente entre células de reserva em proliferação e diferenciação e o estroma cervical. A metaplasia escamosa começa em geral na junção escamocolunar original, no limite distal da ectopia, mas também pode ocorrer no epitélio colunar próximo a esta junção ou como ilhotas dispersas no epitélio colunar exposto.
Com o avanço do processo, as células escamosas metaplásicas imaturas se diferenciam em epitélio metaplásico estratificado maduro (figura 1.9d). Para fins práticos, este se assemelha ao epitélio escamoso estratificado original. Algumas células colunares residuais ou vacúolos de muco são vistos no epitélio escamoso metaplásico maduro, que contém glicogênio a partir da camada de células intermediárias. Portanto, ele adquire uma coloração castanho clara ou preta depois da aplicação de solução de Lugol. Vários cistos, denominados de cistos de Naboth (folículos), são vistos no epitélio escamoso metaplásico maduro (figuras 1.10 e 1.11). Os cistos de Naboth são cistos de retenção que se desenvolvem como resultado da oclusão de uma abertura ou desembocadura de criptas endocervicais pelo epitélio escamoso metaplásico suprajacente (figura 1.10). O epitélio colunar encoberto segue secretando muco que com o tempo fica cheio e distende o cisto. O muco encarcerado confere um matiz branco-marfim a amarelado ao cisto no exame visual (figura 1.11). O epitélio colunar na parede do cisto é achatado e, por fim, destruído pela pressão do muco. As desembocaduras das criptas no epitélio colunar, não ainda recoberto por epitélio metaplásico, permanecem como aberturas das criptas. A distância total de alcance do epitélio metaplásico sobre a ectocérvix é mais bem estimada pela localização da abertura de criptas mais distante da junção escamocolunar.
A metaplasia escamosa é um processo irreversível; o epitélio transformado (agora de natureza escamosa) não é revertido a epitélio colunar. O processo metaplásico no colo uterino é, às vezes, denominado de metaplasia indireta, já que as células colunares não se transformam em células escamosas mas são substituídas pelas células cubóides subcolunares de reserva em proliferação. A metaplasia escamosa pode progredir a uma velocidade diferente nas diversas áreas do colo uterino, e assim são vistas muitas áreas de graus bem diferentes de maturidade no epitélio escamoso metaplásico com ou sem ilhotas de epitélio colunar. O epitélio metaplásico adjacente à junção escamocolunar é composto de metaplasia imatura e o epitélio metaplásico maduro é visto próximo da junção escamocolunar original.
O epitélio metaplásico imaturo recém-formado pode desenvolver-se mais em duas direções (figura 1.12). Na grande maioria das mulheres, este se converte em um epitélio escamoso metaplásico maduro, semelhante para fins práticos ao epitélio escamoso original normal que contém glicogênio. Em uma minoria bem pequena de mulheres, pode se desenvolver um epitélio atípico displásico. Certos tipos de papilomavírus humano oncogênico (HPV) podem infectar de modo persistente as células metaplásicas escamosas basais imaturas e transformá-los em células atípicas com anomalias nucleares e citoplasmáticas. A proliferação e expansão descontrolada dessas células atípicas podem levar à formação de um epitélio displásico anormal que pode regredir ao normal, persistir como displasia ou progredir para neoplasia invasiva depois de vários anos.
Acredita-se também que um certo grau de metaplasia pode ocorrer por crescimento intrínseco do epitélio escamoso a partir do epitélio escamoso do ectocérvix.
Como dito anteriormente, o processo metaplásico requer o surgimento de células indiferenciadas, cubóides, subcolunares denominadas de células de reserva (figura 1.9a), porque o epitélio escamoso metaplásico resulta da multiplicação e diferenciação dessas células. Com o tempo, estas se dispersam do epitélio colunar persistente (figuras 1.9b e 1.9c). A origem exata das células de reserva não é conhecida, embora se acredite que se desenvolvem a partir do epitélio colunar, em resposta à irritação pela acidez vaginal. O primeiro sinal da metaplasia escamosa é o surgimento e proliferação de células de reserva (figuras 1.9a e 1.9b). Isto é inicialmente visto como uma única camada de pequenas células arredondadas com núcleos de coloração escura, situados muito próximos aos núcleos das células colunares, que continuam a proliferar e produzem uma hiperplasia de células de reserva (figura 1.9b). Morfologicamente, as células de reserva têm um aspecto semelhante às células basais do epitélio escamoso original, com núcleos arredondados e citoplasma escasso. À medida que o processo metaplásico progride, as células de reserva proliferam e se diferenciam para formar um epitélio multicelular fino de células escamosas imaturas sem evidência de estratificação (figura 1.9c). Usa-se o termo epitélio escamoso metaplásico imaturo quando há pouca ou nenhuma estratificação neste epitélio metaplásico fino recém-formado. As células do epitélio escamoso metaplásico imaturo não produzem glicogênio e, portanto, não adquirem coloração castanho clara ou preta com a solução de Lugol. Grupos de células colunares que contêm mucina são implantados no epitélio escamoso metaplásico imaturo neste estágio.
Numerosos campos e/ou focos isolados ou contínuos de metaplasia escamosa imatura podem surgir ao mesmo tempo. Tem sido sugerido que a membrana basal do epitélio colunar original se dissolve e é formada novamente entre células de reserva em proliferação e diferenciação e o estroma cervical. A metaplasia escamosa começa em geral na junção escamocolunar original, no limite distal da ectopia, mas também pode ocorrer no epitélio colunar próximo a esta junção ou como ilhotas dispersas no epitélio colunar exposto.
Com o avanço do processo, as células escamosas metaplásicas imaturas se diferenciam em epitélio metaplásico estratificado maduro (figura 1.9d). Para fins práticos, este se assemelha ao epitélio escamoso estratificado original. Algumas células colunares residuais ou vacúolos de muco são vistos no epitélio escamoso metaplásico maduro, que contém glicogênio a partir da camada de células intermediárias. Portanto, ele adquire uma coloração castanho clara ou preta depois da aplicação de solução de Lugol. Vários cistos, denominados de cistos de Naboth (folículos), são vistos no epitélio escamoso metaplásico maduro (figuras 1.10 e 1.11). Os cistos de Naboth são cistos de retenção que se desenvolvem como resultado da oclusão de uma abertura ou desembocadura de criptas endocervicais pelo epitélio escamoso metaplásico suprajacente (figura 1.10). O epitélio colunar encoberto segue secretando muco que com o tempo fica cheio e distende o cisto. O muco encarcerado confere um matiz branco-marfim a amarelado ao cisto no exame visual (figura 1.11). O epitélio colunar na parede do cisto é achatado e, por fim, destruído pela pressão do muco. As desembocaduras das criptas no epitélio colunar, não ainda recoberto por epitélio metaplásico, permanecem como aberturas das criptas. A distância total de alcance do epitélio metaplásico sobre a ectocérvix é mais bem estimada pela localização da abertura de criptas mais distante da junção escamocolunar.
A metaplasia escamosa é um processo irreversível; o epitélio transformado (agora de natureza escamosa) não é revertido a epitélio colunar. O processo metaplásico no colo uterino é, às vezes, denominado de metaplasia indireta, já que as células colunares não se transformam em células escamosas mas são substituídas pelas células cubóides subcolunares de reserva em proliferação. A metaplasia escamosa pode progredir a uma velocidade diferente nas diversas áreas do colo uterino, e assim são vistas muitas áreas de graus bem diferentes de maturidade no epitélio escamoso metaplásico com ou sem ilhotas de epitélio colunar. O epitélio metaplásico adjacente à junção escamocolunar é composto de metaplasia imatura e o epitélio metaplásico maduro é visto próximo da junção escamocolunar original.
O epitélio metaplásico imaturo recém-formado pode desenvolver-se mais em duas direções (figura 1.12). Na grande maioria das mulheres, este se converte em um epitélio escamoso metaplásico maduro, semelhante para fins práticos ao epitélio escamoso original normal que contém glicogênio. Em uma minoria bem pequena de mulheres, pode se desenvolver um epitélio atípico displásico. Certos tipos de papilomavírus humano oncogênico (HPV) podem infectar de modo persistente as células metaplásicas escamosas basais imaturas e transformá-los em células atípicas com anomalias nucleares e citoplasmáticas. A proliferação e expansão descontrolada dessas células atípicas podem levar à formação de um epitélio displásico anormal que pode regredir ao normal, persistir como displasia ou progredir para neoplasia invasiva depois de vários anos.
Acredita-se também que um certo grau de metaplasia pode ocorrer por crescimento intrínseco do epitélio escamoso a partir do epitélio escamoso do ectocérvix.
 figura 1.9: Desenvolvimento do epi...
figura 1.9: Desenvolvimento do epi... figura 1.10:Epitélio escamoso meta...
figura 1.10:Epitélio escamoso meta... figura 1.11: Múltiplos cistos de N...
figura 1.11: Múltiplos cistos de N... figura 1.12: Diagrama esquemático...
figura 1.12: Diagrama esquemático...Zona de transformação
A região do colo uterino onde o epitélio colunar foi e/ou está sendo substituído pelo novo epitélio escamoso metaplásico é denominada de zona de transformação. Corresponde à área do colo uterino unida pela junção escamocolunar original na extremidade distal e, na extremidade proximal, pela maior distância de alcance da metaplasia escamosa como definido pela nova junção escamocolunar (figuras 1.7, 1.13 e 1.14). Nas mulheres na pré-menopausa, a zona de transformação está totalmente localizada na ectocérvix. Depois da menopausa e com o avanço da idade, o colo uterino reduz-se de tamanho em decorrência da diminuição do estrógeno. Assim, a zona de transformação pode mudar de posição em parte e, posteriormente, por completo no canal cervical.
A zona de transformação é descrita como normal quando é composta de metaplasia escamosa imatura e/ou madura juntamente com as áreas ou ilhotas interpostas de epitélio colunar, sem sinais de carcinogênese cervical (figura 1.14a). É denominada de zona de transformação anormal ou atípica (ZTA) quando há evidência de carcinogênese cervical, como a alteração displásica na zona de transformação (figura 1.14b). A identificação da zona de transformação é de grande importância na colposcopia, visto que quase todas as manifestações da carcinogênese cervical ocorrem nessa zona.
A zona de transformação é descrita como normal quando é composta de metaplasia escamosa imatura e/ou madura juntamente com as áreas ou ilhotas interpostas de epitélio colunar, sem sinais de carcinogênese cervical (figura 1.14a). É denominada de zona de transformação anormal ou atípica (ZTA) quando há evidência de carcinogênese cervical, como a alteração displásica na zona de transformação (figura 1.14b). A identificação da zona de transformação é de grande importância na colposcopia, visto que quase todas as manifestações da carcinogênese cervical ocorrem nessa zona.
 figura 1.7: Localização da junção ...
figura 1.7: Localização da junção ... figura 1.13: Diagrama esquemático ...
figura 1.13: Diagrama esquemático ... figura 1.14: (a) Diagrama esquemát...
figura 1.14: (a) Diagrama esquemát...Zona de transformação congênita
No início da vida embrionária, o epitélio cubóide do tubo vaginal é substituído por epitélio escamoso, que se inicia na extremidade caudal do seio urogenital dorsal. Este processo é completado bem antes do nascimento e toda a extensão da vagina e da ectocérvix devem ser recobertas pelo epitélio escamoso. Este processo prossegue muito rapidamente ao longo das paredes laterais e, posteriormente, pelas paredes vaginais anterior e posterior. Se a epitelização prossegue normalmente, a junção escamocolunar original ficará localizada no orifício cervical externo ao nascimento. Do contrário, se por algum motivo este processo é interrompido ou fica incompleto, a junção escamocolunar original ficará localizada distalmente ao orifício cervical externo ou, raras vezes, pode ficar localizada nas paredes vaginais e envolver sobretudo os fundos de sacos anterior e posterior. O epitélio cubóide restante nesta área sofre metaplasia escamosa. Esta conversão tardia a epitélio escamoso nas paredes vaginais anterior e posterior, assim como na ectocérvix, resulta na formação da zona de transformação congênita. Portanto, é uma variante da metaplasia escamosa intra-uterina, na qual a diferenciação do epitélio escamoso não é completa devido a uma interferência na maturação normal. Na superfície ocorre a maturação excessiva (como evidenciada pela queratinização) e, nas camadas mais profundas é vista uma maturação retardada e incompleta. Do ponto de vista clínico, pode-se ver uma área hiperqueratótica extensa e cinza-esbranquiçada que se estende dos lábios anteriores e posteriores do colo uterino aos fundos de sacos vaginais. A maturação gradual do epitélio pode ocorrer ao longo de vários anos. Este tipo de zona de transformação é vista em menos a 5% das mulheres e é uma variante da zona de transformação normal.



