Accueil / Formation / Manuels / Colposcopie et Traitement des Néoplasies Cervicales Intraépithéliales / Chapitre 5 : Lexamen colposcopique étape par étape
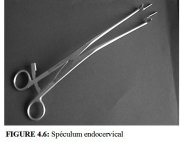 figure 4.6: Spéculum endocervical
...
figure 4.6: Spéculum endocervical
... FIGURE 5.1: Méthode didentificati...
FIGURE 5.1: Méthode didentificati...
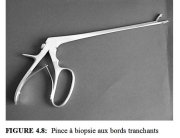 figure 4.8: Pince à biopsie aux bo...
figure 4.8: Pince à biopsie aux bo...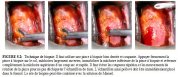 figure 5.2:Technique de biopsie: I...
figure 5.2:Technique de biopsie: I...
 figure 4.7: Curette endocervicale....
figure 4.7: Curette endocervicale....
Colposcopie et Traitement des Néoplasies Cervicales Intraépithéliales : Manuel à l'usage des débutants, édité par J.W. Sellors et R. Sankaranarayanan
Chapitre 5 : Lexamen colposcopique étape par étape
Autre langue: English / Français / Español / Portugues / ">中文- Avant même de commencer la colposcopie, il est important de rassurer la patiente et de lui expliquer la façon dont lexamen va se dérouler. Tout doit être mis en uvre de sorte quelle reste détendue durant toute la durée de la colposcopie.
- La patiente devra donner son consentement éclairé par écrit avant de débuter la colposcopie.
- Les antécédents médicaux, gynécologiques et obstétricaux devront être demandés avant de débuter la colposcopie.
- Un strict respect des étapes essentielles de lexamen colposcopique permet déviter les erreurs habituelles.
- Il est important de visualiser la jonction pavimento-cylindrique sur toute sa circonférence, sinon lexamen colposcopique est qualifié de déficient.
- Au cours de lexamen colposcopique, il faut identifier la zone de remaniement (ZR) en repérant sa limite proximale, délimitée par la jonction pavimento-cylindrique, et sa limite distale que lon déterminera en traçant une ligne imaginaire entre les orifices glandulaires ou les kystes de Naboth les plus éloignés sur les lèvres du col.
- Il est important de prélever des biopsies dirigées sous contrôle colposcopique à partir des zones identifiées comme étant anormales/suspectes.
- La pratique dune colposcopie en cours de grossesse nécessite une grande expérience. Plus la grossesse est avancée, plus forte est la probabilité dun saignement important, souvent difficile à résorber lors du prélévement dune biopsie. Ce risque est à mettre en balance avec le risque de laisser échapper un cancer invasif. On soccupera des lésions non invasives après laccouchement.
Ce chapitre détaille les différentes étapes de lexamen colposcopique pour identifier les néoplasies cervicales. Un strict respect du protocole dexamen permet dans une large mesure déviter les erreurs courantes en colposcopie. Avant daller plus loin, il est fortement conseillé aux étudiants de soigneusement réviser les bases anatomiques et physiopathologiques essentielles à la pratique de la colposcopie (confère chapitres précédents).
Sentraîner dabord sur des objets inanimés
Le colposcope peut être dune certaine façon considéré comme un prolongement de la vue du clinicien. En tant que tel, et avec de la pratique, il devient davantage un outil familier quune entrave une partie du corps du colposcopiste en quelque sorte. Lorsquon apprend la colposcopie, il est utile de se familiariser avec le matériel que lon va être amené à utiliser. On peut donc commencer par sentraîner dans la salle dexamen à faire la mise au point avec le colposcope sur des objets inanimés (pommes, oranges, fleurs, petites bouteilles portant des étiquettes, etc.) en utilisant les différentes intensités lumineuses et les différents grossissements, avec ou sans filtre vert et/ou bleu.
Il est parfois nécessaire deffectuer deux types dajustement afin dadapter le colposcope à chaque utilisateur. Tout dabord, pour obtenir une vision stéréoscopique, il faut ajuster la distance interpupillaire en jouant sur la distance séparant les deux oculaires. Au départ, ceux-ci doivent être écartés au maximum, de sorte quen regardant à travers le colposcope, on obtienne deux champs de vision séparés. Puis, il suffit de rapprocher progressivement les deux oculaires jusquà ce que les champs de vision se superposent pour nen former plus quun et donner ainsi une vision binoculaire stéréoscopique. Si besoin est, on peut également ajuster les oculaires de façon à compenser les différences de vue de chaque colposcopiste en réglant la mise au point de chaque lentille selon la correction requise (+ ou de dioptries) grâce à léchelle de dioptries sur le côté des oculaires. Pour ce faire, on regarde dans lobjectif droit en fermant lil gauche et en bougeant le colposcope tout en ajustant la mise au point à laide dune molette de réglage de précision jusquà ce que limage apparaisse nette. Puis, sans bouger le colposcope, lil droit fermé cette fois-ci, on tourne doucement loculaire gauche jusquà obtenir une image nette. Linstrument est alors ajusté à la vue de son utilisateur. Ceux dont la vue est normale ou corrigée par des lunettes, nont pas besoin de modifier le réglage des dioptries.
Pour sentraîner au prélèvement de biopsies sous contrôle colposcopique sur un objet inanimé, on peut par exemple utiliser un morceau de tuyau de même diamètre et de même longueur que le vagin (environ 5 cm de large et 15 cm de long), et une balle en caoutchouc mousse qui sera découpée et que lon enfoncera dans lextrémité distale du tuyau. Il est ensuite possible de simuler les lésions à la surface du caoutchouc mousse à laide de liquide correcteur blanc pour machine à écrire ou de toute autre peinture similaire. Ces lésions constituent les cibles sur lesquelles on peut sentraîner à la colposcopie. On évite ainsi le recours aux tissus animaux avec tous les problèmes que cela comporte en termes de disponibilité, de nettoyage et de stockage de ces tissus. Quand cest possible, Il faut prélever les biopsies sous contrôle colposcopique. Il est donc préférable de sy entraîner dès le départ. Dans la mesure du possible, létudiant devra être supervisé par un enseignant qui possède une bonne expérience de la colposcopie et qui aura, si possible, suivi un stage de formation. Bien entendu, lapprentissage sera plus rapide si lenseignement seffectue de façon interactive sur de véritables patients. Lors des sessions de formation pratique, il est utile dapprendre à utiliser les formulaires dexamen colposcopiques (confère Annexe 1) pour enregistrer les observations et le lieu exact de prélèvement de la biopsie.
Il est parfois nécessaire deffectuer deux types dajustement afin dadapter le colposcope à chaque utilisateur. Tout dabord, pour obtenir une vision stéréoscopique, il faut ajuster la distance interpupillaire en jouant sur la distance séparant les deux oculaires. Au départ, ceux-ci doivent être écartés au maximum, de sorte quen regardant à travers le colposcope, on obtienne deux champs de vision séparés. Puis, il suffit de rapprocher progressivement les deux oculaires jusquà ce que les champs de vision se superposent pour nen former plus quun et donner ainsi une vision binoculaire stéréoscopique. Si besoin est, on peut également ajuster les oculaires de façon à compenser les différences de vue de chaque colposcopiste en réglant la mise au point de chaque lentille selon la correction requise (+ ou de dioptries) grâce à léchelle de dioptries sur le côté des oculaires. Pour ce faire, on regarde dans lobjectif droit en fermant lil gauche et en bougeant le colposcope tout en ajustant la mise au point à laide dune molette de réglage de précision jusquà ce que limage apparaisse nette. Puis, sans bouger le colposcope, lil droit fermé cette fois-ci, on tourne doucement loculaire gauche jusquà obtenir une image nette. Linstrument est alors ajusté à la vue de son utilisateur. Ceux dont la vue est normale ou corrigée par des lunettes, nont pas besoin de modifier le réglage des dioptries.
Pour sentraîner au prélèvement de biopsies sous contrôle colposcopique sur un objet inanimé, on peut par exemple utiliser un morceau de tuyau de même diamètre et de même longueur que le vagin (environ 5 cm de large et 15 cm de long), et une balle en caoutchouc mousse qui sera découpée et que lon enfoncera dans lextrémité distale du tuyau. Il est ensuite possible de simuler les lésions à la surface du caoutchouc mousse à laide de liquide correcteur blanc pour machine à écrire ou de toute autre peinture similaire. Ces lésions constituent les cibles sur lesquelles on peut sentraîner à la colposcopie. On évite ainsi le recours aux tissus animaux avec tous les problèmes que cela comporte en termes de disponibilité, de nettoyage et de stockage de ces tissus. Quand cest possible, Il faut prélever les biopsies sous contrôle colposcopique. Il est donc préférable de sy entraîner dès le départ. Dans la mesure du possible, létudiant devra être supervisé par un enseignant qui possède une bonne expérience de la colposcopie et qui aura, si possible, suivi un stage de formation. Bien entendu, lapprentissage sera plus rapide si lenseignement seffectue de façon interactive sur de véritables patients. Lors des sessions de formation pratique, il est utile dapprendre à utiliser les formulaires dexamen colposcopiques (confère Annexe 1) pour enregistrer les observations et le lieu exact de prélèvement de la biopsie.
Etapes de lexamen colposcopique
La littérature abonde de conseils quant à la façon de réaliser un examen colposcopique (Campion et al., 1991; Cartier & Cartier, 1993; Coppleson et al., 1993; Soutter 1993; Wright et al., 1995; Anderson et al., 1996; Burghart et al., 1998; Singer & Monaghan 2000). Bien quil existe différentes écoles de pensée et de pratique de la colposcopie, lapproche proposée dans ce manuel repose sur la technique de colposcopie classique ou interventionnelle.
Les colposcopistes se créent souvent leur propre opinion en ne tenant compte que de ce quils croient essentiel à la colposcopie, et en rejetant tout ce quils jugent inutile. Il semble donc que la pratique de la colposcopie soit quelque peu flexible dans son principe, et que lordre dexécution des différentes étapes puisse varier dans la mesure où les contextes culturels et autres modifient les conditions dans lesquelles sont réalisées cet examen à travers le monde. Cependant, nous conseillons de respecter soigneusement les étapes suivantes aussi bien durant la phase dapprentissage quaprès, lorsque la pratique de la colposcopie devient régulière. Autant que possible, nous nous sommes efforcés dexpliquer les raisons de chaque étape, mais cest bien souvent avec lexpérience que lon prend conscience de limportance de chacune dentre elles. Les chapitres 6 à 9 décrivent la façon dont il est possible dinterpréter les observations colposcopiques normales ou anormales .
Les colposcopistes se créent souvent leur propre opinion en ne tenant compte que de ce quils croient essentiel à la colposcopie, et en rejetant tout ce quils jugent inutile. Il semble donc que la pratique de la colposcopie soit quelque peu flexible dans son principe, et que lordre dexécution des différentes étapes puisse varier dans la mesure où les contextes culturels et autres modifient les conditions dans lesquelles sont réalisées cet examen à travers le monde. Cependant, nous conseillons de respecter soigneusement les étapes suivantes aussi bien durant la phase dapprentissage quaprès, lorsque la pratique de la colposcopie devient régulière. Autant que possible, nous nous sommes efforcés dexpliquer les raisons de chaque étape, mais cest bien souvent avec lexpérience que lon prend conscience de limportance de chacune dentre elles. Les chapitres 6 à 9 décrivent la façon dont il est possible dinterpréter les observations colposcopiques normales ou anormales .
Explication du déroulement de lexamen à la patiente
Les patientes orientées vers un service de colposcopie nont pas forcément bénéficié avant leur arrivée dune explication détaillée concernant le déroulement de lexamen. Il peut être judicieux de proposer à celles qui savent lire et écrire, une brochure leur expliquant ce que signifie une cytologie cervicale anormale ou tout autre test de dépistage, et ce quest un examen colposcopique. Quoi quil en soit, il est important que toutes les femmes bénéficient dune explication concernant le déroulement de lexamen et soient rassurées par linfirmière ou le colposcopiste. Si la patiente nest pas détendue, lexamen peut savérer difficile et les résultats ne seront pas très bons. Enfin, il est extrêmement important de préserver la pudeur et la dignité de la patiente tout au long de la consultation et de lexamen.
Obtention du consentement éclairé
Une fois que le déroulement de lexamen a été expliqué à la patiente, on lui demande de signer un formulaire de consentement éclairé avant la colposcopie. Ce formulaire de consentement écrit doit contenir une information sur lexamen colposcopique et préciser les interventions habituelles qui peuvent laccompagner : prélèvement de biopsies, curetage endocervical et prise de photos. Il doit également comporter un résumé des complications qui peuvent survenir (les moins graves et les plus fréquentes, mais aussi celles plus rares et plus graves). On trouvera en Annexe 2, un exemple de formulaire de consentement éclairé. Si par la suite, il savère nécessaire de répéter lexamen colposcopique, il sera parfois préférable dobtenir un nouveau consentement éclairé de la patiente avant chaque colposcopie.
Au cours dune même consultation, il est possible de prévoir la colposcopie et tout de suite après, sil y a lieu, le traitement de la néoplasie cervicale intraépithéliale (CIN) confirmée par cet examen. Ceci afin de minimiser le nombre de consultations et garantir un traitement dans la mesure où certaines femmes refusent parfois (pour toute une série de raisons) de prendre rendez-vous pour une prochaine consultation à visée thérapeutique. Il est possible de pratiquer un traitement par destruction comme la cryothérapie (confère Chapitre 12) aussitôt après le prélèvement dune biopsie sous contrôle colposcopique (les résultats dhistopathologie de la lésion traitée seront ainsi disponibles plus tard). Dun autre côté, un traitement par exérèse tel que la résection à lanse diathermique (RAD) (confère Chapitre 13) permettra lobtention dun échantillon de tissu qui facilitera lidentification de la nature pathologique de la lésion traitée. Si lon prévoit une telle approche thérapeutique immédiatement après la colposcopie, au cours de la même consultation, le formulaire de consentement éclairé devra aussi mentionner tous les points concernant le traitement. Avant de le remplir, la patiente devra bien entendu être informée des conséquences éventuelles dune telle approche en terme de traitement excessif ou inutile, ainsi que des effets secondaires éventuels et des complications potentielles liées à cette intervention.
Au cours dune même consultation, il est possible de prévoir la colposcopie et tout de suite après, sil y a lieu, le traitement de la néoplasie cervicale intraépithéliale (CIN) confirmée par cet examen. Ceci afin de minimiser le nombre de consultations et garantir un traitement dans la mesure où certaines femmes refusent parfois (pour toute une série de raisons) de prendre rendez-vous pour une prochaine consultation à visée thérapeutique. Il est possible de pratiquer un traitement par destruction comme la cryothérapie (confère Chapitre 12) aussitôt après le prélèvement dune biopsie sous contrôle colposcopique (les résultats dhistopathologie de la lésion traitée seront ainsi disponibles plus tard). Dun autre côté, un traitement par exérèse tel que la résection à lanse diathermique (RAD) (confère Chapitre 13) permettra lobtention dun échantillon de tissu qui facilitera lidentification de la nature pathologique de la lésion traitée. Si lon prévoit une telle approche thérapeutique immédiatement après la colposcopie, au cours de la même consultation, le formulaire de consentement éclairé devra aussi mentionner tous les points concernant le traitement. Avant de le remplir, la patiente devra bien entendu être informée des conséquences éventuelles dune telle approche en terme de traitement excessif ou inutile, ainsi que des effets secondaires éventuels et des complications potentielles liées à cette intervention.
Obtention des antécédents médicaux
Cest généralement après lobtention du formulaire de consentement éclairé que lon sinforme du passé médical de la patiente. La plupart des femmes sont orientées vers une colposcopie à la suite dun test de dépistage positif (cytologie anormale). Dans ce cas, il est préférable de disposer dune copie écrite des résultats du (des) frottis précédent(s) au moment de la consultation colposcopique. Les antécédents gynécologique et obstétricaux et tout autre antécédent médical pertinent (par exemple, nombre de grossesses, date des dernières règles, passé contraceptif, actuelle contraception orale, traitements hormonaux, infections sexuellement transmissibles, etc.) doivent être également obtenus et consignés à laide dune fiche établie à cet effet. Il est important de demander la date des dernières règles afin dévaluer la possibilité de ménopause ou de grossesse.
Insertion du spéculum vaginal et inspection du col
La femme est invitée à sallonger en position gynécologique sur une table dexamen équipée de supports pour les talons ou détriers, ou bien encore de supports pour les genoux. Il est important de demander à la patiente de se détendre. Les fesses doivent légèrement dépasser du bord de la table dexamen afin de faciliter linsertion du spéculum et son orientation, si nécessaire, selon différents axes. Les instruments indispensables à la colposcopie sont disposés sur un plateau à proximité de la table dexamen (Figure 4.3). En général, on utilise un spéculum bi-valve de taille moyenne (Spéculum de Cusco, de Grave, de Collin ou de Pedersen) préalablement immergé dans de leau chaude stérile afin de le lubrifier et de réchauffer le métal sans pour autant créer dinterférences avec lanalyse des échantillons du col comme les frottis. Si les parois vaginales de la patientes sont extrêmement relâchées, on utilisera un rétracteur latéral des parois vaginales (Figure 4.5) ou un préservatif en caoutchouc posé sur le spéculum (le bout du préservatif étant coupé à 1 cm de la pointe) (Figure 4.9). On prendra soin de placer les lames du rétracteur vaginal bien perpendiculairement au spéculum afin déviter tout pincement du vagin. Ce geste technique sacquiert avec la pratique. Chez les femmes souffrant dune forte obésité, il est parfois préférable dutiliser deux spéculums de Sim pour rétracter également les parois vaginales antérieure et postérieure.
Une fois le spéculum introduit et les lames largement ouvertes, le col et les culs de sac vaginaux sont alors parfaitement visibles. Chez la patiente multipare, louverture du spéculum peut entraîner une petite éversion des lèvres du col, si bien que la partie basse du canal endocervical devient également visible. Après avoir ainsi exposé le col, on doit alors déterminer la nature des sécrétions cervico-vaginales et remarquer tout ce qui apparaît clairement, cest à dire : lectropion, les polypes, les kystes de Naboth, une dystrophie congénitale, une atrophie, une inflammation et une infection, une leucoplasie (hyperkératose), un condylome, une ulcération, une excroissance, ou tout autre lésion visible dans les culs de sac vaginaux. Puis, à laide dun écouvillon en coton imbibé de sérum physiologique, on ôtera délicatement lexcès de mucus cervical. Il est déconseillé de nettoyer le col avec un coton sec car cela peut engendrer des saignements dorigine traumatique et induire des pétéchies sous épithéliales. Il faut bien entendu faire attention à ne pas endommager lépithélium et éviter tout saignement provoqué par une utilisation brutale et traumatisante du spéculum et des écouvillons.
Une fois le spéculum introduit et les lames largement ouvertes, le col et les culs de sac vaginaux sont alors parfaitement visibles. Chez la patiente multipare, louverture du spéculum peut entraîner une petite éversion des lèvres du col, si bien que la partie basse du canal endocervical devient également visible. Après avoir ainsi exposé le col, on doit alors déterminer la nature des sécrétions cervico-vaginales et remarquer tout ce qui apparaît clairement, cest à dire : lectropion, les polypes, les kystes de Naboth, une dystrophie congénitale, une atrophie, une inflammation et une infection, une leucoplasie (hyperkératose), un condylome, une ulcération, une excroissance, ou tout autre lésion visible dans les culs de sac vaginaux. Puis, à laide dun écouvillon en coton imbibé de sérum physiologique, on ôtera délicatement lexcès de mucus cervical. Il est déconseillé de nettoyer le col avec un coton sec car cela peut engendrer des saignements dorigine traumatique et induire des pétéchies sous épithéliales. Il faut bien entendu faire attention à ne pas endommager lépithélium et éviter tout saignement provoqué par une utilisation brutale et traumatisante du spéculum et des écouvillons.
Obtention dun frottis cytologique, si nécessaire
Généralement, une patiente a été orientée vers une colposcopie parce quelle présentait une cytologie anormale. Dans ces conditions, on peut donc se demander sil est nécessaire de répéter le frottis. Si le colposcopiste souhaite disposer des résultats dun nouveau test cytologique, il doit effectuer le prélèvement cervical avant toute application de produit tel que dacide acétique. Ce prélèvement peut entraîner un saignement qui se résorbe cependant progressivement après lapplication dacide acétique.
Obtention déchantillons destinés au laboratoire danalyses, si nécessaire
En cas de symptômes ou de signes suspects, si lon soupçonne une infection par exemple, cest à ce stade quil faut réaliser les prélèvements à laide dun écouvillon pour un dépistage ou un diagnostic. Ainsi, la présence de Neisseria gonorrhoeae pourra être détectée dans une culture réalisée à partir dun prélèvement effectué au niveau du canal endocervical ou du pus accumulé dans le cul de sac vaginal. Dans le cas de Chlamydia trachomatis, le prélèvement devra être fait au niveau du canal endocervical après avoir pris soin dôter lexcès de mucus. Si le colposcopiste décèle une lésion ulcéreuse sur le vagin, le col ou la région anogénitale externe, il devra envisager la possibilité quune ou plusieurs infections sexuellement transmissibles soient à lorigine de ces lésions, et effectuer les prélèvements appropriés. De même, sil lui semble nécessaire de tester un échantillon pour la présence du virus du papillome humain (HPV) par exemple, il devra prélever les cellules du col avant lapplication dacide acétique.
Une fois ces prélèvements réalisés, le col doit être examiné à faible grossissement (5x à 10x) à la recherche de toute région dapparence anormale (par exemple, leucoplasie).
Une fois ces prélèvements réalisés, le col doit être examiné à faible grossissement (5x à 10x) à la recherche de toute région dapparence anormale (par exemple, leucoplasie).
Application de la solution de sérum physiologique
On applique le sérum physiologique sur le col à laide dun petit pulvérisateur ou dun tampon de coton. Lexcès de liquide est ensuite éliminé. Cette technique est non seulement la meilleure façon de réaliser un premier examen à la recherche des anomalies de surface (par exemple, leucoplasie, condylome), mais cest aussi le meilleur moyen dexaminer dans le détail les capillaires cervicaux et les vaisseaux sanguins de surface. Lutilisation dun plus fort grossissement (environ 15x) et dun filtre vert (ou bleu) pour accentuer le contraste des vaisseaux, facilitera létude de la vascularisation à laide du colposcope. Bien que certains colposcopistes expérimentés omettent cette étape dobservation avec le sérum physiologique (ils appliquent directement la solution dacide acétique), nous maintenons cependant quelle doit être réalisée de façon systématique, car les renseignements obtenus grâce à elle concernant la localisation de vaisseaux anormaux viendront sajouter à ceux des étapes suivantes destinées à déterminer le(s) site(s) de biopsies les plus appropriés, si besoin est. En effet, lapplication dacide acétique et du soluté de Lugol sur le col entraîne un gonflement des tissus et par conséquent une opacité qui tend à masquer certains détails vasculaires dans le tissu sous épithélial. Il est donc toujours préférable de vérifier les vaisseaux et les capillaires avant lapplication de toute solution autre que du sérum physiologique.
A ce stade, il est également important didentifier les limites proximale et distale de la zone de remaniement. Lintégralité de la circonférence à 360 degrés de la jonction pavimento-cylindrique définit la limite proximale (bord interne) de la zone de remaniement. Si la jonction est proche de lorifice externe, voire déplacée dans le canal cervical, il sera plus difficile de visualiser la jonction dans sa totalité. Cependant, en ouvrant plus largement les lames du spéculum vaginal et en utilisant un applicateur muni dun embout de coton pour soulever la lèvre antérieure du col ou pour repousser la lèvre postérieure, il est généralement possible de voir la jonction si celle-ci est suffisamment proche de lorifice. Il est également possible de se servir dun spéculum endocervical (Figure 4.6) ou des bords dune longue pince à dissection de façon à examiner le canal sur une plus grande longueur. Ces gestes techniques sacquièrent avec la pratique. Sil est impossible de voir la jonction pavimento-cylindrique dans lintégralité de sa circonférence, la colposcopie sera qualifiée dincorrecte ou de déficiente (confère Chapitre 6).
On identifie la limite distale de la zone de remaniement, autrement dit le site de la jonction pavimento-cylindrique originelle, en repérant les orifices glandulaires ou les kystes de Naboth les plus éloignés sur les lèvres du col, et en traçant une ligne imaginaire entre ces repères (Figure 5.1).
A ce stade, il est également important didentifier les limites proximale et distale de la zone de remaniement. Lintégralité de la circonférence à 360 degrés de la jonction pavimento-cylindrique définit la limite proximale (bord interne) de la zone de remaniement. Si la jonction est proche de lorifice externe, voire déplacée dans le canal cervical, il sera plus difficile de visualiser la jonction dans sa totalité. Cependant, en ouvrant plus largement les lames du spéculum vaginal et en utilisant un applicateur muni dun embout de coton pour soulever la lèvre antérieure du col ou pour repousser la lèvre postérieure, il est généralement possible de voir la jonction si celle-ci est suffisamment proche de lorifice. Il est également possible de se servir dun spéculum endocervical (Figure 4.6) ou des bords dune longue pince à dissection de façon à examiner le canal sur une plus grande longueur. Ces gestes techniques sacquièrent avec la pratique. Sil est impossible de voir la jonction pavimento-cylindrique dans lintégralité de sa circonférence, la colposcopie sera qualifiée dincorrecte ou de déficiente (confère Chapitre 6).
On identifie la limite distale de la zone de remaniement, autrement dit le site de la jonction pavimento-cylindrique originelle, en repérant les orifices glandulaires ou les kystes de Naboth les plus éloignés sur les lèvres du col, et en traçant une ligne imaginaire entre ces repères (Figure 5.1).
 figure 4.6: Spéculum endocervical
...
figure 4.6: Spéculum endocervical
... FIGURE 5.1: Méthode didentificati...
FIGURE 5.1: Méthode didentificati...Application dacide acétique (ou test de Schiller)
Pour cette étape, on pourra utiliser une solution dacide acétique glacial dilué à 3-5%. Nous préférons utiliser une solution dacide acétique dilué à 5% car le blanchiment sous laction de lacide (réaction acidophile) apparaît plus rapidement et de façon plus nette quavec une solution à 3-4%. Si lon utilise du vinaigre de table blanc, il faut savoir que celui-ci contient généralement 5% dacide acétique. Il est cependant préférable de confirmer cette concentration. Lapplication dacide acétique présente un double intérêt. Premièrement, elle permet un examen supplémentaire de la nouvelle jonction pavimento-cylindrique dans sa totalité, et deuxièmement, elle permet de détecter et dévaluer toute région de zone de remaniement atypique ou anormale (ZRA). On badigeonne généreusement le col dacide acétique à laide dun écouvillon, dun tampon de coton, dune compresse de gaze de 5cm x 5 cm, ou dun pulvérisateur, en prenant soin de couvrir la surface du col toute entière, y compris lorifice externe.
Le fait de tamponner le col plusieurs fois avec un tampon de coton ou tout autre applicateur suffisamment large, favorise la coagulation et lélimination du mucus, ce qui en retour facilite la pénétration de lacide acétique dans lépithélium. Il est parfois difficile dôter le mucus accumulé dans le canal, mais il est cependant facile de le repousser temporairement dans lorifice avec un écouvillon imbibé dacide acétique, surtout sil masque une caractéristique importante telle que la jonction pavimento-cylindrique. Dans ce dernier cas, lemploi de lécouvillon facilite également lapplication de lacide sur cette région qui se trouve parfois juste à lintérieur de lorifice. Lécouvillon permet aussi de faire bouger le col de façon à démasquer certaines régions intéressantes qui, sans cela, seraient restées cachées. Cette étape nécessite de la patience car la réaction de blanchiment à lacide se développe progressivement en lespace de 60 secondes pour disparaître parfois aussitôt après. Il peut donc savérer nécessaire de répéter lapplication dacide acétique toutes les 2 à 3 minutes pendant la durée de lexamen. Pour ce faire, on pourra, à laide dun écouvillon, utiliser lacide acétique accumulé dans la partie postérieure du vagin.
Le fait de tamponner le col plusieurs fois avec un tampon de coton ou tout autre applicateur suffisamment large, favorise la coagulation et lélimination du mucus, ce qui en retour facilite la pénétration de lacide acétique dans lépithélium. Il est parfois difficile dôter le mucus accumulé dans le canal, mais il est cependant facile de le repousser temporairement dans lorifice avec un écouvillon imbibé dacide acétique, surtout sil masque une caractéristique importante telle que la jonction pavimento-cylindrique. Dans ce dernier cas, lemploi de lécouvillon facilite également lapplication de lacide sur cette région qui se trouve parfois juste à lintérieur de lorifice. Lécouvillon permet aussi de faire bouger le col de façon à démasquer certaines régions intéressantes qui, sans cela, seraient restées cachées. Cette étape nécessite de la patience car la réaction de blanchiment à lacide se développe progressivement en lespace de 60 secondes pour disparaître parfois aussitôt après. Il peut donc savérer nécessaire de répéter lapplication dacide acétique toutes les 2 à 3 minutes pendant la durée de lexamen. Pour ce faire, on pourra, à laide dun écouvillon, utiliser lacide acétique accumulé dans la partie postérieure du vagin.
Application du soluté de Lugol
Lépithélium normal (originel ou métaplasique mature) contient des stocks de glycogène qui sont à lorigine de la coloration brun acajou ou presque noire qui apparaît lors de lapplication dune solution iodée comme le soluté de Lugol. En revanche, lépithélium cylindrique qui ne contient pas de glycogène, ne prend pas la coloration à liode. Il est iodo-négatif. De la même façon, lépithélium pavimenteux métaplasique immature, lépithélium des zones inflammatoires ou en cours de régénérescence, ainsi que la zone de remaniement congénitale, contiennent très peu ou quasiment pas de glycogène, et ne prennent donc pas la coloration à liode si ce nest que très partiellement. Idem pour les condylomes et les zones de remaniement anormales comme les lésions CIN ou le cancer invasif, qui sont iodo-négatives car elles ne contiennent pas de glycogène ou très peu. Le degré de différenciation cellulaire dans une lésion prénéoplasique détermine le taux de glycogène intracellulaire et détermine par conséquent lintensité de la coloration observée. On observe ainsi toute une gamme de coloration qui va de la coloration partielle brun acajou au jaune moutarde, et qui reflète léventail des lésions CIN, depuis la CIN de bas grade jusquà la CIN de haut grade. Généralement, les CIN de haut grade sont celles qui prennent le moins la coloration. Elles apparaissent sous formes de régions jaune moutarde ou safran. Dans ce cas-là, lapplication généreuse et répétée du soluté de Lugol entraîne parfois une desquamation de lépithélium anormal qui laisse alors apparaître le stroma sous-jacent de couleur pâle puisque celui-ci ne contient pas de glycogène.
Pour poser un diagnostic colposcopique, il est important de toujours tenir compte des observations obtenues après lapplication de sérum physiologique, dacide acétique et enfin du soluté de Lugol. Le test de Schiller permet de délimiter clairement les limites dune lésion avant de procéder à la biopsie ou au traitement de celle-ci. Il permet aussi de déceler la présence de lésions vaginales.
Pour poser un diagnostic colposcopique, il est important de toujours tenir compte des observations obtenues après lapplication de sérum physiologique, dacide acétique et enfin du soluté de Lugol. Le test de Schiller permet de délimiter clairement les limites dune lésion avant de procéder à la biopsie ou au traitement de celle-ci. Il permet aussi de déceler la présence de lésions vaginales.
Prélèvement dune biopsie cervicale si nécessaire
Lorsquon détecte une zone de remaniement anormale, il faut létudier et la comparer avec dautres régions du col. Sil existe dautres zones danomalies, le colposcopiste doit alors décider de lendroit où réaliser la (ou les) biopsie(s). Il est essentiel de faire une ou plusieurs biopsies dans les régions colposcopiquement identifiées comme étant anormales et/ou suspectes. On prélèvera la biopsie à partir de la région de la lésion qui présente les caractéristiques les plus frappantes, et qui se trouve la plus proche de la jonction pavimento-cylindrique. Ce prélèvement doit toujours être pratiqué sous contrôle colposcopique, en appliquant fermement la pince à biopsie (Figure 4.8), mâchoires largement écartées (Figure 5.2), sur la surface du col à prélever. Le col peut parfois reculer lors de cet acte, mais cest normal.
Pour réaliser le prélèvement de tissu, la pince à biopsie est dirigée sous contrôle colposcopique vers la région ciblée. Le col tend à se dérober sous la pression, mais il est généralement facile de pincer et dôter léchantillon de tissu si la pince utilisée est suffisamment large et possède des bords coupants bien tranchants, ainsi quune ou deux griffes permettant de lancrer pendant le prélèvement (Figure 5.2). On peut également saider dune pince de Pozzi pour immobiliser le col pendant le prélèvement. Les mâchoires de la pince sont ensuite refermées, et léchantillon de tissu ainsi ôté, est directement placé dans le formol. La biopsie doit être prélevée suffisamment en profondeur afin de contenir du stroma, de telle sorte que lanalyse histologique puisse écarter toute possibilité dinvasion. Lorsquon coupe léchantillon tissulaire, il faut le faire de façon rapide et précise en refermant énergiquement les mâchoires de la pince à biopsie pour éviter toute rotation de la pince ou coupure à répétition qui détruiraient le tissu. Cet acte est généralement indolore sil est pratiqué de manière efficace avec une pince à biopsie suffisamment coupante. Lemploi dune pince à griffe sera parfois nécessaire pour ancrer la région cible du col sil savère difficile de lagripper avec la pince à biopsie. Une fois la biopsie réalisée, il est conseillé dindiquer dans le compte rendu, le site exact de prélèvement de la biopsie en saidant dun diagramme du col. La biopsie qui vient dêtre obtenue doit être aussitôt placée dans un récipient étiqueté contenant 10% de formol. Immédiatement après le prélèvement, il est possible de résorber tout saignement en appliquant de la solution de Monsel ou un bâton de nitrate dargent sur le site de la biopsie.
Pour réaliser le prélèvement de tissu, la pince à biopsie est dirigée sous contrôle colposcopique vers la région ciblée. Le col tend à se dérober sous la pression, mais il est généralement facile de pincer et dôter léchantillon de tissu si la pince utilisée est suffisamment large et possède des bords coupants bien tranchants, ainsi quune ou deux griffes permettant de lancrer pendant le prélèvement (Figure 5.2). On peut également saider dune pince de Pozzi pour immobiliser le col pendant le prélèvement. Les mâchoires de la pince sont ensuite refermées, et léchantillon de tissu ainsi ôté, est directement placé dans le formol. La biopsie doit être prélevée suffisamment en profondeur afin de contenir du stroma, de telle sorte que lanalyse histologique puisse écarter toute possibilité dinvasion. Lorsquon coupe léchantillon tissulaire, il faut le faire de façon rapide et précise en refermant énergiquement les mâchoires de la pince à biopsie pour éviter toute rotation de la pince ou coupure à répétition qui détruiraient le tissu. Cet acte est généralement indolore sil est pratiqué de manière efficace avec une pince à biopsie suffisamment coupante. Lemploi dune pince à griffe sera parfois nécessaire pour ancrer la région cible du col sil savère difficile de lagripper avec la pince à biopsie. Une fois la biopsie réalisée, il est conseillé dindiquer dans le compte rendu, le site exact de prélèvement de la biopsie en saidant dun diagramme du col. La biopsie qui vient dêtre obtenue doit être aussitôt placée dans un récipient étiqueté contenant 10% de formol. Immédiatement après le prélèvement, il est possible de résorber tout saignement en appliquant de la solution de Monsel ou un bâton de nitrate dargent sur le site de la biopsie.
 figure 4.8: Pince à biopsie aux bo...
figure 4.8: Pince à biopsie aux bo... figure 5.2:Technique de biopsie: I...
figure 5.2:Technique de biopsie: I...Application de la solution de Monsel après la biopsie
Il est courant dassurer lhémostase en appliquant la solution de Monsel (sulfate de fer) sur le site de la biopsie à laide dun applicateur dont lembout de coton aura été enduit de cette préparation (confère Annexe 3). La solution de Monsel est lagent hémostatique le plus fréquemment utilisé lors dune exérèse ou dune biopsie cervicale. Elle est très efficace lorsquelle est dune consistance pâteuse semblable à du dentifrice. On obtient cette texture en exposant la solution de Monsel à lair libre dans un petit récipient. Avec lévaporation, la solution sépaissit. On peut également utiliser un four à micro-ondes. Cette consistance épaisse peut être préservée en gardant la pâte ainsi obtenue dans un récipient fermé et en y ajoutant un petit peu de solution de Monsel lorsquelle sèche et devient trop épaisse.
On peut aussi cautériser le site de la biopsie à laide dun bâton de nitrate dargent. Laction hémostatique de ce produit est bien meilleure sil est appliqué rapidement dès le début du saignement, pour permettre un contact direct du nitrate dargent avec le tissu plutôt quavec le sang.
On peut aussi cautériser le site de la biopsie à laide dun bâton de nitrate dargent. Laction hémostatique de ce produit est bien meilleure sil est appliqué rapidement dès le début du saignement, pour permettre un contact direct du nitrate dargent avec le tissu plutôt quavec le sang.
Curetage endocervical, si nécessaire
Il existe trois circonstances dans lesquelles on est amené à pratiquer un curetage endocervical (CEC) à laide dune curette endocervicale (Figure 4.7). Tout dabord, quand lexamen colposcopique de lexocol na révélé aucune anomalie bien que la femme ait été orientée vers une colposcopie à cause dune cytologie anormale. Dans ce cas, le CEC est indispensable afin dexaminer correctement le canal endocervical à la recherche dun cancer invasif ou de toute autre lésion qui y seraient cachés. Deuxièmement, si la cytologie de la patiente orientée vers une colposcopie suggère la présence éventuelle dune lésion glandulaire, on pratiquera un CEC ( indépendamment des résultats de lexamen colposcopique). Troisièmement, si la colposcopie sest avérée déficiente cest à dire une jonction pavimento cylindrique intériorisée (quune lésion du col ait été ou non décelée), un CEC simpose. Il faut toutefois préciser que le bénéfice dun CEC entre des mains inexpérimentées est quasiment inexistant dans la mesure où le tissu prélevé est souvent inapproprié. Par conséquent, un CEC négatif ne constitue en aucune façon une preuve catégorique de labsence de néoplasie dans le canal endocervical.
Dans les trois situations précédentes, et plus particulièrement dans le cas dune lésion acidophile sétendant dans le canal, il est parfois prudent dexciser la lésion par conisation (RAD ou conisation à froid selon les cas ; confère Chapitres 11 et 13). Néanmoins, cette approche met à forte contribution les services dhistopathologie, ce qui nest pas toujours possible dans plusieurs pays de lAfrique subsaharienne et autres pays en développement qui ne disposent que dun nombre extrêmement limité de services dhistopathologie, voire pas du tout. Dans de telles conditions, cest au colposcopiste quil revient de décider ou non de pratiquer un CEC et/ou de faire une biopsie par conisation. Par ailleurs, le CEC étant susceptible dentraîner des complications pendant la grossesse, il est formellement déconseillé chez la femme enceinte.
Avant deffectuer le CEC, il faut dabord sécher le cul de sac vaginal postérieur pour éviter de perdre le tissu cureté dans lacide acétique qui sy est accumulé après son application sur le col. Pour réaliser le CEC, le colposcopiste tient la curette comme un stylo et gratte le canal endocervical sur tout son pourtour avec de petits mouvements fermes et linéaires. Durant cet acte, la curette doit rester à lintérieur du canal, et lors de son extraction, on prendra soin de ne pas la faire pivoter pour ne pas renverser le tissu prélevé contenu dans le panier de la curette. Le matériel tissulaire ainsi obtenu doit ensuite être placé dans un morceau de gaze ou de papier brun avant dêtre rapidement plongé dans le formol. Le tissu résiduel peut être retiré du canal à laide dune pince. Afin déviter une éventuelle confusion en prélevant par inadvertance une lésion visible sur lexocol ou en emportant avec la curette le tissu résiduel dune biopsie de lexocol au voisinage de lorifice externe, certains colposcopistes préfèrent dabord pratiquer le CEC sous contrôle colposcopique avant de prélever la biopsie cervicale.
Dans les trois situations précédentes, et plus particulièrement dans le cas dune lésion acidophile sétendant dans le canal, il est parfois prudent dexciser la lésion par conisation (RAD ou conisation à froid selon les cas ; confère Chapitres 11 et 13). Néanmoins, cette approche met à forte contribution les services dhistopathologie, ce qui nest pas toujours possible dans plusieurs pays de lAfrique subsaharienne et autres pays en développement qui ne disposent que dun nombre extrêmement limité de services dhistopathologie, voire pas du tout. Dans de telles conditions, cest au colposcopiste quil revient de décider ou non de pratiquer un CEC et/ou de faire une biopsie par conisation. Par ailleurs, le CEC étant susceptible dentraîner des complications pendant la grossesse, il est formellement déconseillé chez la femme enceinte.
Avant deffectuer le CEC, il faut dabord sécher le cul de sac vaginal postérieur pour éviter de perdre le tissu cureté dans lacide acétique qui sy est accumulé après son application sur le col. Pour réaliser le CEC, le colposcopiste tient la curette comme un stylo et gratte le canal endocervical sur tout son pourtour avec de petits mouvements fermes et linéaires. Durant cet acte, la curette doit rester à lintérieur du canal, et lors de son extraction, on prendra soin de ne pas la faire pivoter pour ne pas renverser le tissu prélevé contenu dans le panier de la curette. Le matériel tissulaire ainsi obtenu doit ensuite être placé dans un morceau de gaze ou de papier brun avant dêtre rapidement plongé dans le formol. Le tissu résiduel peut être retiré du canal à laide dune pince. Afin déviter une éventuelle confusion en prélevant par inadvertance une lésion visible sur lexocol ou en emportant avec la curette le tissu résiduel dune biopsie de lexocol au voisinage de lorifice externe, certains colposcopistes préfèrent dabord pratiquer le CEC sous contrôle colposcopique avant de prélever la biopsie cervicale.
 figure 4.7: Curette endocervicale....
figure 4.7: Curette endocervicale....Examen des parois vaginales, de la vulve, du périnée et des régions périanales
Lors du retrait du spéculum, on examine soigneusement les parois vaginales, ainsi que lépithélium vulvaire, périnéal et périanal. Pour ce faire, on badigeonne les surfaces concernées avec de lacide acétique et après une ou deux minutes, on repère et on examine les régions acidophiles qui apparaissent. Même sil nexiste pas de consensus concernant la nécessité dun tel examen systématique, il semble cependant raisonnable de le faire compte tenu dune part, du peu de temps quil nécessite, et dautre part, de la propension du virus HPV à infecter ces régions pour y provoquer des lésions intraépithéliales dont la plupart sont facilement curables.
Examen bimanuel
Certains praticiens conseillent de pratiquer lexamen bimanuel et le toucher rectal avant la colposcopie. Dautres préfèrent les pratiquer après. Enfin, certains jugent quils ne font pas partie du protocole colposcopique clinique normal. Sils sont pratiqués avant la colposcopie, leau doit être le seul lubrifiant autorisé. En dépit davis divergents, lexamen bimanuel et le toucher rectal procurent des renseignements sur lorientation de laxe du canal vaginal avant linsertion du spéculum vaginal. Il permettent également, lors de la palpation du col, de détecter tout signe de nodularité, de dureté ou de tumeurs, au niveau des ovaires et de lutérus. La détection danomalies, comme un fibrome utérin par exemple, peut parfois influer sur le choix du meilleur traitement pour la patiente.
Exposé des résultats à la patiente
Après que la patiente se soit rhabillée, on lui expliquera avec tact les résultats de lexamen tout en lui offrant la possibilité de poser des questions. On lui exposera ensuite le programme de prise en charge en insistant bien sur limportance du suivi, et en discutant de tous les problèmes qui pourraient y faire obstacle.
Compte rendu des résultats
Les résultats de lexamen colposcopique seront consignés à laide de formulaires appropriés, classés de façon à être aisément retrouvés.
Si la patiente est enceinte
Lors de la grossesse, on observe une congestion, un épaississement de lépithélium, lélargissement et louverture de lorifice externe, ainsi quune éversion. Plus la grossesse est avancée, plus ces modifications sont amplifiées, si bien quune colposcopie déficiente en début de grossesse peut devenir tout à fait satisfaisante à un stade plus tardif suite à léversion cervicale. Toutefois, lexamen colposcopique chez la femme enceinte se heurte à un certain nombre de difficultés au fur et à mesure que la grossesse avance : les parois vaginales tendent à être plus rebondies et à se relâcher, masquant ainsi la vue sur le col ; la sécrétion de mucus cervical augmente ; laccroissement de la vascularisation favorise les saignements ; la vascularisation dans le tissu cervical pseudo-décidual fait parfois penser à un cancer invasif ; et la CIN semble être à un stade plus avancé quelle ne lest réellement (à cause de laugmentation de taille du col, de ldème et de la vascularisation). La colposcopie en cours de grossesse exige donc une grande expérience.
Chez la femme enceinte, les étapes de la colposcopie sont les mêmes que celles précédemment décrites, si ce nest quil faut faire particulièrement attention à ne blesser aucun tissu lors du toucher vaginal ou de linsertion du spéculum. Sil faut répéter un prélèvement cytologique, celui-ci sera réalisé à laide dune spatule, en appuyant doucement pour éviter les saignements. Certains praticiens préfèrent réaliser ce prélèvement cytologique à la fin de la colposcopie afin déviter les saignements qui pourraient masquer le champ dobservation. Mais dans ce cas, le prélèvement risque fort de ne contenir que très peu de cellules, dans la mesure où celles-ci auront été emportées au cours des différentes étapes de lexamen colposcopique lors des applications successives de sérum physiologique, dacide acétique et de soluté de Lugol.
Plus la grossesse est avancée, plus le prélèvement de biopsies cervicales est associé à une probabilité accrue de saignements importants qui peuvent souvent savérer difficiles à contrôler. Le risque pris en prélevant une biopsie doit toujours être mis en balance avec le risque de passer à côté dun cancer invasif précoce. Il faut faire une biopsie de toute lésion suspecte de cancer invasif ou en exciser une grosse partie. Pour ce faire, on utilise des pinces à biopsies bien tranchantes pour éviter de déchirer le tissu. La biopsie doit toujours être faite sous colposcopie afin de contrôler la profondeur du prélèvement. Pour minimiser le saignement, il faut rapidement appliquer la solution de Monsel ou le nitrate dargent sur le site de la biopsie, demander à la patiente de rester allongée entre 15 et 30 minutes, et exercer une pression sur le site de biopsie à laide dun tampon ou de tout autre matériel hémostatique. Chez certaines patientes, il sera parfois nécessaire de pratiquer une injection de pitressine dans le col ou de faire quelques points de suture pour arrêter le saignement. Afin de minimiser leffet dommageable de la solution de Monsel sur les tissus, le matériel hémostatique ne doit pas rester en place plus de quelques heures après lapplication de la solution. Chez la femme enceinte, une autre alternative consiste à prélever la biopsie à laide dune anse diathermique. Si la colposcopie nest pas satisfaisante et que la cytologie suggère un cancer invasif, il faut pratiquer une conisation, idéalement au cours du second trimestre de la grossesse. Quant aux lésions non invasives, elles seront examinées après laccouchement.
Chez la femme enceinte, les étapes de la colposcopie sont les mêmes que celles précédemment décrites, si ce nest quil faut faire particulièrement attention à ne blesser aucun tissu lors du toucher vaginal ou de linsertion du spéculum. Sil faut répéter un prélèvement cytologique, celui-ci sera réalisé à laide dune spatule, en appuyant doucement pour éviter les saignements. Certains praticiens préfèrent réaliser ce prélèvement cytologique à la fin de la colposcopie afin déviter les saignements qui pourraient masquer le champ dobservation. Mais dans ce cas, le prélèvement risque fort de ne contenir que très peu de cellules, dans la mesure où celles-ci auront été emportées au cours des différentes étapes de lexamen colposcopique lors des applications successives de sérum physiologique, dacide acétique et de soluté de Lugol.
Plus la grossesse est avancée, plus le prélèvement de biopsies cervicales est associé à une probabilité accrue de saignements importants qui peuvent souvent savérer difficiles à contrôler. Le risque pris en prélevant une biopsie doit toujours être mis en balance avec le risque de passer à côté dun cancer invasif précoce. Il faut faire une biopsie de toute lésion suspecte de cancer invasif ou en exciser une grosse partie. Pour ce faire, on utilise des pinces à biopsies bien tranchantes pour éviter de déchirer le tissu. La biopsie doit toujours être faite sous colposcopie afin de contrôler la profondeur du prélèvement. Pour minimiser le saignement, il faut rapidement appliquer la solution de Monsel ou le nitrate dargent sur le site de la biopsie, demander à la patiente de rester allongée entre 15 et 30 minutes, et exercer une pression sur le site de biopsie à laide dun tampon ou de tout autre matériel hémostatique. Chez certaines patientes, il sera parfois nécessaire de pratiquer une injection de pitressine dans le col ou de faire quelques points de suture pour arrêter le saignement. Afin de minimiser leffet dommageable de la solution de Monsel sur les tissus, le matériel hémostatique ne doit pas rester en place plus de quelques heures après lapplication de la solution. Chez la femme enceinte, une autre alternative consiste à prélever la biopsie à laide dune anse diathermique. Si la colposcopie nest pas satisfaisante et que la cytologie suggère un cancer invasif, il faut pratiquer une conisation, idéalement au cours du second trimestre de la grossesse. Quant aux lésions non invasives, elles seront examinées après laccouchement.



