Accueil / Formation / Manuels / Colposcopie et Traitement des Néoplasies Cervicales Intraépithéliales / Chapitre 1 : Introduction à lanatomie du col de lutérus
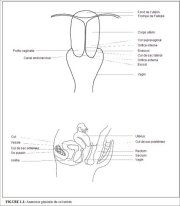 figure 1.1: Anatomie générale du c...
figure 1.1: Anatomie générale du c...
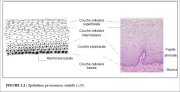 figure 1.2: Epithélium pavimenteux...
figure 1.2: Epithélium pavimenteux...
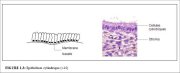 figure 1.3: Epithélium cylindrique...
figure 1.3: Epithélium cylindrique...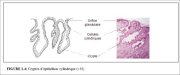 figure 1.4: Cryptes dépithélium c...
figure 1.4: Cryptes dépithélium c...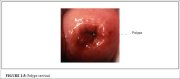 figure 1.5: Polype cervical
figure 1.5: Polype cervical
...
 figure 1.6: Jonction pavimento-cyl...
figure 1.6: Jonction pavimento-cyl...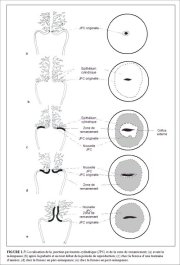 figure 1.7: Localisation de la jon...
figure 1.7: Localisation de la jon...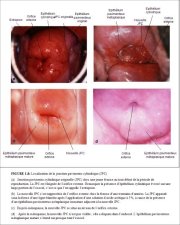 figure 1.8: Localisation de la jon...
figure 1.8: Localisation de la jon...
 figure 1.7: Localisation de la jon...
figure 1.7: Localisation de la jon... figure 1.8: Localisation de la jon...
figure 1.8: Localisation de la jon...
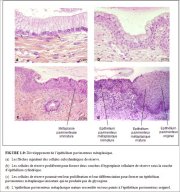 figure 1.9: FIGURE 1.9:
figure 1.9: FIGURE 1.9:
Dévelo...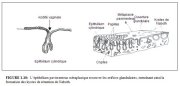 figure 1.10: Lépithélium paviment...
figure 1.10: Lépithélium paviment...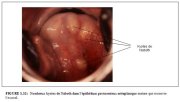 figure 1.11: Nombreux kystes de Na...
figure 1.11: Nombreux kystes de Na...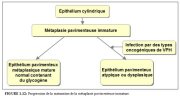 figure1.12: Progression de la mat...
figure1.12: Progression de la mat...
 figure1.7: Localisation de la jonc...
figure1.7: Localisation de la jonc...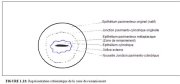 figure 1.13: Représentation schéma...
figure 1.13: Représentation schéma...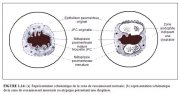 figure1.14: (a) Représentation sch...
figure1.14: (a) Représentation sch...
Colposcopie et Traitement des Néoplasies Cervicales Intraépithéliales : Manuel à l'usage des débutants, édité par J.W. Sellors et R. Sankaranarayanan
Chapitre 1 : Introduction à lanatomie du col de lutérus
Autre langue: English / Français / Español / Portugues / ">中文- Le col, portion fibromusculaire basse de lutérus, mesure 3 à 4 cm de longueur et 2.5 cm de diamètre ; sa forme et ses dimensions peuvent cependant varier en fonction de lâge, de la parité et du statut menstruel de la femme.
- Lexocol est la portion la plus facilement visible du col ; lendocol, situé près de lorifice cervical externe, est en grande partie invisible.
- Lexocol est tapissé par un épithélium pavimenteux stratifié de couleur rose constitué de plusieurs couches de cellules, tandis que lendocol est tapissé par un épithélium cylindrique de couleur rouge constitué dune seule couche de cellules. Les couches cellulaires intermédiaires et superficielles de lépithélium pavimenteux contiennent du glycogène.
- La localisation de la jonction pavimento-cylindrique par rapport à lorifice externe varie en fonction de lâge, du statut menstruel, et dautres facteurs tels que la grossesse et lemploi dune contraception orale.
- Lectropion désigne le processus déversion de lépithélium cylindrique sur lexocol, lorsque le col se développe rapidement et gonfle sous linfluence des strogènes après la ménopause ou lors de la grossesse.
- La métaplasie pavimenteuse correspond au remplacement physiologique de lépithélium cylindrique éversé sur lexocol par un épithélium pavimenteux nouvellement formé à partir des cellules de réserve situées sous les cellules cylindriques.
- La zone de remaniement correspond à la région du col où se produit la métaplasie pavimenteuse.
- Lors de la colposcopie, il est important didentifier la zone de remaniement car presque toutes les manifestations de cancérogénèse du col débutent à cet endroit.
Il est absolument essentiel de posséder une parfaite connaissance de lanatomie et de la physiologie du col utérin pour une pratique efficace de la colposcopie. Ce chapitre traite de lanatomie générale et microscopique du col utérin et de la physiologie de la zone de remaniement. Le col utérin est la portion fibromusculaire basse de lutérus. Il est de forme cylindrique ou conique, et mesure de 3 à 4 cm de long pour 2.5 cm de diamètre. Il est soutenu par les ligaments larges et utéro-sacrés qui sétirent entre les parties latérales et postérieure du col et les parois de los pelvien. La moitié inférieure du col, désignée sous le nom de portio vaginalis, savance dans le vagin par sa paroi antérieure, tandis que la moitié supérieure reste au-dessus du vagin (Figure 1.1). La portio vaginalis souvre sur le vagin par lorifice cervical externe.
Les dimensions et la forme du col varient en fonction de lâge de la femme, de sa parité et de son statut hormonal. Le col de la femme multipare est plus volumineux et lorifice cervical externe apparaît sous la forme dune large fente transversale béante. Chez la femme nullipare, lorifice cervical externe se présente sous laspect dune petite ouverture circulaire au centre du col. La moitié supérieure du col rencontre le corps musculaire de lutérus au niveau de lorifice cervical interne. La portion du col sétendant à lextérieur de lorifice externe est appelé exocol. Cest la partie aisément visible du col lors dun examen visuel avec le spéculum. La portion du col située à lintérieur de lorifice externe est appelée endocol. Pour la visualiser, il est nécessaire détirer ou de dilater lorifice externe. Le canal endocervical traverve lendocol et met en relation la cavité utérine et le vagin. En effet, il sétend de lorifice interne par lequel il souvre dans la cavité utérine à lorifice externe par lequel il souvre dans le vagin. Sa longueur et son diamètre varient en fonction de lâge de la femme et de son statut hormonal. Il atteint sa largeur maximale, soit un diamètre de 6 à 8 mm, chez les femmes en âge de procréer.
Dans la cavité vaginale, lespace entourant le col est appelé cul de sac vaginal. On distingue les culs de sac latéraux qui correspondent aux parties du cul de sac situées entre le col et les parois vaginales latérales, et les culs de sac antérieur et postérieur qui correspondent aux parties situées entre le col et les parois antérieure et postérieure du vagin, respectivement.
Le stroma du col est constitué dun tissu fibromusculaire dense à travers lequel circulent les réseaux vasculaires, lymphatiques et nerveux du col qui forment un plexus complexe. Le réseau artériel du col est constitué par les branches cervicales et vaginales des artères utérines dérivées des artères iliaques internes. Sur une coupe sagittale du col, les branches cervicales des artères utérines descendent en position 3 heures et 9 heures. Les veines du col cheminent parallèlement aux artères pour se jeter dans le plexus veineux hypogastrique. Les vaisseaux lymphatiques du col se jettent dans les ganglions iliaques externe et interne, les ganglions obturateur et paramétrial. Un réseau nerveux issu du plexus hypogastrique assure linnervation du col. Lendocol possède des terminaisons nerveuses sensitives étendues. En revanche, celles-ci sont peu nombreuses au niveau de lexocol, si bien quà ce niveau, le prélèvement de biopsies ou les traitements par électrocoagulation et cryothérapie sont bien tolérés par la plupart des femmes sans anesthésie locale préalable. Il faut également signaler au niveau de lendocol, labondance de fibres sympathiques et parasympathiques qui sont parfois à lorigine dune réaction vasovagale lors de la dilatation et du curetage de lendocol. Le col est tapissé à la fois par un épithélium pavimenteux stratifié non kératinisant et un épithélium cylindrique. Ces deux types dépithélium se rencontrent à la jonction pavimento-cylindrique.
Les dimensions et la forme du col varient en fonction de lâge de la femme, de sa parité et de son statut hormonal. Le col de la femme multipare est plus volumineux et lorifice cervical externe apparaît sous la forme dune large fente transversale béante. Chez la femme nullipare, lorifice cervical externe se présente sous laspect dune petite ouverture circulaire au centre du col. La moitié supérieure du col rencontre le corps musculaire de lutérus au niveau de lorifice cervical interne. La portion du col sétendant à lextérieur de lorifice externe est appelé exocol. Cest la partie aisément visible du col lors dun examen visuel avec le spéculum. La portion du col située à lintérieur de lorifice externe est appelée endocol. Pour la visualiser, il est nécessaire détirer ou de dilater lorifice externe. Le canal endocervical traverve lendocol et met en relation la cavité utérine et le vagin. En effet, il sétend de lorifice interne par lequel il souvre dans la cavité utérine à lorifice externe par lequel il souvre dans le vagin. Sa longueur et son diamètre varient en fonction de lâge de la femme et de son statut hormonal. Il atteint sa largeur maximale, soit un diamètre de 6 à 8 mm, chez les femmes en âge de procréer.
Dans la cavité vaginale, lespace entourant le col est appelé cul de sac vaginal. On distingue les culs de sac latéraux qui correspondent aux parties du cul de sac situées entre le col et les parois vaginales latérales, et les culs de sac antérieur et postérieur qui correspondent aux parties situées entre le col et les parois antérieure et postérieure du vagin, respectivement.
Le stroma du col est constitué dun tissu fibromusculaire dense à travers lequel circulent les réseaux vasculaires, lymphatiques et nerveux du col qui forment un plexus complexe. Le réseau artériel du col est constitué par les branches cervicales et vaginales des artères utérines dérivées des artères iliaques internes. Sur une coupe sagittale du col, les branches cervicales des artères utérines descendent en position 3 heures et 9 heures. Les veines du col cheminent parallèlement aux artères pour se jeter dans le plexus veineux hypogastrique. Les vaisseaux lymphatiques du col se jettent dans les ganglions iliaques externe et interne, les ganglions obturateur et paramétrial. Un réseau nerveux issu du plexus hypogastrique assure linnervation du col. Lendocol possède des terminaisons nerveuses sensitives étendues. En revanche, celles-ci sont peu nombreuses au niveau de lexocol, si bien quà ce niveau, le prélèvement de biopsies ou les traitements par électrocoagulation et cryothérapie sont bien tolérés par la plupart des femmes sans anesthésie locale préalable. Il faut également signaler au niveau de lendocol, labondance de fibres sympathiques et parasympathiques qui sont parfois à lorigine dune réaction vasovagale lors de la dilatation et du curetage de lendocol. Le col est tapissé à la fois par un épithélium pavimenteux stratifié non kératinisant et un épithélium cylindrique. Ces deux types dépithélium se rencontrent à la jonction pavimento-cylindrique.
 figure 1.1: Anatomie générale du c...
figure 1.1: Anatomie générale du c...Epithélium pavimenteux stratifié non kératinisant
Normalement, une grande partie de lexocol est tapissée par un épithélium pavimenteux stratifié, non kératinisant, riche en glycogène. Opaque, et de couleur rose pâle, cet épithélium est constitué de plusieurs couches de cellules (15-20 couches) (Figure 1.2). Il peut être dorigine, cest à dire formé au cours de la vie embryonnaire, on lappelle alors épithélium pavimenteux originel ou natif. Il peut également sagir dun épithélium nouvellement formé, comme cest le cas pour lépithélium pavimenteux métaplasique dans. Chez les femmes non ménopausées, lépithélium pavimenteux originel est de couleur rose, tandis que lépithélium pavimenteux métaplasique nouvellement formé apparaît blanc rosâtre à lexamen visuel.
Larchitecture histologique de lépithélium pavimenteux du col révèle une couche inférieure constituée dune assise unique de cellules basales rondes qui présentent un noyau important de couleur sombre à la coloration et un cytoplasme restreint. Cette couche inférieure est fixée à la membrane basale (Figure 1.2) qui sépare lépithélium du stroma sous-jacent. La jonction épithélium-stroma est généralement linéaire. Elle peut parfois onduler légèrement avec de courtes projections du stroma à intervalles réguliers appelées projections papillaires. Entre ces projections papillaires, se trouvent des zones dépithélium correspondant à ce que lon appelle des assises.
Les cellules basales se divisent et maturent pour former les couches de cellules parabasales qui comportent également des noyaux relativement importants de couleur sombre à la coloration, ainsi quun cytoplasme basophile qui se colore en bleu-vert. La progression de la différenciation et de la maturation de ces cellules entraîne la formation de couches intermédiaires constituées de cellules polygonales à petits noyaux arrondis et au cytoplasme abondant. Ces cellules forment un motif en mosaïque. A un stade encore plus avancé de la maturation, les cellules des couches superficielles sont nettement aplaties avec de petits noyaux pycnotiques denses et un cytoplasme transparent. Dans lensemble, on peut dire quen allant de la couche basale vers la couche superficielle, la taille des cellules augmente tandis que celle du noyau diminue.
Le cytoplasme des cellules des couches intermédiaires et superficielles est très riche en glycogène, raison pour laquelle il prend une couleur brun acajou ou noire après coloration de lames histologiques avec le soluté de Lugol, et une couleur magenta lors de la coloration de Schiff acide périodique. La glycogénation des couches intermédiaires et superficielles reflète une maturation et un développement normaux de lépithélium pavimenteux. Une maturation anormale ou altérée se traduit par une absence de production de glycogène.
La maturation de lépithélium pavimenteux du col dépend des hormones féminines : les strogènes. Un déficit en strogènes bloque la maturation complète et la glycogénation. Cest pourquoi, après la ménopause, les cellules ne subissent pas de maturation au-delà de la couche parabasale et ne samoncellent pas en couches multiples de cellules plates. Par conséquent, lépithélium samincit et satrophie. A lexamen visuel, il apparaît pâle. Cet épithélium étant fragilisé, on y distingue aussi des hémorragies sous forme de jétéchies sous épithéliales.
Larchitecture histologique de lépithélium pavimenteux du col révèle une couche inférieure constituée dune assise unique de cellules basales rondes qui présentent un noyau important de couleur sombre à la coloration et un cytoplasme restreint. Cette couche inférieure est fixée à la membrane basale (Figure 1.2) qui sépare lépithélium du stroma sous-jacent. La jonction épithélium-stroma est généralement linéaire. Elle peut parfois onduler légèrement avec de courtes projections du stroma à intervalles réguliers appelées projections papillaires. Entre ces projections papillaires, se trouvent des zones dépithélium correspondant à ce que lon appelle des assises.
Les cellules basales se divisent et maturent pour former les couches de cellules parabasales qui comportent également des noyaux relativement importants de couleur sombre à la coloration, ainsi quun cytoplasme basophile qui se colore en bleu-vert. La progression de la différenciation et de la maturation de ces cellules entraîne la formation de couches intermédiaires constituées de cellules polygonales à petits noyaux arrondis et au cytoplasme abondant. Ces cellules forment un motif en mosaïque. A un stade encore plus avancé de la maturation, les cellules des couches superficielles sont nettement aplaties avec de petits noyaux pycnotiques denses et un cytoplasme transparent. Dans lensemble, on peut dire quen allant de la couche basale vers la couche superficielle, la taille des cellules augmente tandis que celle du noyau diminue.
Le cytoplasme des cellules des couches intermédiaires et superficielles est très riche en glycogène, raison pour laquelle il prend une couleur brun acajou ou noire après coloration de lames histologiques avec le soluté de Lugol, et une couleur magenta lors de la coloration de Schiff acide périodique. La glycogénation des couches intermédiaires et superficielles reflète une maturation et un développement normaux de lépithélium pavimenteux. Une maturation anormale ou altérée se traduit par une absence de production de glycogène.
La maturation de lépithélium pavimenteux du col dépend des hormones féminines : les strogènes. Un déficit en strogènes bloque la maturation complète et la glycogénation. Cest pourquoi, après la ménopause, les cellules ne subissent pas de maturation au-delà de la couche parabasale et ne samoncellent pas en couches multiples de cellules plates. Par conséquent, lépithélium samincit et satrophie. A lexamen visuel, il apparaît pâle. Cet épithélium étant fragilisé, on y distingue aussi des hémorragies sous forme de jétéchies sous épithéliales.
 figure 1.2: Epithélium pavimenteux...
figure 1.2: Epithélium pavimenteux...Epithélium cylindrique
Lépithélium cylindrique (également appelé épithélium glandulaire) tapisse le canal endocervical. Il est constitué dune seule couche de cellules hautes aux noyaux de couleur sombre à la coloration et proches de la membrane basale (Figure 1.3). Etant constitué dune unique couche cellulaire, il est moins épais que lépithélium pavimenteux du col. A lexamen visuel, il apparaît de couleur rouge à cause de sa finesse qui permet de voir plus facilement la coloration de la vascularisation sous-jacente dans le stroma. Dans sa limite distale ou supérieure, il fusionne avec lépithélium endométrial dans la partie basse du corps de lutérus. Dans sa limite proximale ou inférieure, il rencontre lépithélium pavimenteux de lexocol ; cest ce que lon appellera la jonction pavimento-cylindrique. Il tapisse plus ou moins lexocol selon lâge de la femme, sa parité, son statut hormonal et reproducteur.
Lépithélium cylindrique ne constitue pas une surface plane dans le canal cervical, car il projette de multiples crêtes longitudinales faisant saillie dans la lumière du canal, donnant ainsi naissance aux projections papillaires. Il sinvagine également dans le stroma cervical, provoquant la formation de cryptes endocervicales (également appelées glandes endocervicales) (Figure 1.4). Ces cryptes sinvaginent parfois jusquà une profondeur de 5 à 8 mm. Cest cette architecture complexe, faite de projections papillaires et de cryptes, qui donne à lépithélium cylindrique un aspect granuleux à lexamen visuel.
Lors de lexamen visuel du col, on observe parfois une prolifération localisée de lépithélium cylindrique endocervical sous la forme dune excroissance rouge faisant saillie à partir de lorifice externe. Il sagit dun polype cervical (Figure 1.5). Cela commence généralement par laugmentation localisée dune seule papille cylindrique qui prend ensuite laspect dune excroissance au fur et à mesure quelle augmente de volume. Le polype est constitué dun noyau de stroma endocervical tapissé dépithélium cylindrique avec des cryptes sous-jacentes. On observe de temps en temps la formation de plusieurs polypes à partir de lépithélium cylindrique.
Lépithélium cylindrique (également appelé épithélium glandulaire) tapisse le canal endocervical. Il est constitué dune seule couche de cellules hautes aux noyaux de couleur sombre à la coloration et proches de la membrane basale (Figure 1.3). Etant constitué dune unique couche cellulaire, il est moins épais que lépithélium pavimenteux du col. A lexamen visuel, il apparaît de couleur rouge à cause de sa finesse qui permet de voir plus facilement la coloration de la vascularisation sous-jacente dans le stroma. Dans sa limite distale ou supérieure, il fusionne avec lépithélium endométrial dans la partie basse du corps de lutérus. Dans sa limite proximale ou inférieure, il rencontre lépithélium pavimenteux de lexocol ; cest ce que lon appellera la jonction pavimento-cylindrique. Il tapisse plus ou moins lexocol selon lâge de la femme, sa parité, son statut hormonal et reproducteur.
Lépithélium cylindrique ne constitue pas une surface plane dans le canal cervical, car il projette de multiples crêtes longitudinales faisant saillie dans la lumière du canal, donnant ainsi naissance aux projections papillaires. Il sinvagine également dans le stroma cervical, provoquant la formation de cryptes endocervicales (également appelées glandes endocervicales) (Figure 1.4). Ces cryptes sinvaginent parfois jusquà une profondeur de 5 à 8 mm. Cest cette architecture complexe, faite de projections papillaires et de cryptes, qui donne à lépithélium cylindrique un aspect granuleux à lexamen visuel.
Lors de lexamen visuel du col, on observe parfois une prolifération localisée de lépithélium cylindrique endocervical sous la forme dune excroissance rouge faisant saillie à partir de lorifice externe. Il sagit dun polype cervical (Figure 1.5). Cela commence généralement par laugmentation localisée dune seule papille cylindrique qui prend ensuite laspect dune excroissance au fur et à mesure quelle augmente de volume. Le polype est constitué dun noyau de stroma endocervical tapissé dépithélium cylindrique avec des cryptes sous-jacentes. On observe de temps en temps la formation de plusieurs polypes à partir de lépithélium cylindrique.
Il ny a pas de mitoses ni de glycogénation dans lépithélium cylindrique. En labsence de glycogène intracytoplasmique, lépithélium cylindrique ne change donc pas de couleur après application du soluté iodé de Lugol, ou bien apparaît légèrement décoloré sous un mince film de soluté iodé.
Il ny a pas de mitoses ni de glycogénation dans lépithélium cylindrique. En labsence de glycogène intracytoplasmique, lépithélium cylindrique ne change donc pas de couleur après application du soluté iodé de Lugol, ou bien apparaît légèrement décoloré sous un mince film de soluté iodé.
Lépithélium cylindrique ne constitue pas une surface plane dans le canal cervical, car il projette de multiples crêtes longitudinales faisant saillie dans la lumière du canal, donnant ainsi naissance aux projections papillaires. Il sinvagine également dans le stroma cervical, provoquant la formation de cryptes endocervicales (également appelées glandes endocervicales) (Figure 1.4). Ces cryptes sinvaginent parfois jusquà une profondeur de 5 à 8 mm. Cest cette architecture complexe, faite de projections papillaires et de cryptes, qui donne à lépithélium cylindrique un aspect granuleux à lexamen visuel.
Lors de lexamen visuel du col, on observe parfois une prolifération localisée de lépithélium cylindrique endocervical sous la forme dune excroissance rouge faisant saillie à partir de lorifice externe. Il sagit dun polype cervical (Figure 1.5). Cela commence généralement par laugmentation localisée dune seule papille cylindrique qui prend ensuite laspect dune excroissance au fur et à mesure quelle augmente de volume. Le polype est constitué dun noyau de stroma endocervical tapissé dépithélium cylindrique avec des cryptes sous-jacentes. On observe de temps en temps la formation de plusieurs polypes à partir de lépithélium cylindrique.
Lépithélium cylindrique (également appelé épithélium glandulaire) tapisse le canal endocervical. Il est constitué dune seule couche de cellules hautes aux noyaux de couleur sombre à la coloration et proches de la membrane basale (Figure 1.3). Etant constitué dune unique couche cellulaire, il est moins épais que lépithélium pavimenteux du col. A lexamen visuel, il apparaît de couleur rouge à cause de sa finesse qui permet de voir plus facilement la coloration de la vascularisation sous-jacente dans le stroma. Dans sa limite distale ou supérieure, il fusionne avec lépithélium endométrial dans la partie basse du corps de lutérus. Dans sa limite proximale ou inférieure, il rencontre lépithélium pavimenteux de lexocol ; cest ce que lon appellera la jonction pavimento-cylindrique. Il tapisse plus ou moins lexocol selon lâge de la femme, sa parité, son statut hormonal et reproducteur.
Lépithélium cylindrique ne constitue pas une surface plane dans le canal cervical, car il projette de multiples crêtes longitudinales faisant saillie dans la lumière du canal, donnant ainsi naissance aux projections papillaires. Il sinvagine également dans le stroma cervical, provoquant la formation de cryptes endocervicales (également appelées glandes endocervicales) (Figure 1.4). Ces cryptes sinvaginent parfois jusquà une profondeur de 5 à 8 mm. Cest cette architecture complexe, faite de projections papillaires et de cryptes, qui donne à lépithélium cylindrique un aspect granuleux à lexamen visuel.
Lors de lexamen visuel du col, on observe parfois une prolifération localisée de lépithélium cylindrique endocervical sous la forme dune excroissance rouge faisant saillie à partir de lorifice externe. Il sagit dun polype cervical (Figure 1.5). Cela commence généralement par laugmentation localisée dune seule papille cylindrique qui prend ensuite laspect dune excroissance au fur et à mesure quelle augmente de volume. Le polype est constitué dun noyau de stroma endocervical tapissé dépithélium cylindrique avec des cryptes sous-jacentes. On observe de temps en temps la formation de plusieurs polypes à partir de lépithélium cylindrique.
Il ny a pas de mitoses ni de glycogénation dans lépithélium cylindrique. En labsence de glycogène intracytoplasmique, lépithélium cylindrique ne change donc pas de couleur après application du soluté iodé de Lugol, ou bien apparaît légèrement décoloré sous un mince film de soluté iodé.
Il ny a pas de mitoses ni de glycogénation dans lépithélium cylindrique. En labsence de glycogène intracytoplasmique, lépithélium cylindrique ne change donc pas de couleur après application du soluté iodé de Lugol, ou bien apparaît légèrement décoloré sous un mince film de soluté iodé.
 figure 1.3: Epithélium cylindrique...
figure 1.3: Epithélium cylindrique... figure 1.4: Cryptes dépithélium c...
figure 1.4: Cryptes dépithélium c... figure 1.5: Polype cervical
figure 1.5: Polype cervical...
La jonction pavimento-cylindrique
La jonction pavimento-cylindrique (Figures 1.6 et 1.7) se présente sous la forme dune ligne étroite marquée par une dénivellation à cause de la différence dépaisseur entre les épithélium pavimenteux et cylindrique. La localisation de la jonction pavimento-cylindrique par rapport à lorifice externe varie au cours de la vie en fonction de facteurs tels que lâge, le statut hormonal, le traumatisme entraîné par laccouchement, lutilisation dune contraception orale et certaines conditions physiologiques telles que la grossesse (Figures 1.6 et 1.7).
On appelle jonction pavimento-cylindrique originelle la jonction pavimento-cylindrique qui est visible durant lenfance, la prépuberté, après la puberté et au début de la période reproductive. Elle représente la jonction entre lépithélium cylindrique et lépithélium pavimenteux originel formé au cours de lembryogénèse et durant la vie intra-utérine. Pendant lenfance et la prépuberté, la jonction pavimento-cylindrique originelle se situe au niveau - ou très proche - de lorifice externe (Figure 1.7a). Après la puberté et durant toute la période de reproduction, les organes génitaux féminins se développent sous linfluence des strogènes. Ainsi, le col gonfle et sélargit, tandis que le canal endocervical sallonge. Il en résulte une éversion sur lexocol de lépithélium cylindrique tapissant la partie inférieure du canal endocervical (Figure 1.7b). A lexamen visuel, un exocol dapparence très rouge traduit ce processus déversion également appelé ectropion ou ectopie (Figure 1.8a). La jonction pavimento-cylindrique originelle est alors située sur lexocol loin de lorifice externe (Figures 1.7b et 1.8a). On parle parfois à tort dérosion ou dulcère, terminologie à ne surtout pas utiliser pour désigner ce phénomène. Lectropion est beaucoup plus prononcé au cours de la grossesse.
Laction tampon du mucus tapissant les cellules cylindriques est contrariée quand léversion de lépithélium cylindrique lors de lectropion lexpose à lenvironnement acide du vagin. Ceci entraîne la destruction et léventuel remplacement de lépithélium cylindrique par un épithélium pavimenteux métaplasique nouvellement formé. On appelle métaplasie, le changement ou le remplacement dun type dépithélium par un autre.
Le processus métaplasique débute le plus souvent à la jonction pavimento-cylindrique originelle et progresse de façon centripète vers lorifice externe durant toute la période reproductive jusquà la périménopause. Ainsi, une nouvelle jonction pavimento-cylindrique se forme entre le nouvel épithélium pavimenteux métaplasique et lépithélium cylindrique resté eversé sur lexocol (Figures 1.7c et 1.8b). Au cours du passage de la période reproductive à la périménopause, la localisation de la nouvelle jonction pavimento-cylindrique se déplace progressivement sur lexocol vers lorifice externe (Figures 1.7c, 1.7d, 1.7e et 1.8). Elle se situe à une distance variable de lorifice externe, à cause de la formation progressive dun nouvel épithélium pavimenteux métaplasique à partir des régions exposées de lépithélium cylindrique sur lexocol. Au cours de la périménopause et après le début de la ménopause, la diminution des taux dstrogène entraîne une diminution de la taille du col et, par conséquent, un déplacement plus rapide de la nouvelle jonction pavimento-cylindrique vers lorifice externe et dans le canal endocervical (Figures 1.7d et 1.8c). Après la ménopause, la nouvelle jonction pavimento-cylindrique est souvent invisible lors dun examen visuel (Figures 1.7e et 1.8d).
Dans ce manuel, nous ferons référence à la nouvelle jonction pavimento-cylindrique en lappelant tout simplement jonction pavimento-cylindrique. Toute référence à la jonction pavimento-cylindrique originelle se fera de façon explicite en précisant jonction pavimento-cylindrique originelle.
On appelle jonction pavimento-cylindrique originelle la jonction pavimento-cylindrique qui est visible durant lenfance, la prépuberté, après la puberté et au début de la période reproductive. Elle représente la jonction entre lépithélium cylindrique et lépithélium pavimenteux originel formé au cours de lembryogénèse et durant la vie intra-utérine. Pendant lenfance et la prépuberté, la jonction pavimento-cylindrique originelle se situe au niveau - ou très proche - de lorifice externe (Figure 1.7a). Après la puberté et durant toute la période de reproduction, les organes génitaux féminins se développent sous linfluence des strogènes. Ainsi, le col gonfle et sélargit, tandis que le canal endocervical sallonge. Il en résulte une éversion sur lexocol de lépithélium cylindrique tapissant la partie inférieure du canal endocervical (Figure 1.7b). A lexamen visuel, un exocol dapparence très rouge traduit ce processus déversion également appelé ectropion ou ectopie (Figure 1.8a). La jonction pavimento-cylindrique originelle est alors située sur lexocol loin de lorifice externe (Figures 1.7b et 1.8a). On parle parfois à tort dérosion ou dulcère, terminologie à ne surtout pas utiliser pour désigner ce phénomène. Lectropion est beaucoup plus prononcé au cours de la grossesse.
Laction tampon du mucus tapissant les cellules cylindriques est contrariée quand léversion de lépithélium cylindrique lors de lectropion lexpose à lenvironnement acide du vagin. Ceci entraîne la destruction et léventuel remplacement de lépithélium cylindrique par un épithélium pavimenteux métaplasique nouvellement formé. On appelle métaplasie, le changement ou le remplacement dun type dépithélium par un autre.
Le processus métaplasique débute le plus souvent à la jonction pavimento-cylindrique originelle et progresse de façon centripète vers lorifice externe durant toute la période reproductive jusquà la périménopause. Ainsi, une nouvelle jonction pavimento-cylindrique se forme entre le nouvel épithélium pavimenteux métaplasique et lépithélium cylindrique resté eversé sur lexocol (Figures 1.7c et 1.8b). Au cours du passage de la période reproductive à la périménopause, la localisation de la nouvelle jonction pavimento-cylindrique se déplace progressivement sur lexocol vers lorifice externe (Figures 1.7c, 1.7d, 1.7e et 1.8). Elle se situe à une distance variable de lorifice externe, à cause de la formation progressive dun nouvel épithélium pavimenteux métaplasique à partir des régions exposées de lépithélium cylindrique sur lexocol. Au cours de la périménopause et après le début de la ménopause, la diminution des taux dstrogène entraîne une diminution de la taille du col et, par conséquent, un déplacement plus rapide de la nouvelle jonction pavimento-cylindrique vers lorifice externe et dans le canal endocervical (Figures 1.7d et 1.8c). Après la ménopause, la nouvelle jonction pavimento-cylindrique est souvent invisible lors dun examen visuel (Figures 1.7e et 1.8d).
Dans ce manuel, nous ferons référence à la nouvelle jonction pavimento-cylindrique en lappelant tout simplement jonction pavimento-cylindrique. Toute référence à la jonction pavimento-cylindrique originelle se fera de façon explicite en précisant jonction pavimento-cylindrique originelle.
 figure 1.6: Jonction pavimento-cyl...
figure 1.6: Jonction pavimento-cyl... figure 1.7: Localisation de la jon...
figure 1.7: Localisation de la jon... figure 1.8: Localisation de la jon...
figure 1.8: Localisation de la jon...Ectropion ou ectopie
Lectropion ou ectopie se définit par la présence dépithélium cylindrique endocervical éversé sur lexocol. Ce phénomène se traduit par lapparition dune large zone rougeâtre entourant lorifice externe (Figures 1.7b et 1.8a). Léversion de lépithélium cylindrique est plus prononcée sur les lèvres postérieure et antérieure de lexocol que sur les lèvres latérales. Ce processus physiologique est tout à fait normal dans la vie dune femme. De temps en temps, lépithélium cylindrique sétend jusque dans les culs de sac vaginaux. Dans lectropion, cest toute la muqueuse, y compris les cryptes et le stroma sous-jacent, qui séverse. Cest dans cette région que se produisent non seulement la transformation physiologique normale quest la métaplasie pavimenteuse, mais aussi les transformations anormales à lorigine du cancer du col.
 figure 1.7: Localisation de la jon...
figure 1.7: Localisation de la jon... figure 1.8: Localisation de la jon...
figure 1.8: Localisation de la jon...Métaplasie pavimenteuse
La métaplasie pavimenteuse correspond au remplacement physiologique de lépithélium cylindrique éversé par un épithélium pavimenteux nouvellement formé. Lenvironnement vaginal étant fortement acide durant la période de reproduction ainsi quau cours de la grossesse, on pense que cette acidité joue un rôle dans la métaplasie pavimenteuse. En effet, dans une zone dectropion, les cellules épithéliales cylindriques systématiquement détruites par lacidité vaginale sont finalement remplacées par un épithélium métaplasique nouvellement formé. Lirritation de lépithélium cylindrique exposé à lacidité de lenvironnement vaginal provoque lapparition de cellules de réserve sub-cylindriques. La prolifération de ces cellules entraîne une hyperplasie cellulaire de réserve et pour finir la formation dun épithélium pavimenteux métaplasique.
Comme nous lavons déjà précisé, le processus métaplasique nécessite larrivée de cellules sub-cylindriques indifférenciées, de forme cuboïde, appelées cellules de réserve (Figure 1.9a). Cest à partir de la prolifération et de la différenciation de ces cellules quest produit lépithélium pavimenteux métaplasique. A terme, ce processus entraîne la disparition de lépithélium cylindrique initial (Figures 1.9b et 1.9c). On ne connaît pas lorigine exacte des cellules de réserve, mais on pense quelles se développent à partir de lépithélium cylindrique en réponse à la réaction dirritation causée par lacidité vaginale.
Larrivée et la prolifération de cellules de réserve constituent le premier signe de métaplasie pavimenteuse (Figures 1.9a et 1.9b). Au départ, on observe une couche unique de petites cellules rondes dont les noyaux qui prennent une couleur sombre à la coloration sont situés très près des noyaux des cellules cylindriques. Par la suite, ces cellules prolifèrent pour produire une hyperplasie cellulaire de réserve (Figure 1.9b). Sur le plan morphologique, les cellules de réserve ressemblent aux cellules basales de lépithélium pavimenteux originel avec des noyaux ronds et un cytoplasme restreint. Comme la métaplasie progresse, les cellules de réserve prolifèrent et se différencient pour former un épithélium multicellulaire mince, sans stratification ou très peu, constitué de cellules pavimenteuses immatures (Figure 1.9c). On parle de métaplasie pavimenteuse immature quand lépithélium métaplasique nouvellement formé ne comporte aucune stratification ou très peu. Les cellules de cet épithélium métaplasique immature ne produisent pas de glycogène et par conséquent ne prennent pas la coloration marron ou noire lorsquelles sont exposées au soluté de Lugol. A ce stade, on peut parfois observer la présence de groupes de cellules cylindriques contenant de la mucine, enchâssées dans lépithélium pavimenteux métaplasique immature.
De nombreux îlots ou régions de métaplasie pavimenteuse immature, isolés et/ou confluents, peuvent apparaître en même temps. Il a été suggéré que la membrane basale de lépithélium cylindrique originel se dissout pour se reconstituer ensuite entre le stroma et les cellules de réserve en cours de prolifération et de différenciation. La métaplasie pavimenteuse débute généralement à la jonction pavimento-cylindrique originelle, à la limite distale de lectropion, mais elle peut également débuter au niveau de lépithélium cylindrique proche de cette jonction, ou apparaître sous forme dîlots éparpillés dans lépithélium cylindrique exposé.
Tandis que le processus se poursuit, les cellules pavimenteuses métaplasiques immatures continuent de se différencier en un épithélium métaplasique stratifié mature (Figure 1.9d) qui ressemble à lépithélium pavimenteux stratifié originel, et prend une teinte brune ou noire après application du soluté de Lugol car il contient du glycogène provenant du développement de la couche cellulaire intermédiaire. On observe également dans cet épithélium métaplasique stratifié mature quelques cellules cylindriques résiduelles ou des vacuoles de mucus, ainsi que plusieurs kystes, appelés kystes de Naboth (ou ufs de Naboth) (Figures 1.10 et 1.11). Ce sont des kystes de rétention qui se développent suite à locclusion dune ouverture de crypte endocervicale par lépithélium pavimenteux métaplasique (Figure 1.10). Lépithélium cylindrique qui reste enfermé continue quant à lui de sécréter du mucus qui remplit parfois les kystes et les distend, leur donnant ainsi une teinte dun blanc ivoire ou jaunâtre à lexamen visuel (Figure 1.11). Lépithélium cylindrique dans la paroi du kyste est aplati puis détruit par la pression exercée par le mucus. Les ouvertures des cryptes dépithélium cylindrique qui ne sont pas encore obturées par lépithélium métaplasique persistent en tant quorifices glandulaires. On peut mieux juger de létendue de lépithélium métaplasique sur lexocol en se basant sur la localisation de lorifice glandulaire le plus éloignée de la jonction pavimento-cylindrique.
La métaplasie pavimenteuse est un processus irréversible dans la mesure où lépithélium transformé (à présent à caractère pavimenteux) ne peut se retransformer en épithélium cylindrique. On parle parfois de métaplasie indirecte quand les cellules cylindriques ne se transforment pas en cellules pavimenteuses, mais sont remplacées par des cellules de réserve sub-cylindriques cuboïdes prolifératives. Pour un même col, la progression de la métaplasie pavimenteuse est plus ou moins rapide en fonction des régions. Par conséquent, il est possible dobserver des zones de maturation différente dans un épithélium pavimenteux métaplasique avec ou sans îlots dépithélium cylindrique. Lépithélium métaplasique adjacent à la nouvelle jonction pavimento-cylindrique est encore au stade immature, tandis quà proximité de la jonction pavimento-cylindrique originelle, il sagit dun épithélium métaplasique mature.
On pense également quune partie de la métaplasie proviendrait dune croissance continue de lépithélium pavimenteux de lexocol. Le développement de lépithélium métaplasique immature nouvellement formé peut se poursuivre selon deux voies différentes (Figure 1.12). Chez la grande majorité des femmes, les cellules pavimenteuses métaplasiques immatures continuent à se différencier pour constituer un épithélium métaplasique mature semblable en tous points à lépithélium pavimenteux originel normal, riche en glycogène. Cependant, chez une très petite minorité de femmes, un épithélium dysplasique atypique se développe parfois. En effet, certains types de virus du papillome humain (HPV) peuvent infecter de façon persistante les cellules basales pavimenteuses métaplasiques immatures et entraîner leur transformation en cellules atypiques dans lesquelles apparaissent des anomalies nucléaires et cytoplasmiques. Par la suite, la prolifération anarchique et la dissémination de ces cellules atypiques peut engendrer la formation dun épithélium dysplasique anormal qui retourne parfois à la normale, mais peut également persister à létat dysplasique ou évoluer vers un cancer invasif au bout de plusieurs années.
Comme nous lavons déjà précisé, le processus métaplasique nécessite larrivée de cellules sub-cylindriques indifférenciées, de forme cuboïde, appelées cellules de réserve (Figure 1.9a). Cest à partir de la prolifération et de la différenciation de ces cellules quest produit lépithélium pavimenteux métaplasique. A terme, ce processus entraîne la disparition de lépithélium cylindrique initial (Figures 1.9b et 1.9c). On ne connaît pas lorigine exacte des cellules de réserve, mais on pense quelles se développent à partir de lépithélium cylindrique en réponse à la réaction dirritation causée par lacidité vaginale.
Larrivée et la prolifération de cellules de réserve constituent le premier signe de métaplasie pavimenteuse (Figures 1.9a et 1.9b). Au départ, on observe une couche unique de petites cellules rondes dont les noyaux qui prennent une couleur sombre à la coloration sont situés très près des noyaux des cellules cylindriques. Par la suite, ces cellules prolifèrent pour produire une hyperplasie cellulaire de réserve (Figure 1.9b). Sur le plan morphologique, les cellules de réserve ressemblent aux cellules basales de lépithélium pavimenteux originel avec des noyaux ronds et un cytoplasme restreint. Comme la métaplasie progresse, les cellules de réserve prolifèrent et se différencient pour former un épithélium multicellulaire mince, sans stratification ou très peu, constitué de cellules pavimenteuses immatures (Figure 1.9c). On parle de métaplasie pavimenteuse immature quand lépithélium métaplasique nouvellement formé ne comporte aucune stratification ou très peu. Les cellules de cet épithélium métaplasique immature ne produisent pas de glycogène et par conséquent ne prennent pas la coloration marron ou noire lorsquelles sont exposées au soluté de Lugol. A ce stade, on peut parfois observer la présence de groupes de cellules cylindriques contenant de la mucine, enchâssées dans lépithélium pavimenteux métaplasique immature.
De nombreux îlots ou régions de métaplasie pavimenteuse immature, isolés et/ou confluents, peuvent apparaître en même temps. Il a été suggéré que la membrane basale de lépithélium cylindrique originel se dissout pour se reconstituer ensuite entre le stroma et les cellules de réserve en cours de prolifération et de différenciation. La métaplasie pavimenteuse débute généralement à la jonction pavimento-cylindrique originelle, à la limite distale de lectropion, mais elle peut également débuter au niveau de lépithélium cylindrique proche de cette jonction, ou apparaître sous forme dîlots éparpillés dans lépithélium cylindrique exposé.
Tandis que le processus se poursuit, les cellules pavimenteuses métaplasiques immatures continuent de se différencier en un épithélium métaplasique stratifié mature (Figure 1.9d) qui ressemble à lépithélium pavimenteux stratifié originel, et prend une teinte brune ou noire après application du soluté de Lugol car il contient du glycogène provenant du développement de la couche cellulaire intermédiaire. On observe également dans cet épithélium métaplasique stratifié mature quelques cellules cylindriques résiduelles ou des vacuoles de mucus, ainsi que plusieurs kystes, appelés kystes de Naboth (ou ufs de Naboth) (Figures 1.10 et 1.11). Ce sont des kystes de rétention qui se développent suite à locclusion dune ouverture de crypte endocervicale par lépithélium pavimenteux métaplasique (Figure 1.10). Lépithélium cylindrique qui reste enfermé continue quant à lui de sécréter du mucus qui remplit parfois les kystes et les distend, leur donnant ainsi une teinte dun blanc ivoire ou jaunâtre à lexamen visuel (Figure 1.11). Lépithélium cylindrique dans la paroi du kyste est aplati puis détruit par la pression exercée par le mucus. Les ouvertures des cryptes dépithélium cylindrique qui ne sont pas encore obturées par lépithélium métaplasique persistent en tant quorifices glandulaires. On peut mieux juger de létendue de lépithélium métaplasique sur lexocol en se basant sur la localisation de lorifice glandulaire le plus éloignée de la jonction pavimento-cylindrique.
La métaplasie pavimenteuse est un processus irréversible dans la mesure où lépithélium transformé (à présent à caractère pavimenteux) ne peut se retransformer en épithélium cylindrique. On parle parfois de métaplasie indirecte quand les cellules cylindriques ne se transforment pas en cellules pavimenteuses, mais sont remplacées par des cellules de réserve sub-cylindriques cuboïdes prolifératives. Pour un même col, la progression de la métaplasie pavimenteuse est plus ou moins rapide en fonction des régions. Par conséquent, il est possible dobserver des zones de maturation différente dans un épithélium pavimenteux métaplasique avec ou sans îlots dépithélium cylindrique. Lépithélium métaplasique adjacent à la nouvelle jonction pavimento-cylindrique est encore au stade immature, tandis quà proximité de la jonction pavimento-cylindrique originelle, il sagit dun épithélium métaplasique mature.
On pense également quune partie de la métaplasie proviendrait dune croissance continue de lépithélium pavimenteux de lexocol. Le développement de lépithélium métaplasique immature nouvellement formé peut se poursuivre selon deux voies différentes (Figure 1.12). Chez la grande majorité des femmes, les cellules pavimenteuses métaplasiques immatures continuent à se différencier pour constituer un épithélium métaplasique mature semblable en tous points à lépithélium pavimenteux originel normal, riche en glycogène. Cependant, chez une très petite minorité de femmes, un épithélium dysplasique atypique se développe parfois. En effet, certains types de virus du papillome humain (HPV) peuvent infecter de façon persistante les cellules basales pavimenteuses métaplasiques immatures et entraîner leur transformation en cellules atypiques dans lesquelles apparaissent des anomalies nucléaires et cytoplasmiques. Par la suite, la prolifération anarchique et la dissémination de ces cellules atypiques peut engendrer la formation dun épithélium dysplasique anormal qui retourne parfois à la normale, mais peut également persister à létat dysplasique ou évoluer vers un cancer invasif au bout de plusieurs années.
 figure 1.9: FIGURE 1.9:
figure 1.9: FIGURE 1.9: Dévelo...
 figure 1.10: Lépithélium paviment...
figure 1.10: Lépithélium paviment... figure 1.11: Nombreux kystes de Na...
figure 1.11: Nombreux kystes de Na... figure1.12: Progression de la mat...
figure1.12: Progression de la mat...Zone de remaniement
La zone de remaniement correspond à la région du col où se produit la métaplasie pavimenteuse, cest à dire la région où lépithélium cylindrique a été et/ou est remplacé par un nouvel épithélium pavimenteux métaplasique. Cette zone de remaniement correspond donc à la région du col délimitée à lextrémité distale par la jonction pavimento-cylindrique originelle, et à lextrémité proximale par la limite la plus éloignée de la région où sest produit la métaplasie pavimenteuse, soit la nouvelle jonction pavimento-cylindrique (Figures 1.7, 1.13 et 1.14). Chez la femme avant la ménopause, la zone de remaniement est généralement entièrement située sur lexocol. Après la ménopause, avec lâge, les taux décroissants dstrogènes entraînent une diminution de la taille du col. Par conséquent, il arrive que la zone de remaniement soit alors partiellement, et plus tard, totalement déplacée dans le canal endocervical.
La zone de remaniement peut être qualifiée de normale quand on y observe une métaplasie pavimenteuse immature et/ou mature avec des régions ou îlots intermédiaires dépithélium cylindrique, et quil nexiste aucun signe de cancérogénèse du col (Figure 1.14a). En revanche, on parle de zone de remaniement atypique ou anormale (ZRA) quand on repère dans cette région des signes évidents de cancérogénèse du col telle quune dysplasie (Figure 1.14b). Il est essentiel de bien identifier la zone de remaniement lors de la colposcopie, car presque toutes les manifestations de cancer du col débutent dans cette région.
 figure1.7: Localisation de la jonc...
figure1.7: Localisation de la jonc... figure 1.13: Représentation schéma...
figure 1.13: Représentation schéma... figure1.14: (a) Représentation sch...
figure1.14: (a) Représentation sch...Zone de remaniement congénitale
Au début de la vie embryonnaire, lépithélium cuboïde du tube vaginal est remplacé par un épithélium pavimenteux qui commence par apparaître à lextrémité caudale du sinus urogénital dorsal. Ce processus sachève avant la naissance, et lépithélium pavimenteux recouvre alors le vagin sur toute sa longueur ainsi que lexocol. En effet, il sétend très rapidement le long des parois latérales du vagin et, plus tard, le long des parois antérieure et postérieure du vagin. Si lépithélialisation sest normalement passée, la jonction pavimento-cylindrique originelle se situera au niveau de lorifice externe du col au moment de la naissance. En revanche, si pour une raison ou une autre, le processus sarrête ou reste inachevé, la jonction pavimento-cylindrique originelle restera éloignée de lorifice externe ou, plus rarement, sera située sur les parois du vagin, notamment dans les culs de sac vaginaux antérieur et postérieur. Lépithélium cuboïde encore présent à ce niveau subira également la métaplasie pavimenteuse. Cette conversion tardive en épithélium pavimenteux au niveau des parois antérieure et postérieure du vagin, ainsi que sur lexocol, provoque la formation de ce que lon appelle la zone de remaniement congénitale. Il sagit en fait dune variante de la métaplasie pavimenteuse durant la vie intra-utérine, au cours de laquelle la différenciation de lépithélium pavimenteux ne sest pas achevée à cause dun dysfonctionnement de la maturation. On constate de temps en temps une maturation excessive en surface (mise en évidence par la kératinisation) accompagnée dune maturation retardée et incomplète dans les couches cellulaires les plus profondes (dystrophie). Cliniquement, ce phénomène peut se traduire par la présence dune large zone hyperkératosique gris blanchâtre sétendant des lèvres antérieure et postérieure du col jusquaux culs de sac vaginaux. La maturation progressive de lépithélium peut se dérouler sur plusieurs années. Ce type de zone de remaniement qui se rencontre chez moins de 5 % des femmes, représente une variante de la zone de remaniement normale.



